肌钙蛋白联合血浆脑钠肽对肺栓塞预后评估
2015-05-04吉瑜虹毛毅敏
吉瑜虹,毛毅敏
肌钙蛋白联合血浆脑钠肽对肺栓塞预后评估
Prognostic Value of Blood cTnI and NT-proBNP Levels with Acute Pulmonary Embolism
吉瑜虹1,毛毅敏2
目的 探讨肌钙蛋白(cTnI)联合血浆脑钠肽(NT-proBNP)检测对非高危组急性肺栓塞患者短期预后价值的评估。方法 收集急性肺栓塞649例,符合纳入标准患者564例,其中发生临床不良事件114例,死亡70例(确诊后30 d内)。分析不良事件组与非事件组、发生30 d死亡组与未发生死亡组之间的临床指标及血清cTnI、NT-proBNP水平。结果cTnI在非事件组和事件组分别为(1.44±0.51) ng/mL和(1.07±0.26) ng/mL;死亡组与非死亡组分别为(1.64±0.54) ng/mL和(1.17±0.23) ng/mL。NT-proBNP水平在非事件组,事件组分别为(2 521±693) ng/mL和(434±199) ng/mL;死亡组与非死亡组分别为(3 087±716) ng/mL和(2 535±271) ng/mL,血清cTnI、NT-proBNP水平与临床不良事件、短期死亡呈正相关(P<0.05)。结论 cTnI和BNP水平与肺栓塞的临床不良事件短期死亡明显相关,对肺栓塞短期预后有一定的预测能力。
急性肺栓塞;肌钙蛋白;血浆脑钠肽
当前国内外许多学者试图将与肺栓塞预后相关因素如血流动力学状态、心肌损伤标志物和超声心动图等联合起来作危险分层系统和预后评估。作者回顾性的分析血cTnI和NT-proBNP水平与急性肺栓塞患者住院期间不良临床事件和临床死亡的相关性,旨在探讨二者在急性肺栓塞的危险分层及预后评估的价值。
1 材料与方法
1.1 病例选择 选择2009年1月至2013年12月在河南科技大学第一附属医院就诊的急性肺栓塞患者,依据《肺动脉血栓栓塞症诊断与治疗非高危组病人指南(草案)》诊断标准,高危组的急性肺栓塞病人,即高危组患者血流动力学异常或不稳定,伴有或不伴有心肌损害或右心室功能不全。收纳急性肺栓塞564例,其中男性324例,女性240例,男女患者之比为1.35∶1,年龄14~86岁,平均(63.1±12.7)岁。发生临床不良事件患者114例,发生30 d死亡患者70例。
1.2 研究方法
1.2.1 临床观察指标 症状(胸痛、咯血、呼吸困难、晕厥)、合并症(高血压病、糖尿病、心功能不全、慢性肺部疾病、恶性肿瘤、外伤骨折等)、辅助检查(D-二聚体、动脉血气、脑钠肽、肌钙蛋白、心肌酶学、心电图、超声心动图、下肢深静脉血管彩超、CTPA等)。
1.2.2 临床观察事件 临床不良事件:①急性肺栓塞病人住院期间,出现以下不良状态:须用尿激酶或纤溶酶原激活剂等溶栓治疗,须用儿茶酚胺类血管活性药维持血压,用机械通气辅助呼吸,有过心肺复苏抢救,各种原因导致的临床死亡。②30 d死亡:非高危组急性肺栓塞病人在确诊后30 d内发生的全因性死亡。
1.2.3 标本采集 抽取患者入院6 h内肘静脉血3 mL置于抗凝管,3 000 r/min离心5 min分离血清及时检测或保存至-20℃冰箱待测。检验方法使用外周血cTnI Elisa试剂盒(上海源叶),NT-proBNP 检测采用Elisa试剂盒(上海华益)分别检测cTn-I和NT-proBNP。
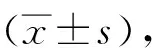
2 结果
2.1 急性肺栓塞患者临床资料分析 564例急性肺栓塞患者中,114例患者发生了临床不良事件(20.2%),其中27例(4.7%)接受溶栓治疗,84(14.8%)例应用了血管活性药物,60例(10.6%)患者给予机械通气,52例(9.2%)进行了心肺复苏抢救。出现呼吸困难339例(60.1%),发生胸痛256例(45.4%),咯血患者为84例(14.5%)。兼有呼吸困难、胸痛、咯血典型三联征的患者仅有79例(14%),晕厥发生36例(6.4%)。76例(13.5%)死亡。
2.2 实验室检查基线资料的比较 急性肺栓塞事件组和非事件组cTnI、NT-proBNP 的结果分析表明,前者水平明显高于后者,分别为P=0.003,P=0.002,差异有统计学意义,见表1。将上述筛选出的cTnI、NT-ProBNP等指标ROC曲线,计算Cutoff值曲线下面积,血cTnI和NT-pro-BNP水平都与肺栓塞的临床不良事件明显相关,其预测敏感性分别为80%、76% ,特异性分别为75.6%、73.9%。30 d发生死亡组与30 d未发生死亡组cTnI、NT-proBNP 的结果分析表明,前者水平明显高于后者,分别为P=0.003、P=0.004,差异有统计学意义,见表2。将上述筛选出的cTnI、NT-ProBNP等指标ROC曲线,计算Cutoff值曲线下面积,血cTnI和NT-pro-BNP水平都与肺栓塞的临床不良事件明显相关,其预测敏感性分别为82%、78% ,特异性分别为74.1%、72%。
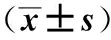
表1 事件组与非事件组肺栓塞患者实验室检查资料对比
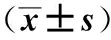
表2 30 d发生死亡组与30 d未发生死亡组实验室检查资料对比
3 讨论
急性肺栓塞的临床症状表达可缺乏特异性[1-5],可以无症状、隐匿甚或血流动力学异常、猝死。常见为呼吸困难、咳嗽、胸闷、胸痛、咯血、晕厥等。呼吸困难是急性肺栓塞最常见的症状,其发生比例最高[6-8],本研究呼吸困难为60.1%,其发病机制考虑为急性肺栓塞致肺通气/血流比例失调,有效呼吸面积减少,换气功能失调。胸痛为急性肺栓塞另一多发症状[3,6],本研究提示胸痛占临床表现的45.4%,胸痛多认为是肺缺血导致胸膜炎性疼痛,也可能是栓子阻塞肺动脉后体循环压力减低、冠状动脉痉挛致心肌供血不足、心绞痛样发作[9]。咯血是急性肺栓塞相对特异的症状,机制可能为肺梗死导致渗血及部分小血管破裂出血[3,9]。本研究中咯血患者为84例,占总数的16%。564例急性肺栓塞患者中有呼吸困难、胸痛、咯血典型三联征的仅79例,占14%,发生比低[10],这与杨媛华等研究相似[6],因此建议不能以“三联征”作为排除诊断肺栓塞的指标。晕厥一般为急性肺栓塞较少见症状[11],晕厥症状多考虑肺栓塞后,肺动脉压力突然升高,右室扩张,急性右心功能衰竭,左心射血分数减低,脑动脉供血不足所致。出现晕厥患者往往治疗更复杂,临床预后也最差[12]。本次病例研究显示晕厥患者为36例(6.8%)。其中有26例患者死亡,死亡比为72.2%。
肌钙蛋白是心肌局部缺血和心肌梗塞极其敏感且特异的标志物。对于肺栓塞病人,肌钙蛋白I/T的释放可能是由于急性右心室牵拉导致心肌局部缺血和微小梗塞所致。研究显示31%的肺栓塞病人有肌钙蛋白值的增高[4],肌钙蛋白的升高与肺栓塞的短期全因死亡率和肺栓塞相关死亡率明显相关。肌钙蛋白正常和不正常的肺栓塞病人短期死亡比分别为3.7%和19.7%。血流动力学稳定的肺栓塞病人中,肌钙蛋白的升高与其短期死亡明显相关,其预测死亡的敏感度为81%,阴性预测值为73%,阳性预测值为75%。而正常的肌钙蛋白T对肺栓塞住院死亡的阴性预测值达97%~100%。
脑钠肽(BNP/NT-pro-BNP)是心室肌细胞对室壁扩张和容量负荷过重刺激下反应性释放。当心肌受到牵拉或室壁压力增加时,心肌细胞内储存的pro-BNP 即被释放出来,并很快分解为无活性的氨基末端(NT-pro BNP,76个氨基酸)和有活性的BNP(32个氨基酸)。临床上BNP水平的高低可以区分低危险度和中危险度的肺栓塞相关并发症。并且,它可以提醒临床医师要密切关注血流动力学稳定而危险度不断增加的病人。肺栓塞病人入院后4 h内检测BNP含量,BNP升高(>90 pg/mL)对于预测肺栓塞相关临床干预(如需要紧急溶栓、机械通气、血管加压素治疗,紧急外科手术取栓,心肺复苏或死亡),其敏感度为85%,特异性为75%。相反,BNP正常对急性肺栓塞病人住院死亡的阴性预测值达到97%~100%[13]。51%的肺栓塞病人存在BNP/NT-pro-BNP水平的升高,这与肺栓塞的短期全因死亡率明显相关,BNP/NT-pro-BNP正常和升高的病人,其死亡人数分别占1.7%和16.8%[14]。
研究发现,血流动力学稳定的肺栓塞病人的BNP和NT-pro-BNP水平都与肺栓塞的短期死亡率明显相关,其预测死亡的敏感性为88%~93%,阴性预测值为76%~81%,阳性预测值为63%~67%[1]。另外Kurose 等研究表明BNP浓度在治疗过程中随着病情好转会逐渐下降至正常,BNP也可以作为疗效的判断指标之一。患者经有效治疗,如溶栓抗凝、肺动脉血栓内膜剥脱术等,患者肺动脉压力下降, 右心室室壁张力部分或完全恢复正常,BNP浓度下降或恢复正常,从而有助于判断疗效和预后[4-6]。然而,目前BNP和肌钙蛋白并不是目前肺栓塞诊断标准的一部分,本研究显示急性肺栓塞患者事件组与30 d死亡组的血NT-proBNP、cTnI明显高于非事件组及30 d未发生死亡组,血cTnI和NT-pro-BNP水平都与肺栓塞的临床不良事件短期死亡明显相关。血cTnI和NT-pro-BNP水平可用于APTE患者的危险分层及严重程度评估,并可作为APTE的独立预后指标。而且,NT-proBNP和cTnI是容易获得临床常规检测的指标,相对于心脏彩超及CT等检查费用,明显低廉,联合血cTnI和NT-proBNP探讨血cTnI和NT-proBNp在非高危组肺栓塞短期预后的能力,可为肺栓塞的管理提供新的思路。
[1] KlokFA,Mos IC,Huisman MV.Brain-type natriuretic peptide levels in the prediction of adverse outcome in patients with pulmonary embolism:a systematic review and meta-analysis[J].Am J Respir Crit Care Med,2008,178(4):425-430.
[2] Kostrubiec M,Pruszczyk P,Bochowicz A,et al.Biomarker-based risk assessment model in acute pulmonary embolism[J].Eur Heart J,2005,26(20):2166-2172.
[3] 胡晓芸,张存梅,杨嫒华,等.急性肺栓寒患者血清肌钙蛋白、及心肌酶的改变[J].中华结核和呼吸杂志,2010,33(3):219-221.
[4] Becattini C,Vedovati MC,Agnelli G.Prognostic value of troponins in acute pulmonary embolism: a meta-analysis[J].Circulation,2007,116(4):427-433.
[5] 曹艳霞,代瑞廷,苏剑,等.呼吸困难患者肺栓塞的患病率及危险因素分析[J].中华核医学杂志,2005,25(5):291.
[6] La VL, Ottani F, Favero L,et al. Increased cardiac troponin I on admission predicts in-hospital mortality in acute pulmonary embolism[J].Heart,2004,90(6):633-637.
[7] Lankeit M, Kempf T, Dellas C,et al. Growth differentiation factor-15 for prognostic assessment of patients with acute pulmonary embolism[J].Am J Respir Crit Care Med,2008, 177(9):1018-1025.
[8] 温伟,张新超.50例老年人急性肺栓塞临床特点分析[J]中华老年医学杂志,2006,25(6):432-433.
[9] Nakata T,Hashimoto A,Hase M,et a1.Human heart-type fatty acid-binding protein as an early diagnostic and prognostic marker in acute coronary syndrome[J].Cardiology,2003,99(2):96-104.
[10]伍燕兵, 杨媛华,王辰.肺血栓栓塞症的临床表现[J].中华医学杂志,2003,83(3):260.
[11]李宾公,郑泽琪,王梦洪,等.心肌型脂肪酸结合蛋白在急性肺栓塞预后中的作用[J].中国急救医学,2011,31(7):633-635.
[12]Goldhaber SZ.Echocardiography in the management of pulmonary embolism[J].Ann Intern Med,2002,136(9):691-700.
[13]Kucher N,Printzen G,Goldhaber SZ.Prognostic role of brain natriuretic peptide in acute pulmonary embolism[J].Circulation,2003,107(20):2545-2547.
[14]Coutance G,Le PO,Lo T,et al.Prognostic value of brain natriuretic peptide in acute pulmonary embolism[J].Crit Care,2008(4),12:109.
2015-04-03
河南科技大学第三附属医院,河南洛阳 471003
吉瑜虹(1964-)女,河南洛阳人,副主任医师,从事呼吸内科临床工作。
毛毅敏,博士,主任医师,硕士生导师,E-mail:yimin6107@sina.com
R563.5
B
1672-688X(2015)02-0144-03
