七氟烷复合瑞芬太尼麻醉在小儿短小手术中的临床观察*
2015-04-28刘艳秋吴海星胡廷菊胡柏龙
刘艳秋,吴海星,蒋 柯,胡廷菊,胡柏龙
(贵州医科大学附院 麻醉科,贵州 贵阳 550004)
七氟烷是常用的新型吸入麻醉药,由于血气分配系数低、诱导苏醒快、麻醉过程平稳的特点被广泛应用于临床。但七氟烷吸入全麻患者术后躁动发生率较高,尤其是在小儿达18%~80%[1-2]。全麻术后躁动表现为兴奋、躁动和定向障碍并存,不按指令行动,发生不同程度的不自主运动,严重时可造成患者自身的意外伤害等不良后果。本研究比较七氟烷复合瑞芬太尼与单纯七氟烷吸入麻醉在小儿短小手术中血流动力学变化、苏醒特征及其不良反应,为小儿短小手术选择最佳麻醉方案提供参考。
1 资料和方法
1.1 临床资料
本研究获医院医学伦理委员会批准,与患儿家属签署知情同意书。选择2014 年5 ~10 月择期进行疝气、鞘膜积液和隐睾手术全麻患儿40 例,手术时间均在1 h 以内的短小手术,年龄2 ~5 岁,按美国麻醉医师协会(ASA)分级I 级~II 级。采用计算机随机数字法分成七氟烷组(S)和七氟烷复合瑞芬太尼组(SR),每组20 例。两组患者在年龄、性别组成及疾病种类等方面,差异无统计学意义(P >0.05)。排除患儿近2 周内发生上呼吸道感染病史,无心肺功能和肝肾功能异常,无药物过敏史、视听、语言或智力障碍,无服用镇静剂和安眠药史。
1.2 麻醉方法
术前严格禁食8 h、禁饮4 h,所有患儿不使用术前药物,入手术室常规监测脉搏氧饱和度(SpO2)、心电图(ECG)、平均动脉压(MAP)。七氟烷8Vol%、氧流量4 L/min 吸入诱导,待患儿意识消失后调整七氟烷的MAC 维持在2.0,开放外周静脉,静脉注射咪达唑仑0.1 mg/kg、阿托品0.01 mg/kg、芬太尼3 μg/kg、地塞米松0.1 mg/kg后,气管内插管机械通气,控制呼吸频率(R)14 ~20 次/min,气道压(P)12 ~18 cmH2O,呼气末二氧化碳分压(PETCO2)35 ~45 mmHg。麻醉维持:SR组瑞芬太尼6 μg/kg·h 持续静脉泵注复合七氟烷吸入,S 组仅七氟烷吸入。手术开始两组均追加芬太尼2 μg/kg,以术前心率、MAP 作为基础(波动在30%范围内)调整七氟醚的吸入浓度。术毕两组患儿同时停止麻醉,氧流量6 L/min 洗出七氟烷。待患儿自主呼吸恢复,R >12 次/min,VT达到6 mL/kg,PETCO240 ~45 mmHg,于侧卧位在一定的麻醉深度下拔除气管导管,面罩吸纯氧观察呼吸无异常送入麻醉后监测治疗室(post anesthesia care unit,PACU)监护。
1.3 观察指标
观察两组患儿诱导前(T0),插管时(T1),插管后5 min(T2)、手术开始(T3)、手术开始后5 min(T4)、手术结束(T5)、拔除气管导管时(T6)及拔管后5 min(T7)的HR、MAP、SpO2变化;记录拔管时间(七氟烷停用至气管导管拔除时间)、苏醒时间(七氟烷停用至自主睁眼或指令睁眼时间)和拔管后呼吸道事件发生情况(屏气、呼吸道梗阻、低氧血症等)。术后由固定麻醉医师对患儿进行苏醒期躁动评分(pediatric anesthesia emergence delirium scale,PAED):(1)眼睛注视护理人员;(2)行动带有目的性;(3)能知道自己所处的环境;(4)不安宁;(5)无法被安抚;第1、2 和3 项评分为4 ~0,没有为4 分,较少为3 分;较多为2 分,非常多为1分,一直存在为0 分;第4、5 项评分为0 ~4,没有为0 分,较少为1 分,较多为2 分,非常多3 分,一直为4 分;各项评分总和为PAED 评分,分数越高反映苏醒期躁动的程度越重,最高为20 分,>10分为躁动存在,>15 分为躁动严重应[3]。同时用儿童疼痛行为量表(the face,legs,activity,cry,consolability behavioral tool,FLACC)进行疼痛评分,有面部表情、腿、活动、哭和安慰共5 个条目,每个条目内容的评分有0、1、2 三个等级,满分为10 分;总分1 ~3 分为轻度疼痛、4 ~6 分为中度疼痛、7 ~10分为重度疼痛,评分>4 分者予舒芬太尼0.1 μg/kg处理[4]。
1.4 统计方法
采用SPSS 17.0 统计软件进行分析。计量资料以均数±标准差表示,组间差异采用t 检验;计数资料以百分比表示,组间差异用χ2检验。
2 结果
2.1 手术时间、拔管时间、苏醒时间、HR、MAP、SpO2、术后FLACC 评分及PAED 评分
两组患儿手术时间比较,差异无统计学意义(P >0.05);拔管时间、苏醒时间SR 组比S 组短,差异有统计学意义(P <0.05)。见表1。两组患儿麻醉过程平稳,气管插管、拔管时的HR、MAP、SpO2变化比较,差异无统计学意义(P >0.05),见表2。拔管后两组均无呼吸道事件发生。
表1 两组患儿拔管时间、苏醒时间比较(n=20Tab.1 Comparion of extubation and awakening time between two groups
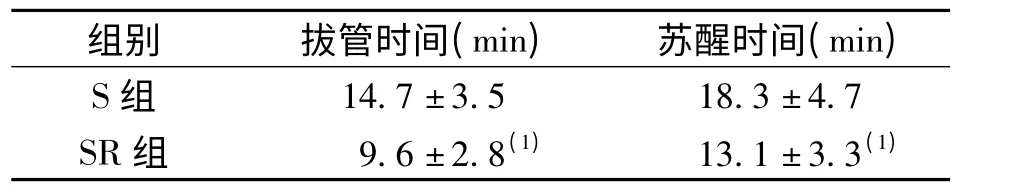
表1 两组患儿拔管时间、苏醒时间比较(n=20Tab.1 Comparion of extubation and awakening time between two groups
(1)与S 组比较,P <0.05
组别 拔管时间(min) 苏醒时间(min)S 组14.7±3.5 18.3±4.7 SR 组 9.6±2.8(1) 13.1±3.3(1)
表2 两组患儿各时间点HR、MAP、SpO2 比较Tab.2 Comparison of HR,MAP and SpO2 between two groups(n=20
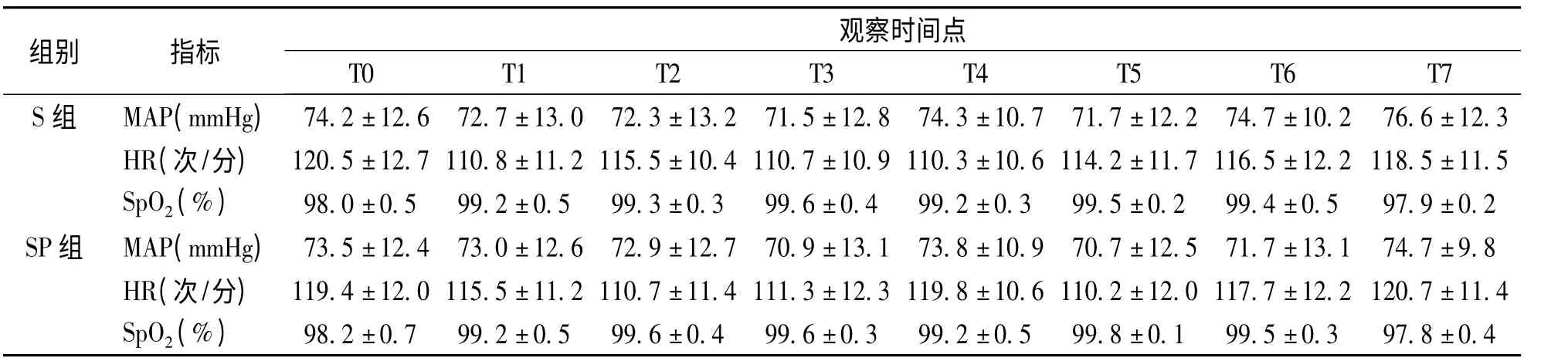
表2 两组患儿各时间点HR、MAP、SpO2 比较Tab.2 Comparison of HR,MAP and SpO2 between two groups(n=20
组别 指标T0 T1 T2 T3观察时间点T4 T5 T6 T7 S 组 MAP(mmHg) 74.2±12.6 72.7±13.0 72.3±13.2 71.5±12.8 74.3±10.7 71.7±12.2 74.7±10.2 76.6±12.3 HR(次/分) 120.5±12.7 110.8±11.2 115.5±10.4 110.7±10.9 110.3±10.6 114.2±11.7 116.5±12.2 118.5±11.5 SpO2(%) 98.0±0.5 99.2±0.5 99.3±0.3 99.6±0.4 99.2±0.3 99.5±0.2 99.4±0.5 97.9±0.2 SP 组 MAP(mmHg) 73.5±12.4 73.0±12.6 72.9±12.7 70.9±13.1 73.8±10.9 70.7±12.5 71.7±13.1 74.7±9.8 HR(次/分) 119.4±12.0 115.5±11.2 110.7±11.4 111.3±12.3 119.8±10.6 110.2±12.0 117.7±12.2 120.7±11.4 SpO2(%) 98.2±0.7 99.2±0.5 99.6±0.4 99.6±0.3 99.2±0.5 99.8±0.1 99.5±0.3 97.8±0.4
2.2 术后FLACC 及PAED 评分
两组患儿术后FLACC 评分均<4 分,未进行镇痛处理。术后PAED 评分,SR 组术后躁动低于S 组,差异有统计学意义(P <0.05)。见表3。

表3 两组患儿PAED 评分Tab.3 Comparison of PAED score between two groups
2.3 芬太尼与七氟烷用量
两组患儿芬太尼用量比较,差异无统计学意义(P >0.05);七氟烷用量比较,差异有统计学意义(P <0.05)。见表4。
表4 两组患儿术中麻醉药使用量Tab.4 Anesthetic usage between two groups(n=20

表4 两组患儿术中麻醉药使用量Tab.4 Anesthetic usage between two groups(n=20
(1)与S 组比较,P <0.05
组别 七氟烷(mL) 芬太尼(mL)S 组22±3 79±28 SR 组 13±3(1)80±26
3 讨论
儿童七氟烷麻醉后苏醒期躁动(emergence agitation,EA)的发生率较高,不同研究结果差异较大,表明苏醒期躁动发生率的影响因素众多。小儿年龄、麻醉药物、手术种类、手术时间和苏醒时间、术后疼痛、病理状态(缺氧、疼痛、膀胱充盈等)等都与小儿全麻后的躁动相关[5]。EA 可引起交感神经兴奋、机体耗氧增加、心律失常,延长患儿在PACU 复苏时间,可发生手术部位出血、坠床等意外,增加麻醉后风险;同时EA 伴有强烈的精神及生理反应,给患儿带来生理心理上的伤害。
七氟烷导致苏醒期躁动机制不清楚,可能是苏醒过快,中枢恢复时间不一,大脑皮质尚处于抑制状态时皮质下中枢已被激活,影响患者对感觉的反应和处理能力。在某些有害刺激的作用下,中枢神经系统表现为过度兴奋而诱发躁动,可能与七氟烷影响氨酪酸受体介导的突触后抑制性电流从而导致全麻后出现躁动有关[6]。目前临床尚无药物能预防七氟醚全麻苏醒期躁动,减少七氟烷用量和完善的镇痛可降低EA 的发生[7]。
本研究表明,七氟烷吸入诱导后两种麻醉维持方式在小儿短小手术中均能满足手术需要,维持合适的麻醉深度及稳定的血流动力学变化。本研究结果显示,采用七氟烷复合瑞芬太尼麻醉的患儿术后拔管时间、苏醒时间比单纯采用七氟烷麻醉的患儿短,可能是因为七氟烷复合瑞芬太尼为静吸复合麻醉,术中七氟烷吸入浓度偏低,在相同麻醉深度下七氟烷用量明显减少,故术毕患儿苏醒迅速、彻底。苏醒期躁动影响因素很多,镇痛不足是其中主要原因之一,而本研究主要针对1 h 内的短小手术的患儿进行研究,两组患儿术中芬太尼总量均为5 μg/kg,术后FLACC 评分两组均<4 分,说明两组患儿镇痛效果是完善的,排除了镇痛不足引起躁动这一因素。对于两组术后的PAED 评分,采用七氟烷复合瑞芬太尼麻醉的患儿躁动的发生率比单纯采用七氟烷麻醉的患儿低,说明S 组的苏醒期躁动是由于单纯七氟烷吸入维持时七氟烷总量过多引起;而七氟烷复合瑞芬太尼麻醉在麻醉维持时复合了瑞芬太尼,七氟烷用量减少,故术后PAED 评分低,躁动的发生率少。证明七氟烷的用量减少,可以明显降低EA 的发生,同时也可避免EA 所带来的种种并发症,提高麻醉病人的苏醒质量。
综上所述,小儿短小手术中以七氟烷复合瑞芬太尼维持麻醉,麻醉深度易于调控,苏醒快,EA 发生率低,且复合麻醉时七氟烷用量明显减少,值得临床推广。
[1]Inomata S,Maeda T,Shimizu T,et al.Effects of fentanyl infusion on tracheal intuhalion and emergence agitation in preschool children anaesthetized with aevoflurane[J].Br J Anaesth,2010(3):361-367.
[2]裴春明,李天佐.不同药物预防七氟醚术后躁动的研究[J].临床麻醉学杂志,2012(1):17-18.
[3]赵泽宇,刘建波,张蓉,等.右美托咪定对脑瘫患儿七氟醚麻醉苏醒期躁动的影响[J].中华麻醉学杂志,2013(6):676-679.
[4]华爽錡,许雅芳.FLACC 评估量表在神经内科疼痛管理中的应用[J].中国美容医学,2012(9):481-482.
[5]李红,刘兴敏.全身麻醉患者苏醒期狂乱1 例[J].贵阳医学院学报,2011(6):663-664.
[6]朱焱林,肖洪波.小儿七氟醚麻醉苏醒期间躁动的研究[J].临床麻醉学杂志,2010(11):988-989.
[7]Chandler JR,Myers D,Mehta D,et al.Emergence delirium in children:a randomized trial to compare total intravenous anesthesia with propofol and remifentanil to inhalational sevoflurane anesthesia[J].Paediatr Anaesth,2013(4):309-315.
