下肢肌力和膝关节控制训练对改善脑卒中患者膝关节过伸及下肢功能的效果研究
2015-04-28朱亚琼
朱亚琼,解 涛,彭 楠*,周 明
(中国人民解放军总医院:1南楼康复医学科,2康复医学中心,北京 100853)
脑卒中偏瘫患者,下肢肌力减退,肌张力异常,髋、膝、踝关节运动不协调,容易造成膝关节运动控制不良,尤以膝关节过伸状态最为明显,严重影响患者的步行能力,是目前较为棘手的问题。根据文献[1],脑卒中后85%的患者可恢复一定的步行能力,但仍有近50%的患者在步行站立期出现膝过伸。目前尚未报道针对脑卒中后膝过伸较为明确的机制。其发生原因较为复杂,包括伸膝肌群无力、屈膝肌群无力、本体感觉障碍、髋关节屈肌挛缩伸肌无力、小腿三头肌痉挛、跟腱挛缩及踝背屈无力等。过去膝关节过伸的康复方法主要针对股四头肌群,未关注股内侧肌的肌力训练。对下肢膝伸、屈肌群肌力及膝关节控制同时进行训练的研究较少。本研究则从下肢肌力(强调股内侧肌的力量训练)、膝关节控制训练两方面对脑卒中后膝关节过伸的患者进行探究,期望改善膝过伸状态,提高患者的行走能力。
1 对象与方法
1.1 研究对象
选择中国人民解放军总医院康复科门诊进行康复治疗的15例脑血管疾病患者,其中男性10例(66.7%),女性5例(33.3%),平均年龄54.3岁,均符合第5次全国脑血管病会议诊断标准[2]。根据随机数字表法分为治疗组和对照组,其中治疗组8例(男6例,女2例),对照组7例(男4例,女3例),脑梗死7例,脑出血8例,左侧偏瘫11例,右侧偏瘫4例,治疗时间为6周,治疗前两组患者性别构成、年龄及卒中类型具有均衡性。入选标准:(1)均初次发病或既往有发作但未遗留神经功能障碍;(2)经颅脑电子计算机断层扫描(computed tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)检查确诊为脑卒中,意识清楚、生命体征平稳;(3)发病2周~3个月,均为单侧肢体瘫痪,可站立,能独立步行(可佩戴辅具)>10m;(4)康复主动意识强,签订知情同意书。排除标准:(1)严重的认知障碍、感觉性失语,不能理解基本指令;(2)严重的心脑血管等疾病,并重度营养不良;(3)合并影响下肢感觉运动的疾病,如风湿性关节炎、腰椎间盘突出症、各类皮肤病、下肢创伤、糖尿病和其他周围神经病;(4)改良Ashworth痉挛分级(Modified Ashworth Scale for Grading Spasticity,MAS)>2级;(5)小脑疾病;(6)明显的神经官能症等。
1.2 研究方法
1.2.1 治疗方法 治疗组与对照组均给予药物及常规康复训练,治疗6周,每周5~6次,每次1h。治疗组在对照组的基础上增加股四头肌(股内侧肌训练为主)、腘绳肌抗阻训练及膝关节控制训练。加强膝关节稳定性的常规康复训练方法:(1)良肢位摆放,定时翻身,被动、主动活动身体各关节;(2)指导患者进行卧位−坐位−站立位的转移训练,床椅转移训练;(3)桥式运动、骨盆旋转的控制训练;(4)仰卧位分别在屈髋屈膝、伸髋伸膝位主动、被动进行踝关节背屈练习;(5)俯卧位髋关节主动、被动抗阻后伸、内旋、外旋训练;(6)站斜板拉伸跟腱训练,纠正踝关节跖屈。股四头肌、腘绳肌交替节律性抗阻训练:(1)患者仰卧位,做膝关节0°~15°的屈伸练习,在运动末端施加阻力,持续5~10s,10个/组,3组/次;(2)患者坐位,屈髋屈膝,双腿置于床边,绑式沙袋系于小腿下方,缓慢做膝关节屈伸练习,在运动末端施加阻力,使股四头肌、腘绳肌等长收缩,持续5~10s,10个/组,3组/次。膝关节控制训练:患肢负重训练,患肢平放于地面上屈曲0°~15°,健肢踏在高约10~15cm的台阶上;重心转移训练,患者站立位,患腿踏在高约10~15cm的台阶上,治疗师在身旁保护患者,嘱其身体前倾,控制膝过伸的同时将重心充分移动到患肢,健肢上台阶,站稳后返回至起始位,重心转移至健侧,5~10个/组,2~3组/次;减重步行训练,治疗师在患者身旁提醒膝关节保持轻微屈曲,向前迈步时脚跟先着地,随后过度到脚掌、脚尖,并引出蹬地动作,训练前后检测心率、血压,并询问患者的自我感觉,避免运动超过耐受程度,每周3~5次,每次15~20min。
1.2.2 检测指标 膝关节过伸:量角器测量两组患者治疗前后膝过伸角度。膝过伸诊断依据[3]:患肢在步行周期支撑相期股胫关节在矢状面上出现膝伸展角度>5°,经治疗后膝关节最大伸展角度<5°视为有效。下肢功能:(1)Fugl-Mayer下肢运动功能评定量表(Fugl-Meyer motor assessment,FMA),共17项检查项目,各项最高分2分,共34分;下肢肌张力评定(以股四头肌为主):采用MAS进行评定[4],共分6个等级,对应0~5分;(2)10m最大步行速度(m/min)和平均步长(10m/步数);(3)治疗前后股四头肌、腘绳肌肌力,采用手持式电子肌力测定仪FET3(Hoggan Health Industries,USA),测量范围0.37~90.82kg,精确度:±0.01kg;下肢肌力测试参照Goonetilleke等[5]的方法——受试者坐位,椅高45cm,扶手高25cm。股四头肌:受试者屈髋、屈膝90°,测力计置于胫骨远端近踝关节处;腘绳肌:受试者屈髋90°,屈膝45°,测力计置于小腿屈侧远端下1/3处。两组测试前后均由同一专业人员进行测试。
1.3 统计学处理
采用SPSS17.0进行统计分析。所有数据以均数±标准差(±s)表示。正态分布的两组均数比较用配对设计资料的t检验或成组设计资料的t检验,取95%的可信度。
2 结 果
2.1 受试人群基本情况
2组患者性别、年龄、病变部位、简易精神状态检查量表(mini-mental-status examination,MMSE)差异均无统计学意义(P>0.05;表1)。
2.2 膝关节过伸情况
经过6周的肌力和膝关节控制训练,膝过伸角度减小8.1°(P=0.000),两组均较治疗前明显改善,且治疗组优于对照组(P=0.001;表2)。
2.3 下肢功能评定
经过6周的康复训练,治疗组FMA增加14.43分,对照组增加5.86分,治疗组优于对照组(P=0.000)。两组下肢改良Ashworth分级较治疗前下降,治疗组更低于对照组(P=0.025;表3)。治疗组10m最大步行速度平均增加19.19m/min,平均步长增加14.11cm,较对照组显著增加(P=0.000;表4)。
两组治疗前股四头肌、腘绳肌肌力差异不明显(P>0.05),6周后,治疗组治疗前后肌力均有不同程度的增长,增长量(率)依次为8.20Kg(48.26%)、6.37kg(48.08%),较治疗前显著增加(股四头肌P=0.000,腘绳肌P=0.016)。对照组肌力也有所增长,但治疗组比对照组有更显著的提高(P<0.01;图1)。

表1 两组患者一般临床资料比较Table1 Comparision of general clinical data between two groups
表2 两组患者治疗前后膝过伸角度变化Table2 Comparision of genu recurvatum degrees between two groups before and after treatment(±s )

表2 两组患者治疗前后膝过伸角度变化Table2 Comparision of genu recurvatum degrees between two groups before and after treatment(±s )
Compared with before treatment, **P<0.01; compared with Control group, ##P<0.01
Group n Before treatment After treatment Treatment 8 11.83±0.88 03.76±1.82**##Control 7 12.01±0.82 6.46±0.95**
表3 两组患者治疗前后FMA、MAS评分结果Table3 Comparison of FMA and MAS between two groups before and after treatment (±s )
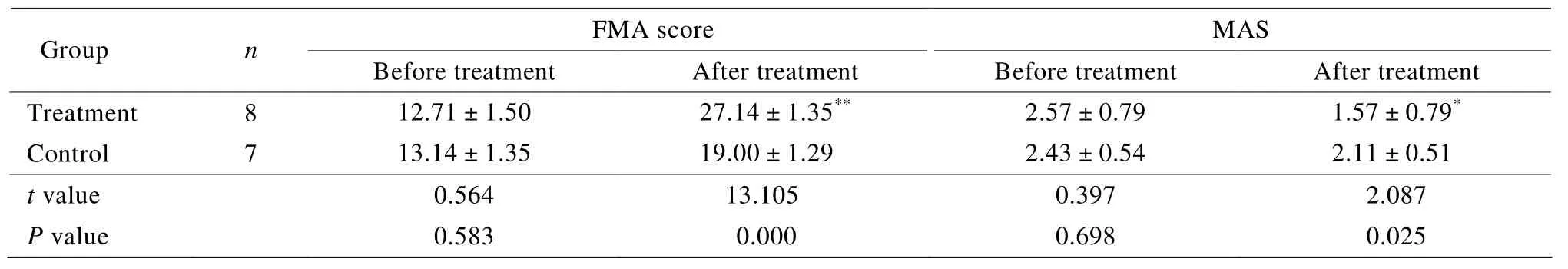
表3 两组患者治疗前后FMA、MAS评分结果Table3 Comparison of FMA and MAS between two groups before and after treatment (±s )
FMA:Fugl-Meyer Motor Assessment; MAS:Modified Ashworth Scale for Grading Spasticity. Compared with control group, *P<0.05,**P<0.01
FMA score MAS Group n Before treatment After treatment Before treatment After treatment Treatment 8 12.71±1.50 27.14±1.35** 2.57±0.79 1.57±0.79*Control 7 13.14±1.35 19.00±1.29** 2.43±0.54 2.11±0.51*t value 0.564 13.105*** 0.397 2.087 P value 0.583 0.000** 0.698 0.025
表4 两组患者治疗前后最大步行速度及平均步长比较Table4 Comparision of maximum walking speed and average step length between two groups before and after treatment(±s )

表4 两组患者治疗前后最大步行速度及平均步长比较Table4 Comparision of maximum walking speed and average step length between two groups before and after treatment(±s )
Compared with control group, **P<0.01
Maximum walking speed (m/min) Average step length (cm)Group n Before treatment After treatment Before treatment After treatment Treatment 8 22.75±1.05 41.94±1.78** 25.89±0.91 40.00±1.50**Control 7 22.34±1.22 35.41±1.99** 25.96±1.04 34.03±0.65**t value 0.695 6.698 0.138 10.197 P value 0.499 0.000 0.892 00.000

图1 两组患者治疗前后肌力比较Figure1 Comparison of muscle strength between treatment group and control group before and after treatment
3 讨 论
脑卒中恢复早期,股四头肌和腘绳肌无力,站立位时难以维持膝关节轻度屈曲,产生代偿性的“划圈步态”[6]。研究显示,股内侧肌无力则无法单独完成伸膝至最后0°~15°的动作,只能通过被动伸膝达到稳定状态,易增加膝关节损伤的风险[7]。腘绳肌不仅控制膝关节屈曲,还协助肌腱韧带与股四头肌共同参与膝关节的稳定性控制[8]。
我们前期研究发现,北京社区老年人每年肌力下降1%~2%,这些人在50~85岁之间,他们的下肢股四头肌、腘绳肌肌力下降约20.82%~44.02%[9]。本研究受试者平均年龄55岁,肌力恰好在此年龄段出现显著下降趋势,因而我们更应将注意力转移到下肢肌力训练。经过6周的下肢肌力训练,治疗组股四头肌肌力增加48.26%、腘绳肌肌力增加48.08%(P<0.05),较对照组增加显著,说明短期内对脑卒中后偏瘫患者进行肌力训练的效果显著。通过下肢肌力和膝关节控制力训练,治疗组膝反张纠正角度百分比为68%,较对照组(纠正率46%)效果显著(P=0.000)。另有文献报道,选择性股内侧肌训练对脑卒中后膝过伸患者的纠正率达90%,而常规康复组为30%[10,11];脑卒中后患者膝关节控制训练,膝过伸纠正的有效率为80%,较对照组传统康复训练(有效率56%)效果显著[12],与本研究结果相近。因而,本研究试图将两种训练方式有效地结合起来,可能更为有效地改善脑卒中后患者的膝过伸状态。
步行时足跟着地,膝关节屈曲约5°,股四头肌离心控制膝关节的轻微屈曲,并在步行周期初期继续屈曲10°~15°,吸收震荡、减弱关节的瞬间受力[13,14]。偏瘫患者下肢肌力减退,肌肉萎缩,站立相出现膝关节支撑不稳、过度伸展,摆动相延迟及摆动不全,屈髋屈膝障碍,向前迈步困难。长此以往将导致膝关节应力分布不均,软骨损伤加重,出现关节肿痛等病变[15]。文献报道脑卒中偏瘫患者本体感觉系统也有不同程度的损害,可能影响膝关节的稳定性,出现膝关节过伸增加,限制关节功能活动,进一步导致肌力下降,形成恶性循环机制[16]。股内侧肌斜纤维可平衡股四头肌整体施加在髌骨上的向外拉力,避免髌骨向外移位,对患者的髌股关节疼痛具有防治效果。有研究表明,选择性切断股内侧肌斜纤维会使该侧在运动过程中髌骨的稳定性降低27%[17]。腘绳肌在迈步后期减缓小腿向前的速度,对抗膝关节的完全伸展。腘绳肌无力、股四头肌功能异常,则无法控制膝关节在最后15°范围内的屈伸,患者容易出现“锁膝”现象,阻碍摆动期的迈步[18]。因而,要同时增加股四头肌与腘绳肌的肌力,共同维持下肢的正常功能。
本研究发现,治疗组患者下肢运动功能评定及肌张力评定明显改善,可能是下肢肌力的提高帮助功能恢复,抑制肌张力的增加。文献报道,脑卒中后膝过伸患者步行速度是同龄正常人的6%~17%[19]。本研究可明显增加患者的步长,提高患者的最大步行速度,可能通过改善患者的伸膝角度,加之膝关节控制训练强化患膝重心不稳等问题,有助于患侧髋的后伸,同时利于健腿向前摆动,从而提高步速和步长。因此,肌力和膝关节的控制能力在整个步行周期中显得尤为重要。
有研究发现提高偏瘫患者的踝背屈角度可明显改善膝过伸状态[17]。膝关节易受到下肢任意一端的变形压力的损伤。患侧足底支撑在地面上,踝关节的跖屈位是固定的,因此胫骨必须向后端倾斜,以便于完全接触地面,异常的跖屈踝关节随着时间的发展使人产生膝过伸。因此,增加踝背屈角度也被视为一种有效的措施。本研究在常规训练方法中也增加了踝背屈训练。
本项研究存在一些不足之处。首先,样本量相对较小,对脑卒中后膝过伸患者康复效果的评估不够全面。其次,试验的康复周期相对较短,若延长试验周期,结果可能更加准确。排除了过度虚弱及患有严重疾病患者,这可能增加膝过伸的纠正率。最后,当前对膝过伸的研究主要基于下肢大肌群的肌力训练,而没有注重踝背屈肌、跟腱牵伸和髋部肌群的训练,虽然本研究在常规训练方法中提及,但未作为主要训练方法,因而我们在今后的工作中要针对这些方法深入探究。
综上所述,本研究通过加强脑卒中后患者股四头肌、腘绳肌肌力及膝关节控制能力的锻炼,针对偏瘫患者伸膝至最后0°~15°控制不足,并配合常规康复手段,如骨盆控制训练、患腿负重训练等可明显改善膝关节过伸状态,提高下肢的活动能力。
【参考文献】
[1]Cooper A, Alghamdi GA, Alghamdi MA,et al. The relationship of lower limb muscle strength and knee joint hyperextension during the stance phase of gait in hemiparetic stroke patients[J]. Physiother Res Int, 2012,17(3):150−156.
[2]The Chinese Society for Neuroscience, Chinese Neurosurgery Society. Key points for diagnosis of various types of cerebrovascular diseases[J]. J Neurosurg, 1996,29(6):379−380. [中华神经科学会, 中华神经外科学会.各类脑血管疾病诊断要点[J]. 中华神经科杂志, 1996,29 (6):379−380.]
[3]Loudon JK, Goist HL, Loudon KL. Genu recurvatum syndrome[J]. J Orthop Sports Phys Ther, 1998, 27(5):361−367.
[4]Yun XP. Evaluation and Assessment for Rehabilitation Therapy[M]. 2nd ed. Beijing:Huaxia Publishing House,2011:211. [恽晓平. 康复疗法评定学[M].第2版. 北京:华夏出版社, 2011:211.]
[5]Goonetilleke A, Modarres-Sadeghi H, Guiloff RJ.Accuracy, reproducibility, and variability of hand-held dynamometry in motor neuron disease[J]. J Neurol Neurosurg Psychiatry, 1994, 57(3):326−332.
[6]Wang Y, Tang Q, Kang LR. Effect of early enhancing steady training on genu recurvatum of stroke patients[J].Chin J Rehabil, 2006, 21(4):249−250. [王 艳, 唐 强,亢连茹. 早期加强膝关节稳定训练对脑卒中患者膝过伸的影响[J].中国康复, 2006, 21(4):249−250.]
[7]Klotz MC, Wolf SI, Heitzmann D,et al. The association of equinus and primary genu recurvatum gait in cerebral palsy[J]. Res Dev Disabil, 2014, 35(6):1357−1363.
[8]Kuang SC, Guo X. Basic Biomechanics of the Musculoskeletal System[M]. 3rd ed. Beijing:People’s Medical Publishing House, 2008:117−131. [邝适存,郭 霞. 肌肉骨骼系统基础生物力学[M]. 第3版. 北京:人民卫生出版社, 2008:117−131.]
[9]Jiao WG, Zhou M, Peng N,et al. Trends and characteristics of age-related deterioration of skeleton muscles strength of lower-extremity among community-dwelling older adults[J]. Chin J Rehabil Med,2013, 28(5):440−444. [焦伟国, 周 明, 彭 楠, 等.社区老年人下肢骨骼肌肌力衰变的趋势和特点[J]. 中国康复医学杂志, 2013, 28(5):440−444.]
[10]Jin DY, Tan TC, Ye XM. Proprioceptive neuromuscular facilitation prevent knee hyperextension in patients with stroke[J]. Chin J Rehabil Theory Pract, 2011, 17(11):1062−1063. [金冬云, 谭同才, 叶祥明. 本体神经促进技术预防脑卒中患者膝过伸的疗效观察[J].中国康复理论与实践, 2011, 17(11):1062−1063.]
[11]Wei ZJ, Li X, Li H,et al. Effect of selective vastus medialis oblique exercises on knee hyperextension of stroke patients[J]. Chin Gen Pract, 2013, 16(3):295−297.[魏智钧, 李 雪, 李 华, 等. 选择性股内侧肌训练改善脑卒中患者膝过伸的疗效观察[J]. 中国全科医学,2013, 16(3):295−297.]
[12]Tang WH, Jiang LP, Wu Q,et al. The curative effect of the knee joint control training on the apoplexy and walking function of the patients with stroke[J]. J Mudanjiang Med Univ, 2012, 33(1):14−16. [唐文惠,蒋丽萍, 吴 旗, 等. 膝关节控制训练对脑卒中膝过伸和患者步行功能的康复疗效观察[J]. 牡丹江医学院学报, 2012, 33(1):14−16.]
[13]Appasamy M, De Witt ME, Patel N,et al. Treatment strategies for genu recurvatum in adult patients with hemiparesis:a case series[J]. PM R, 2015, 7(2):105−112.
[14]Gross R, Delporte L, Arsenault L,et al. Does the rectus femoris nerve block improve knee recurvatum in adult stroke patients? A kinematic and electromyographic study[J]. Gait Posture, 2014, 39(2):761−766.
[15]Bleyenheuft C, Bleyenheuft Y, Hanson P,et al. Treatment of genu recurvatum in hemiparetic adult patients:a systematic literature review[J]. Ann Phys Readapt Med,2010, 53(3):189−199.
[16]Mizner RL, Petterson SC, Snyder-Mackler L. Quadriceps strength and the time course of functional recovery after total knee arthroplasty[J]. J Orthop Sports Phys Ther,2005, 35(7):424−436.
[17]Neumann DA. Kinesiology of the Musculoskeletal System[M]. New York:Mosby Publishing House, 2009:566.
[18]Harris ML, Polkey MI, Bath PM,et al. Quadriceps muscle weakness following acute hemiplegic stroke[J].Clin Rehabil, 2001, 15(3):274−281.
[19]De Quervain IA, Simon SR, Leurgans S,et al. Gait pattern in the early recovery period after stroke[J]. J Bone Joint Surg Am, 1996, 78(10):1506−1514.
