检测血β-hCG及孕酮对保胎治疗的指导*
2015-04-27廖新梅
廖新梅
检测血β-hCG及孕酮对保胎治疗的指导*
廖新梅①
目的:对早期先兆流产的患者进行血清β-hCG及孕酮指标的检测,探讨其对保胎治疗的临床指导意义。方法:选取2013年1月-2014年12月本院接诊的84例早孕先兆流产患者以及同期健康体检的42例孕妇作为研究对象,依据保胎治疗后的妊娠结局将其分为继续妊娠组、流产组以及正常对照组各42例。所有患者均采用放射免疫分析法进行血β-hCG的检测,并采用电化学发光法技术进行及孕酮的检测,根据指标水平给予相应的药物保守治疗。结果:治疗前,继续妊娠组与流产组的β-hCG及孕酮指标均低于正常对照组,继续妊娠组低于流产组,组间比较差异均有统计学意义(P<0.05)。继续妊娠组的β-hCG≥5000 mIU/mL以及P≥30 ng/mL的占比59.5%、90.5%均高于流产组的0、11.9%,组间比较差异均有统计学意义( 字2=35.593、51.887,P<0.05)。单独检测的诊断正确率57.1%明显低于联合检测的77.4%,组间比较差异有统计学意义( 字2=7.812,P<0.05)。结论:孕早期行血β-hCG及孕酮的检测可提高预测先兆流产的准确率,且能为保胎治疗提供较高的治疗意义,提高孕妇的保胎成功率,是一种值得在临床中推广使用的诊断方法。
早孕;血β-hCG;孕酮;保胎
早期先兆流产一般是指妊娠12周前,孕妇因阴道的少量流血,继而出现阵发性的下腹痛或者腰痛。而在检查过程中也有可能会出现盆腔检查宫口未开,胎膜完整,无妊娠物排出,子宫大小与孕周相符的现象。但是若不予重视,不加以治疗,就有可能使症状加重,继而可能发展为流产。在医学统计中,早期先兆流产史属于一类常见的妊娠期并发症,其发病率高达20%[1]。为了及时对患者进行治疗,改善其妊娠结局,早期病情评估的重要性也越来越受到社会各界的关注。临床上通常依靠超声影像学检测以及胎心搏动等指标对早期先兆流产进行预测,然而该诊断措施的诊断准确率较低,且需要患者多次复诊检查,对患者保胎治疗的意义不够显著。患者在进行保胎治疗后,大部分都可以继续妊娠,而仍有一部分患者无法改变妊娠结局[2]。因此,临床学者为探讨更为准确的妊娠结局预测指标,提出了以血清β-hCG及孕酮的检测手段来对患者做一个准确的妊娠结局预测[3]。为探究血清β-hCG及孕酮的检测对妊娠结局预测预测的准确性,本次研究通过选取本院126例孕妇作为研究对象,对比三组的血清β-hCG及孕酮的检测情况,探讨其对保胎治疗的临床指导意义,现报告如下。
1 资料与方法
1.1 一般资料 选取2013年1月-2014年12月本院接诊的84例早孕先兆流产患者以及同期健康体检的42例孕妇作为研究对象。排除标准:(1)严重的心、肝、肾功能障碍者;(2)具有血液系统疾病的患者;(3)具有内分泌系统疾病的患者;(4)合并患有卵巢肿瘤或多胎妊娠等疾病的患者[4]。依据保胎治疗后的妊娠结局将84例早孕先兆流产患者分为继续妊娠组和流产组,以同期健康体检的42例孕妇作为正常对照组,每组均42例。继续妊娠组孕妇年龄23~36岁,平均(26.5±4.4)岁;停经47~73 d,平均(54.7±4.8)d。流产组孕妇年龄22~37岁,平均(26.7±4.5)岁;停经48~74 d,平均(54.8±4.7)d。正常对照组孕妇年龄22~36岁,平均(26.8±4.6)岁;停经49~74 d,平均(54.5±4.4)d。三组孕妇在年龄、停经天数等一般资料上比较差异均无统计学意义(P<0.05),具有可比性。所有孕妇或家属均知悉本次研究目的,并同意参与实验,签署知情同意书。
1.2 方法 (1)所有孕妇均于治疗前均进行静脉抽血,抽取5 mL的肘静脉血进行离心分离,并将其置于-20 ℃左右的温度中进行保存。采用放射免疫分析法进行血β-hCG的检测,并采用电化学发光法技术进行及孕酮的检测[5-6]。(2)对84例先兆流产患者均进行保胎治疗。
1.3 观察指标 (1)观察并比较三组孕妇在治疗前的β-hCG及孕酮(P)指标。(2)比较药物保胎治疗前后早期流产患者的血β-hCG以及孕酮指标变化情况。(3)对84例早期先兆流产患者分别进行孕酮单独检测以及血β-hCG与孕酮的联合检测,比较其诊断敏感性、特异性、阳性预测值、阴性预测值以及诊断正确率。其中β-hCG及孕酮指标比较高的表示患者的怀孕症状比较正常,而β-hCG及孕酮指标比较低的,则出现流产的可能性比较高。
1.4 统计学处理 所有数据均采用SPSS 17.0统计软件进行分析,计量资料以(±s)表示,比较采用t检验,计数资料以率(%)表示,比较采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组治疗前β-hCG及孕酮指标的比较 治疗前,继续妊娠组与流产组的β-hCG及孕酮指标均低于正常对照组,继续妊娠组低于流产组,组间比较差异均有统计学意义(P<0.05),见表1。
表1 三组孕妇治疗前β-hCG及孕酮指标的比较(±s)

表1 三组孕妇治疗前β-hCG及孕酮指标的比较(±s)
与正常对照组比较,ta=54.884,tb=7.987,tc=72.249,td=13.489,Pabcd<0.05;与继续妊娠组比较,te=23.217,tf=5.419,Pef<0.05
2.2 两组患者治疗后β-hCG及孕酮指标的比较 继续妊娠组的β-hCG≥5000 mIU/mL以及P≥30 ng/mL的占比59.5%、90.5%均高于流产组的0、11.9%,组间比较差异均有统计学意义(P<0.05),见表2。

表2 两组患者治疗后β-hCG及孕酮指标的比较 例(%)
2.3 孕酮单独检测以及血β-hCG与孕酮联合检测的诊断效果 单独检测的诊断正确率为57.1%明显低于联合检测的77.4%,组间比较差异有统计学意义( 字2=7.812,P<0.05),见表3。
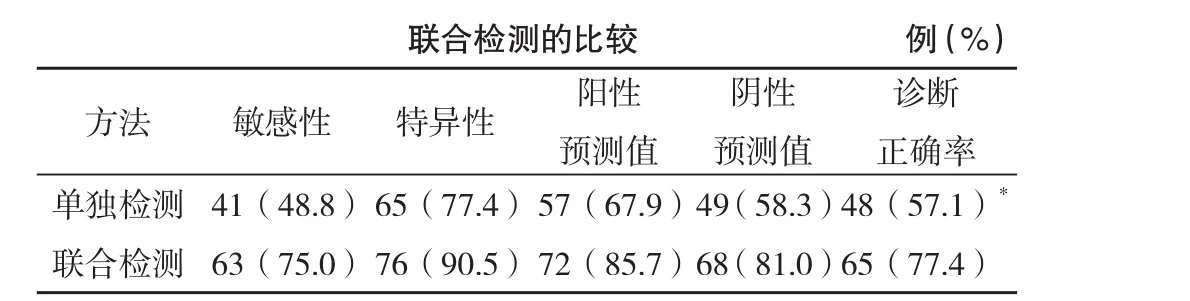
表3 孕酮单独检测以及血β-hCG与孕酮的
3 讨论
早期先兆流产是一类较为常见的临床病症,患者可能因阴道流血、下腹疼痛或宫口未开等病症而对其妊娠期产生较大的消极影响,甚至导致患者出现流产[7],对患者的伤害非常大。据研究显示,妇女受孕后其血液中的β-hCG及孕酮水平往往会相应升高,β-hCG是一种合体滋养细胞分泌的糖蛋白激素,其指标的上升会加强绒毛的发育以及胎盘的形成,还可起到延长黄体寿命的作用,达到不断分泌雌激素以维持妊娠的作用[8-9]。而血清中的孕酮含量与β-hCG的水平有较大的关联性,正常妊娠期间该指标的上升可较好的抑制子宫平滑肌的兴奋,还可降低子宫对宫缩素的敏感性,起到缓解子宫收缩的作用[10-11]。若滋养细胞的活性下降,则可能导致黄体发育不良,导致孕妇体内的β-hCG及孕酮水平异常下降,则无法维持妊娠期的稳定,出现先兆流产的迹象[12-13]。由此看来,β-hCG及孕酮指标与孕妇的怀孕情况是息息相关的,通过对β-hCG及孕酮指标的检测能有效检查出孕妇的怀孕预期情况。同时,在怀孕早期通过检测孕妇体内的孕酮指标,可适当给予黄体酮等药物来进行补充,以维持正常妊娠。减少早期流产现象的发生。有学者研究证明,早期对患者进行血清激素水平的测定可较准确的判断异位妊娠。而在本次研究中也表明,β-hCG及孕酮指标也能准确的判断孕妇的怀孕预期情况。
徐美清[14]在《检测血清孕酮及β-hCG对评估早早孕先兆流产结局的意义》中对76例初诊早孕先兆流产的患者进行了研究,所有患者均于治疗前采集了3 mL静脉血进行了血清β-hCG以及孕酮值的检测,依据不同的治疗结局将其分为了两组,分别为继续妊娠以及流产,结果显示继续妊娠患者的平均血清β-hCG以及孕酮指标均明显高于流产患者,且差异具有统计学意义(P<0.05)。早孕的患者较难进行胚胎存活的准确判断,尤其是采用B超检测时,其分辨率受到了较大的限制。在行B超检测时,通常选择在患者停经6周后才能看出原始心管以及妊娠囊胚芽的搏动。若能够于早孕期间进行血清β-hCG以及孕酮值的检测,则能辅助B超等影像学检测达到更高的诊断准确率。有不少临床学者研究发现,不论患者的年龄大小,只要通过血清β-hCG以及孕酮值的检测,一旦发现具有低于47.7 nmol/L的血清孕酮含量时,即可认定为妊娠异常。在徐美清学者的研究中将孕囊小于20 mm,且停经低于42 d的孕妇则可认为早孕。对于早孕的患者,若能够给予适量的孕酮,则可保证子宫肌纤维的松弛,降低其兴奋性,刺激内分泌的变化。继续妊娠的孕妇一般可通过合体滋养细胞以及妊娠黄体进行孕酮的分泌,其中hCG的水平也会对妊娠黄体对于孕酮的分泌产生一定的影响,机体内一定量的β-hCG以及孕酮指标可保证较好的安胎效果。薛玉华等[15]在《血清β-hCG、雌二醇和孕酮联合检测在异位妊娠早期诊断与保守治疗中的价值》中对250例患者进行了对照实验,分别为异位妊娠者以及正常宫内早孕者,可见正常早孕患者体内具有较高的β-hCG值,有效延长了黄体的寿命,刺激雌激素的分泌,保证继续妊娠,可见联合检测血清P、E2与β-hCG值可准确判断早孕患者以及异位妊娠患者的病情,结合阴道B超等其他辅助检查,能为早期保胎的治疗方案的选择提供量化指标,具有重要的临床意义。
本次研究中治疗前继续妊娠组与流产组的β-hCG及孕酮指标均低于正常对照组,继续妊娠组低于流产组,可见将β-hCG及孕酮作为孕早期的检测指标可更好的辨别流产迹象,以便于及时进行保胎治疗,维持孕妇的妊娠稳定,降低流产的可能。对早期先兆流产孕妇均采取了相应的保胎治疗,其中42例孕妇治疗成功,可继续妊娠,而另42例孕妇保胎治疗失败,以流产而终止妊娠。通过对治疗后的患者进行β-hCG及孕酮指标的检测,结果继续妊娠组的β-hCG≥5000 mIU/mL以及P≥30 ng/mL的占比59.5%、90.5%均显著高于流产组的0、11.9%,此次保胎治疗主要以早期的β-hCG及孕酮水平给予适当的药物剂量及用药疗程,将P指标的30 ng/mL以及β-hCG指标的5000 mIU/mL为界限判断诊断的敏感性,结果在联合诊断的情况下其检测的敏感性为75.0%,特异性为90.5%,阳性预测值为85.7%,阴性预测值为81.0%,诊断正确率为77.4%。然而在单独使用孕酮指标进行检测或单独使用β-hCG检测时,其诊断的准确性均低于联合检测。这也表明β-hCG联合孕酮检测对孕早期先兆流产有较好的预测价值,可为保胎治疗提供较高的指导价值,对妊娠结局的改变有重要的临床意义。此结论也与张淑珍学者为代表研究的结果相一致。
综上所述,血β-hCG及孕酮的联合检测可增强预测孕早期先兆流产的准确性,并为保胎治疗提供了一定的指导价值,有效提高了保胎治疗的成功率,对于孕早期先兆流产的检测来说,是一种值得临床积极推广的检测方法。
[1] 孙晶.血清孕酮、β-HCG联合检测在早期先兆流产中的诊断价值[J].中国生化药物杂志,2015,29(4):94-96,100.
[2] 葛爱娟,王军青,王小红,等.β-HCG、VEGF 和孕酮联合检测在早期异位妊娠诊断中的价值[J].中国实验诊断学,2014,47(4):627-629.
[3] 龚惠,陆文怡,赵爱民,等.血清孕酮及人绒毛膜促性腺激素早期预测异位妊娠的价值[J].广东医学,2014,35(14):2231-2234.
[4] 王磊娜.甲氨蝶呤联合中西药治疗同浓度血β-hCG宫外孕的临床研究[J].中国医学创新,2014,11(23):46-48.
[5] 陈秀贤,张栋武,唐芳,等.不良妊娠时血清规则绒毛膜促性腺激素及其游离β亚单位、孕酮变化[J].中国基层医药,2015,22(2):187-190.
[6] 田秀娟.血清孕酮、β-HCG联合检测和治疗先兆流产的临床研究[J].中国妇幼保健,2010,25(18):2588-2590.
[7] 张淑珍.输卵管妊娠介入治疗中血清孕酮、β-HCG值的预测价值[J].中国医药导报,2014,47(17):24-27.
[8] 任翠云,李婉.阴道超声结合血清β-hCG、孕酮测定对诊断早期输卵管妊娠的价值[J].中国妇幼健康研究,2015,53(2):381-382.
[9] 樊晓然.血清β-HCG及孕酮检测在先兆流产的临床应用[J].实用临床医药杂志,2014,18(3):113-115.
[10] 夏书琴,马宏生,王维琴,等.联合检测血清β-HCG、雌二醇、孕酮及抗心磷脂抗体预测先兆流产妊娠结局[J].中国基层医药,2015,22(3):321-323.
[11] 江卫红,姚吉龙.复发性自然流产患者外周血PAPP-A、β-HCG和孕酮水平的分析[J].中国中医药科技,2014,35(z1):91-92.
[12] 李莉.血清β-HCG 孕酮联合 B 超测定对早期异位妊娠诊断的价值研究[J].河北医学,2015,42(11):1782-1785.
[13] 杜顺珍,杨勇.血清 HCG 和孕酮水平监测在早期先兆流产中的临床应用[J].河北医药,2014,32(4):552-554.
[14]徐美清.检测血清孕酮及β-hCG对评估早早孕先兆流产结局的意义[J].中国乡村医药,2012,19(12):57-58.
[15] 薛玉华,李连,欧阳贵平,等.血清β-hCG、雌二醇和孕酮联合检测在异位妊娠早期诊断与保守治疗中的价值[J].中国医学创新,2015,12(12):119-122.
The Guidance of Blood β-hCG and Progesterone on Treatment of Miscarriage
LIAO Xin-mei.//Medical Innovation of China,2015,12(33):067-070
Objective:To early threatened abortion patients for the detection of serum beta hCG and progesterone index and to discuss the clinical significance of tocolytic therapy.Method: 84 cases of threatened abortion and healthy in the same period of 42 cases of pregnant women from January 2013 to December 2014 in our hospital admissions were selected as the research object, according to the tocolytic therapy after pregnancy outcome, they were divided into ongoing pregnancy, abortion group and normal control groups. All patients were detected by radioimmunoassay method, and the beta hCG was detected by using the method of electrochemical luminescence and the detection of progesterone.Result:The beta hCG and progesterone index of ongoing pregnancy group and abortion group of were significantly lower than the normal control group, beta hCG and progesterone index of ongoing pregnancy group was significantly lower than that of abortion group. The difference between the two groups had statistical significance (P<0.05). Ongoing pregnancy group hCG was more than or equal to 5000 mIU/mL and P was greater than or equal to 30 ng/mL for than 59.5%, 90.5% were significantly higher than 0, 11.9% in abortion group, the difference between the two groups had statistical significance ( 字2=35.593, 51.887, P<0.05). Separate detection diagnosis correct rate of 57.1% was significantly lower than 77.4% of the combined detection, the difference between the two groups with statistical significant ( 字2=7.812, P<0.05).Conclusion:Early pregnancy, serum beta hCG and progesterone detection can improve the accuracy of threatened abortion, miscarriage treatment provide higher therapeutic significance, improve the pregnant women of the success rate of miscarriage.
Early pregnancy;Serum β-hCG;Progesterone;Miscarriage
10.3969/j.issn.1674-4985.2015.33.023
2015-09-10) (本文编辑:蔡元元)
2015年江西省卫生厅科研计划(普通)课题(20154035)
①江西省安福县妇幼保健院 江西 安福 334200
廖新梅
First-author’s address:Anfu County Maternal and Child Health Hospital, Anfu 334200,China
