急性闭角型青光眼合并白内障患者不同手术方式的疗效比较
2015-04-14王雪飞覃冬菊李明哲
王雪飞,覃冬菊,李明哲
(复旦大学附属浦东医院眼科,上海 201399)
急性闭角型青光眼合并白内障患者不同手术方式的疗效比较
王雪飞,覃冬菊,李明哲
(复旦大学附属浦东医院眼科,上海 201399)
目的 探讨不同手术方式对急性闭角型青光眼合并白内障患者的临床疗效。方法根据前房角粘连关闭程度将60例(60只眼)急性闭角型青光眼合并白内障患者分为三组:房角开放者采用超声乳化吸除术、人工晶状体植入术;房角粘连小于180°者采用超声乳化吸除术、人工晶状体植入术联合前房角分离术;房角粘连大于180°者采用超声乳化吸除术、人工晶状体植入术联合小梁切除术。治疗后随访6个月,观察所有患者视力,前房中央深度,眼压、房角检查结果及并发症。结果治疗后,所有患者房角粘连均重新开放,三种治疗方案均改善了患者的平均视力、前房中央深度及眼压,与治疗前比较差异均有统计学意义(P<0.05);三组并发症的发生率比较差异均无统计学意义(P>0.05)。结论超声乳化吸除术、人工晶状体植入术和联合前房角分离术或合小梁切除术均可改善急性闭角型青光眼合并白内患者的视力状况、眼压水平及前房深度,疗效安全可靠。对于急性闭角型青光眼青光眼合并白内障患者的手术治疗应结合房角关闭程度选择合适的术式。
闭角型青光眼;急性;超声乳化术;晶状体植入术;小梁切除术;适应证
急性闭角型青光眼又称急性充血性青光眼,是一种以眼内压急剧升高为主要临床表现,并伴有眼前段病理组织改变的眼科疾病,多发于女性及50岁以上的老年患者,具有较高的致盲性[1]。单纯药物治疗往往难以有效控制眼内压,严重影响了患者的视功能,手术仍是临床首选治疗方案[2]。超声乳化吸除术联合人工晶状体植入术为治疗原发性闭角型青光眼的有效治疗手段,随着眼视光学的不断发展,其逐渐被应用到急性闭角型青光眼的临床治疗中,但手术方式和适应证的选择仍有待进一步研究[3]。本文对我院眼科近年来收治住院治疗的60例急性闭角型青光眼患者,分别采用超声乳化吸除术、人工晶状体植入术和联合前房角分离术或合小梁切除术治疗,比较分析不同治疗方案的临床疗效及适应证,现总结如下:
1 资料与方法
1.1 一般资料 选取我院眼科2010年9月至2013年9月收治住院治疗的60例(60只眼)急性闭角型青光眼患者,均合并白内障,药物治疗效果不佳。其中男性31例,女性29例;年龄41~79岁,平均(58.9±11.8)岁;术前视力(国际标准视力表)为眼前手动~0.4,平均视力(0.22±0.09);术前眼压40.4~52.4 mmHg (1 mm Hg=0.133 kPa),平均(46.5±4.3)mmHg;术前前房中央深度为1.01~1.33 mm,平均(1.16±0.19)mm;晶状体核硬度(Emery分级标准):Ⅱ级24例,Ⅳ级36例。根据前房角粘连关闭范围和程度将60例(60只眼)患者分为三组:房角开放者20例(20只眼)采用超声乳化吸除术、人工晶状体植入术(A组);房角粘连小于180°者20例(20只眼)采用超声乳化吸除术、人工晶状体植入术联合前房角分离术(B组);房角粘连大于180°者20例(20只眼)采用超声乳化吸除术、人工晶状体植入术联合小梁切除术(C组)。三组患者的一般资料(性别、年龄、术前平均眼压、术前平均视力、前房中央深度及晶状体核硬度等)经比较差异均无统计学意义(P>0.05),具有可比性。所有患者均签署知情同意。
1.2 方法 所有患者术前常规控制眼压。术前30 min给予20%甘露醇250 ml静脉快速滴注,术前10 min使用复方托吡卡胺滴眼液充分散瞳,使用2%利多卡因及布比卡因各2.5 ml眼球周麻醉,充分按摩眼球。A组麻醉成功后行隧道式巩膜切口,切口位于角膜上缘后2.0 mm处,切口宽为3.0 mm,约1/2巩膜厚度。分离透明角膜,于3点位行侧切口并于切口处缓缓注入粘弹剂,连续环形撕囊,进行水分离,使用超声乳化仪(爱尔康公司)原位超声吸除晶状体核,彻底抽吸残余皮质,完成超声乳化吸除术。再次注入粘弹剂后于囊袋内植入人工晶状体。B组采用A组相同的方法植入人工晶状体后使用粘弹剂针沿前房角向周边360°缓慢、均匀注入粘弹剂,并按压巩膜根部,分离前房角,置换粘弹剂,水密切口。C组采用A组相同的方法植入人工晶状体后,扩大巩膜切口至(3.0×3.0)mm,切除小梁(1.0×1.0)mm,虹膜周边切除,使用10-0号缝合线缝合巩膜瓣,缝合球结膜,完成手术。三组患者术后常规使用抗生素预防感染,使用典必殊滴眼液抗炎治疗等。
1.3 观察指标 治疗后随访6个月,观察所有患者视力,前房中央深度,眼压、房角检查结果等,并观察治疗后的并发症。
1.4 统计学方法 所有研究数据输入Excel表格进行统计分析。应用SPSS17.0统计学软件进行数据处理,计量资料以均数±标准差(±s)表示,采用t检验,计数资料比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 三组患者疗效比较 治疗后,所有患者房角粘连均重新开放,三种治疗方案均改善了患者的平均视力、前房中央深度及眼压,与治疗前比较差异有统计学意义(P<0.05);三组治疗后疗效比较差异均无统计学意义(P>0.05),见表1。
表1 三组患者疗效比较(±s)
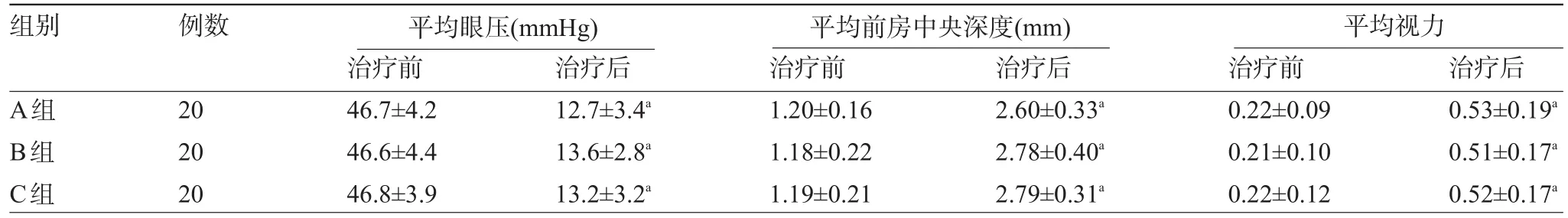
表1 三组患者疗效比较(±s)
注:a与治疗前比较,P<0.05。
组别例数A组B组C组20 20 20平均眼压(mmHg)治疗前46.7±4.2 46.6±4.4 46.8±3.9治疗后12.7±3.4a13.6±2.8a13.2±3.2a平均前房中央深度(mm)治疗前1.20±0.16 1.18±0.22 1.19±0.21治疗后2.60±0.33a2.78±0.40a2.79±0.31a平均视力治疗前0.22±0.09 0.21±0.10 0.22±0.12治疗后0.53±0.19a0.51±0.17a0.52±0.17a
2.2 三组患者并发症比较 三组患者治疗后主要并发症为角膜内皮水肿、前房纤维素样渗出等,三组并发症的发生率比较差异均无统计学意义(P>0.05),见表2。所有并发症经积极对症治疗后痊愈。
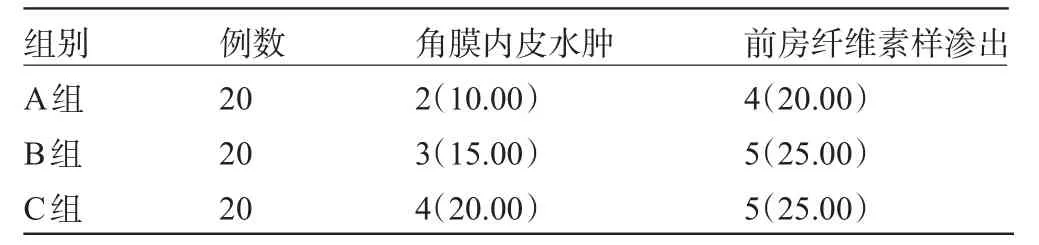
表2 术后并发症比较[例(%)]
3 讨论
3.1 急性闭角型青光眼患者手术治疗的必要性 急性闭角型青光眼的发病机制可以概括为瞳孔阻滞造成后房压力逐步升高,周边虹膜压迫房角,房角出现不同程度的关闭,导致房水流出受阻、眼内压持续上升并急性发作[4]。急性闭角型青光眼想发作患者眼内压可多在40 mmHg,部分患者甚至超过80 mmHg,如不能及时控制高眼压,可在短期内造成视功能严重损害甚至失明[5]。导致视力下降的原因主要为角膜水肿导致屈光间质不清,持续高眼压导致视网膜神经细胞坏死、神经纤维功能丧失[6]。为挽救持续高眼压对患者视神经的伤害,及时进行手术治疗具有十分重要的意义。
3.2 急性闭角型青光眼手术适应证的选择 对于急性闭角型青光眼合并白内障患者,晶状体可发生不同程度的浑浊导致浅前房加重、房角关闭,必须接受及时、科学的治疗[7]。针对发病时间较短、病情较轻患者,单纯摘除晶状体即可有效控制眼压,改善患者视力水平。但对于发病时间较长、病情严重患者,其房角已经发生广泛粘连,传统单纯过滤性手术后再行白内障摘除术则难以奏效[8-9]。因此,严格掌握手术适应证对于急性闭角型青光眼患者的临床治疗和预后具有十分重要的意义。有学者研究表明,对于急性闭角型青光眼合并白内障患者的临床治疗,应结合房角镜检查结果,在对患者房角关闭程度做出科学的判断后再选择合适的手术治疗方式[10]。
本文中,依据房角检查结果,将急性闭角型青光眼患者分为三类,即房角开放者、房角粘连小于180°者和房角粘连大于180°者。有研究[11-12]表明,对于前房开放者,行超声乳化吸除术、人工晶状体植入术即可解除晶状体因素对眼部的影响,可以从发病机制上阻止急性发作,取得较好的临床治疗效果。但对于房角粘连关闭患者,仅仅使用超声乳化吸除术则疗效较差,必须联合房角分离术。本文对20例房角粘连小于180°的患者采取声乳化吸除术、人工晶状体植入术联合房角分离术治疗。术中使用粘弹剂针沿前房角向周边360°缓慢、均匀注入粘弹剂,分离前房角,恢复了小梁网功能,强化了单纯超声乳化吸除术的治疗效果。对于房角粘连大于180°的广泛性粘连患者而言,尚无统一治疗方案[13]。考虑到此类患者房角关闭范围较大,分期手术治疗的风险较大,术后浅前房的发生率较大,术后视力的改善也较差,更有可能导致滤过泡功能降低的风险[14]。因此,本文选择超声乳化吸除术、人工晶状体植入术联合小梁切除术对房角粘连大于180°者进行治疗,解除了晶状体因素导致的瞳孔阻滞及眼前段病理组织改变状况,使房角开放、前房加深,降低了眼内压、提高了视力状况。
综上所述,超声乳化吸除术、人工晶状体植入术和联合前房角分离术或合小梁切除术可改善急性闭角型青光眼合并白内患者的视力状况、眼压水平及前房深度,疗效安全可靠。对于急性闭角型青光眼青光眼合并白内障患者的手术治疗应结合房角关闭程度选择合适的术式。
[1]姜中铭.复合式小梁切除术治疗急性闭角型青光眼54例体会[J].山东医药,2011,51(31):103-104.
[2]王 华,梁远波,范肃沽,等.急性闭角型青光眼眼压下降后中央角膜厚度与慢性闭角型青光眼的比较[J].眼科新进展,2011,31 (1):32-34.
[3]孔科磊,周和政,江文珊,等.急性闭角型青光眼持续高眼压状态不同处置方法的疗效分析[J].眼科新进展,2011,31(3):261-263.
[4]Tham CCY,Kwong YYY,Baig N,et al.Phacoemulsification versus trabeculectomy in medically uncontrolled chronic angle-closure glaucoma without cataract[J].Ophthalmology,2013,120(1): 62-67.
[5]李春玲.白内障超声乳化吸除治疗原发性闭角型青光眼合并白内障观察[J].中国实用眼科杂志,2012,30(2):156-159.
[6]梁 歌,孟晓丽,李 坤,等.青光眼白内障联合手术治疗急性闭角型青光眼[J].中华眼外伤职业眼病杂志,2013,35(9):697-700.
[7]夏晓波,杨 婕,宋伟涛,等.白内障超声乳化术联合小梁切除术治疗青光眼合并白内障的临床疗效[J].国际眼科杂志,2013,13 (7):1469-1473.
[8]Fukuchi T,Ueda J,Nakatsue T,et al.Trabeculotomy combined with phacoemulsification,intraocular lens implantation and sinusotomy for exfoliation glaucoma.[J].Japanese Journal of Ophthalmology, 2011,55(3):205-212.
[9]Chihara E,Hayashi K.Different modes of intraocular pressure reduction after three different nonfiltering surgeries and trabeculectomy[J].Japanese Journal of Ophthalmology,2011,55(2):107-114.
[10]Tang Y,Qian S,Wang J,et al.Effects of combined phacoemulsification and viscogoniosynechialysis versus trabeculectomy in patients with primary angle-closure glaucoma and coexisting cataract[J]. Ophthalmologica,2012,228(3):167-173.
[11]Yudhasompop N,Wangsupadilok B.Effects of phacoemulsification and intraocular lens implantation on intraocular pressure in primary angle closure glaucoma(PACG)patients[J].Journal of the Medical Association of Thailand,2012,95(4):557-560.
[12]Lusthaus JA,Wechsler D.Effectiveness of cataract extraction as initial surgical procedure in angle closure glaucoma where non-surgical management has failed[J].Clinical and Experimental Ophthalmology,2010,(Program andAbstract):A13-A13.
[13]梁永强.超声乳化联合房角分离术与小梁切除术治疗原发性闭角型青光眼的疗效比较[J].眼科新进展,2013,33(2):187-189.
[14]Wang M,Fang M,Bai YJ,et al.Comparison of combined phacotrabeculectomy with trabeculectomy only in the treatment of primary angle-closure glaucoma[J].Chinese Medical Journal,2012,125(8): 1429-1433.
Efficacy comparation of different ways of surgery in patients with acute angle-closure glaucoma combined with cataract.
WANG Xue-fei,QIN Dong-ju,LI Ming-zhe.
Department of ophthalmology,the Pudong Hospital Affiliated to Fudan University,Shanghai 201399,CHINA
ObjectiveTo explore the efficacy of different ways of surgery in patients with acute angle-closure glaucoma combined with cataract.MethodsAccording to the level of the anterior chamber angle closure,60 cases(60 eyes)of patients with acute angle-closure glaucoma and cataract were divided into three groups:patients with opened angle(which were performed the phacoemulsification and intraocular lens implantation surgery),the patients whose goniosynechia was less than 180°(which were performed the surgery of phacoemulsification and intraocular lens implantation combined with goniosychialysis),and the patients whose goniosynechia was more than 180° (which were perfomed the phacoemulsification and intraocular lens implantation combined with trabeculectomy).The visual acuity,central anterior chamber depth,intraocular pressure and complications after the surgery in the three groups were observed.ResultsAfter treatment,all patients'goniosynechia were re-opened.The visual acuity,central anterior chamber depth and intraocular pressure were all better than those before the treatment(P<0.05).There was no statistically significant difference in the incidence of complications in the three groups after the treatment(P>0.05).ConclusionThe surgery of phacoemulsification,intraocular lens implantation combined with goniosychialysis or trabeculectomy can improve the visual acuity,central anterior chamber depth and intraocular pressure,which is safe and reliable.The degree of angle closure should be analyzed for the treatment of patients with acute angle-closure glaucoma and cataract.
Angle-closure glaucoma;Acute;Phacoemulsification;Lens implantation;Trabeculectomy;Indications
R775.2
A
1003—6350(2015)02—0263—03
10.3969/j.issn.1003-6350.2015.02.0094
2014-07-17)
王雪飞。E-mail:xuefeizw@sina.com
