疤痕子宫再妊娠分娩方式及临床观察研究
2015-04-02曾秋娜
曾秋娜
[摘要] 目的 探讨疤痕子宫再妊娠分娩方式及临床观察研究。 方法 临床纳入该院2012年1月—2014年1月90例疤痕子宫再次妊娠孕产妇,根据分娩方式分为试产成功组与剖腹产组。其中,试产成功25例,剖腹产65例。观察两组产妇子宫破裂、产后出血、发热、产程时间、新生儿 Apgar评分以及住院时间等情况。 结果 试产成功组产妇产后出血(141.5±28.6)mL、新生儿 Apgar评分(9.2±0.7)分、产程时间(9.1±1.5)h、住院时间(3.5±0.6)d,剖腹产组产妇产后出血(432.8±268.9)mL、新生儿 Apgar评分(8.1±0.9)分、产程时间(11.5±2.2)h、住院时间(7.8±0.9)d,上述指标试产成功组均优于剖腹产组,差异有统计学意义(P<0.05);试产成功组产后发热率为8.00%,子宫破裂率为0%,剖腹产组产后发热率为27.69%,子宫破裂率为13.85%,试产成功组均优于剖腹产组,差异有统计学意义(P<0.05)。结论 疤痕子宫再妊娠分娩采用阴道分娩,产后出血较少,产后恢复较快,且各类并发症发生率较低,值得推广。
[关键词] 疤痕子宫;妊娠;分娩方式;试产;剖腹产
[中图分类号] R719.8 [文献标识码] A [文章编号] 1674-0742(2014)12(a)-0067-02
疤痕子宫妊娠具有较大的潜在威胁,若不采取科学、合理的分娩方式。产妇在分娩过程中很容易发生大出血、子宫破裂以及新生儿窒息等危险[1]。因此,目前临床上对于疤痕子宫妊娠孕妇,需要引起足够的重视。为进一步探讨疤痕子宫再妊娠分娩方式,该研究对该院2012年1月—2014年1月收住入院90例疤痕子宫再次妊娠产妇进行了临床资料的回顾性分析,探讨疤痕子宫再次妊娠产妇的合理分娩方式选择,现报道如下。
1 资料与方法
1.1 一般资料
该研究共纳入疤痕子宫妊娠产妇90例,均为该院2012年1月—2014年1月收住入院的待产产妇。90例产妇均先进行试产,试产失败者转为剖腹产。经过统计,25例疤痕子宫妊娠产妇试产成功,65例疤痕子宫妊娠产妇试产失败转为剖腹产。试产成功组:年龄25~37岁,平均年龄(30.6±3.5)岁,孕周34~42周,平均孕周(38.5±2.6)周,再次妊娠时间距首次剖宫产时间0.8~7年,平均时间(3.9±2.4)年;剖腹产组:年龄24~38岁,平均年龄(30.9±3.2)岁,孕周34~42周,平均孕周(38.3±2.5)周,再次妊娠时间距首次剖宫产时间1~7年,平均时间(4.2±2.2)年。
1.2 分娩方式选择
阴道试产:符合以下条件者可先行阴道试产:①产妇首次剖宫产位置在子宫下段,无切口感染及晚期产后出血,B超提示子宫下段无异常;②首次剖宫产时无头盆不称,再次妊娠入院后内诊评估骨盆及胎儿入盆情况,无头盆不称;③B超提示胎儿体重2 500~3 500 g之间;④产妇及家属同意进行阴道试产。剖宫产:符合剖宫产绝对手术指征、患者及家属拒绝试产,可再次剖宫产。
1.3 观察指标
观察两组产妇子宫破裂、产后出血、发热、产程时间、新生儿 Apgar评分以及住院时间等情况。
1.4 统计方法
采用SPSS13.0统计学软件对数据进行统计分析、处理,计量资料用(x±s)表示,计数资料用百分率(%)表示,组间计量资料比较采用两样本t检验,组间计数资料的比较采用χ2检验。
2 结果
2.1 两组产妇产后出血量、产程时间、新生儿 Apgar评分以及住院时间比较
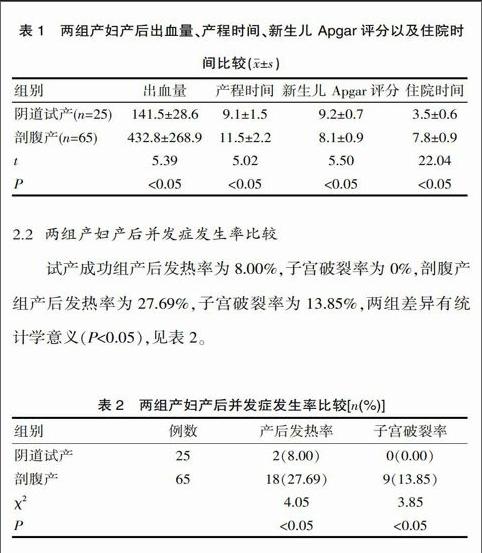
试产成功组产妇产后出血(141.5±28.6)mL、新生儿 Apgar评分(9.2±0.7)分、产程时间(9.1±1.5)h、住院时间(3.5±0.6)d,剖腹产组产妇产后出血(432.8±268.9)mL、新生儿 Apgar评分(8.1±0.9)分、产程时间(11.5±2.2)h、住院时间(7.8±0.9)d,上述指标两组差异有统计学意义(P<0.05),见表1。
表1 两组产妇产后出血量、产程时间、新生儿 Apgar评分以及住院时间比较(x±s)
2.2 两组产妇产后并发症发生率比较
试产成功组产后发热率为8.00%,子宫破裂率为0%,剖腹产组产后发热率为27.69%,子宫破裂率为13.85%,两组差异有统计学意义(P<0.05),见表2。
表2 两组产妇产后并发症发生率比较[n(%)]
3 讨论
疤痕子宫再妊娠分娩方式的选择,一直以来均受到妇产科医务工作者的关注。但是,关于分娩方式的选择上,亦长期存在较大的争议。特别是在分娩过程中,如何有效保证子宫不发生破裂以及缩宫素的应用,已经成为国内外争议的焦点[2-4]。就目前我国而言,临床上对于疤痕子宫再妊娠,分娩方式往往选择剖宫产。但是,再次进行剖宫产,手术具有较高的风险。其中,术中出血、羊水栓塞以及麻醉意外等发生的比例较高[5-7]。造成手术风险提高的因素主要在于首次剖宫产手术,能够造成产妇的膀胱、腹膜、子宫之间发生粘连。因此,当再次妊娠进行手术分娩时,可能发生子宫周围组织损伤,并引发更为严重的粘连[8-9]。因此,对于妇产科的临床工作者而言,严格掌握剖宫产的手术指征,鼓励疤痕子宫再妊娠产妇进行阴道试产。不但能够减低剖腹产的比例,还能够有效降低临床医疗风险。
据一些临床报道,有过剖宫产史的产妇,再次妊娠时进行阴道分娩,分娩的成功率约为60%~85%;而曾有过一次或一次以上的阴道分娩史产妇的试产成功率是没有过阴道分娩史者的9~28 倍[10]。该研究就疤痕子宫再妊娠分娩方式及临床观察进行了临床回顾性分析。在纳入的90例疤痕子宫再妊娠分娩产妇中,25例成功进行了阴道试产,比例为27.78%。说明进行剖宫产后的产妇,再次妊娠时,还是能够通过阴道分娩的。但是,并不是临床上所有的疤痕子宫妊娠产妇都适合进行阴道分娩。所以,在分娩前,医务人员应该严格掌握阴道试产的相关临床指征,详细了解疤痕妊娠产妇前次剖宫产手术指征、手术方式、手术时间、新生儿体重、术后出血量以及有无发热等情况,同时还需要检查产妇子宫疤痕部分的厚薄程度以及有无压痛等。该研究观察阴道试产产妇以及剖宫产产妇子宫破裂、产后出血、发热、产程时间、新生儿 Apgar评分以及住院时间等情况。结果显示,阴道试产组产妇产后出血量、产程时间、新生儿 Apgar评分以及住院时间等指标均明显优于剖宫产组,差异有统计学意义(P<0.05)。说明阴道试产成功的产妇,产后恢复较快,新生儿情况良好。此外,并发症方面,阴道试产组产后发热率为8.00%,子宫破裂率为0%,而剖腹产组产后发热率为27.69%,子宫破裂率为13.85%,差异有统计学意义(P<0.05)。上述结果说明,顺利进行阴道生产的产妇,产后并发症发生率较低,大大降低了产妇各类危险事件的发生。endprint
综上所述,疤痕子宫再妊娠分娩采用阴道分娩,产后出血较少,产后恢复较快,且各类并发症发生率较低,值得推广。
[参考文献]
[1] HolmgrenC,ScottJ R,PorterTF, et al.Uterine rupture with attempted vaginal birth after cesarean delivery: Decision-to-delivery time and neonatal outcome[J].Obstetrics and Gynecology,2012,119(4):725-731.
[2] 杨桂香.剖宫产后疤痕子宫再次妊娠分娩方式的临床探讨[J].河北医学,2013,19(11):1639-1642.
[3] 钱慧.疤痕子宫再次妊娠二次剖宫产与非疤痕子宫剖宫产的对比研究[J].河北医学,2013,19(6):823-826.
[4] 张尊梅.剖宫产术后再次妊娠的分娩方式研究[J].实用临床医药杂志,2013,17(17):179-180.
[5] 王富英.疤痕子宫再次足月妊娠的分娩方式选择[J].中国美容医学,2011,20(z2):347-348.
[6] 陈佩芬,李林娜.剖宫产术后再次妊娠经阴道分娩可行性分析[J].河北医学,2014,(4):549-551.
[7] 陈静.剖宫产术后再次妊娠阴道分娩的临床分析[J].实用临床医药杂志,2013,17(9):137-138.
[8] Neonatal brachial plexus palsy with vaginal birth after cesarean delivery. A case-control study[J].American Journal of Obstetrics and Gynecology,2013,208(3):229-230.
[9] HillJB,AmmonsA,ChauhanSP,et al.Vaginal birth after cesarean delivery: Comparison of acog practice bulletin with other national guidelines[J].Clinical Obstetrics and Gynecology,2012,55(4):969-977.
[10] MacDormanMF,DeclercqE,MathewsTJ, et al.Trends and characteristics of home vaginal birth after cesarean delivery in the United States and selected states[J].Obstetrics and Gynecology,2012,119(4):737-744.
(收稿日期:2014-09-02)endprint
