血清β-人绒毛膜促性腺激素及孕酮检测在先兆流产的临床应用
2015-03-09刘瑛
血清β-人绒毛膜促性腺激素及孕酮检测在先兆流产的临床应用
刘瑛
(河北省秦皇岛市昌黎县妇幼保健院, 河北 昌黎, 066600)
关键词:先兆流产; 孕酮; β-人绒毛膜促性腺激素; 妊娠结局
先兆流产是妇产科的常见病,其病因十分复杂,与遗传、内分泌、免疫功能异常、全身感染等多种因素有关。准确预测先兆流产孕妇的妊娠结局对于制定治疗方案和疗效评估具有十分重要的临床意义[1]。近年来的研究已证实,在孕妇早期,血清β-人绒毛膜促性腺激素(β-HCG)与孕酮水平上升缓慢或不升可大幅度提升孕妇发生流产的风险。因此,这两项指标被很多临床医生用来预测早期先兆流产孕妇的妊娠结局[2], 针对此两项指标的预测价值研究也成为近年来的焦点课题,本研究针对血清β-HCG及孕酮检测在先兆流产中的临床应用价值进行了研究和分析,现将研究的具体情况报告如下。
1资料与方法
选取2012年1月—2014年1月因“阴道流血”到本院就诊的100例孕妇作为研究对象,纳入患者的孕周均少于12周,中位孕周为5周,根据其妊娠结局将其分为先兆流产组(接受常规保胎治疗后继续妊娠)和流产组(接受常规保胎治疗后保胎失败或发展为流产)。先兆流产组共纳入42例患者,患者年龄为21~36岁,平均年龄为(28.6±3.6)岁,孕次≥2次者有5例(11.9%),产次≥2次者有6例(14.3%); 流产组共纳入58例患者,患者年龄为22~38岁,平均年龄为(29.7±4.2)岁,孕次≥2次者有7例(12.1%),产次≥2次者有9例(15.5%)。选取同期在本院进行常规产前检查的孕妇50例作为对照组,纳入孕妇的孕周均小于12周,中位孕周为6周,年龄为20~36岁,平均年龄为(28.2±3.9)岁,孕次≥2次者有7例(14%),产次≥2次者有8例(16%)。3组孕妇在年龄、孕周、孕次、产次等方面的差异均无统计学意义(P>0.05)。
采集3组孕妇的空腹外周静脉血样本,经常规离心分离血清,采用全自动免疫分析仪对血清标本中的孕酮和β-HCG水平进行定量检测,以孕酮水平<30 ng/mL、β-HCG水平<5 000 mIU/mL为检测结果异常[3]。
2结果
2.1 3组孕妇血清孕酮和β-HCG水平的比较
经检测, 3组孕妇的血清孕酮和β-HCG水平的差异均有统计学意义(F=6.158,15.336,P<0.05), 其中流产组患者的血清孕酮和β-HCG水平显著低于先兆流产组,而先兆流产组患者的上述两项指标水平显著低于对照组,差异均有统计学意义(q=3.759~10.083,P<0.05),见表1。

表1 3组孕妇血清孕酮和β-HCG水平的比较
与先兆流产组比较,*P<0.05; 与流产组比较,#P<0.05;
与对照组比较,△P<0.05。
2.2 流产组和先兆流产组患者的血清孕酮和β-HCG异常率的比较
经检测,流产组患者的血清孕酮和β-HCG异常率均显著高于先兆流产组,差异有统计学意义(χ2=42.257、47.942,P<0.05), 见表2。

表2 流产组和先兆流产组患者的血清孕酮和β-HCG
与先兆流产组比较,*P<0.05。
2.3 血清孕酮和β-HCG阳性率对预测妊娠结局的敏感度和特异度分析
在预测先兆流产孕妇不良妊娠结局方面,单独应用孕酮、β-HCG检测或联合应用孕酮+β-HCG检测的敏感度差异无统计学意义(χ2=2.275,P>0.05),单独应用孕酮检测与单独应用β-HCG检测的特异度差异无统计学意义(χ2=0.263,P>0.05),而联合应用孕酮+β-HCG检测的特异度显著高于单独应用孕酮或β-HCG检测(χ2=5.126、7.372,P<0.05),见表3。
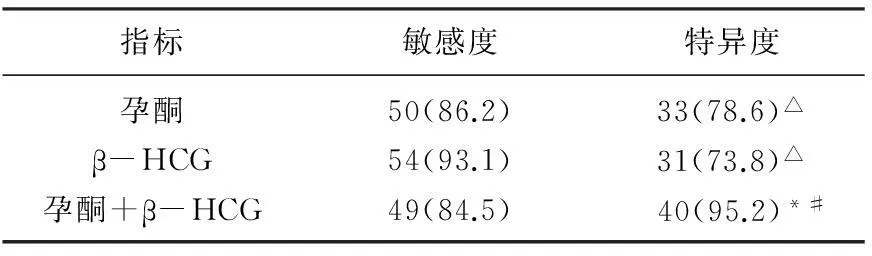
表3 血清孕酮和β-HCG阳性率对预测妊娠结局的
与孕酮比较,*P<0.05; 与β-HCG比较,#P<0.05;
与孕酮+β-HCG比较, △P<0.05。
3讨论
近年来,虽然临床研究者还尝试寻找其他血清标志物用于该项临床任务,比如血清瘦素[5]、血清IgM抗β2-糖蛋白Ⅰ[6]等,但是这些指标限于检测条件、可靠性和稳定性等因素均未能在临床上得到广泛应用。孕酮和β-HCG仍然是大多数研究者选择的常规血清标志物。
孕酮是女性体内的重要性激素之一,参与了月经周期、妊娠过程中的生理调节机制,并可作用于γ-氨基丁酸和5-羟色胺等脑内神经递质[7],因此,孕酮不仅可用于调节妇女的妊娠生理过程,而且还可通过减轻脑损伤后脑水肿、脂质过氧化反应和减轻炎症反应、抗自由基产生、稳定细胞膜、保护血脑屏障、抗神经兴奋毒性等环节发挥神经营养及保护作用[8],目前的研究已证实,血清孕酮测定在预测早期先兆流产孕妇的妊娠结局方面具有较高的应用价值,还有的学者提出将血清孕酮值为13.8 ng/mL作为治疗先兆流产成功与否的临界值,如果孕妇的血清孕酮值低于此值,则应放弃保胎治疗[9]。此外,地屈孕酮等孕酮类药物用于治疗先兆流产也可提高保胎成功率,而且安全性更高[10]。HCG是胎盘合体滋养层细胞释放的一种异二聚体糖蛋白激素,由α和β两个亚单位以非共价键连接而成,完整的HCG分子的半衰期较长,妇女外周血循环或尿液中含有多种HCG,检测血、尿HCG水平对于妊娠、先兆子痫、唐氏综合征、恶性肿瘤等均具有诊断意义。HCG还可在预防复发性流产、治疗儿童隐睾和低HCG性性腺功能减退症、控制性超促排卵等治疗领域发挥重要的作用[11]。目前的研究[12]已证实,测定血清β-HCG、孕酮水平对于异位妊娠、先兆流产的早期诊断具有重要的意义,而且在孕期的第4~6周对这两项指标的动态监测可用于早期鉴别诊断这两种疾病。但是,当单独应用血清β-HCG或孕酮水平检测来预测先兆流产孕妇的妊娠结局时,其特异度和灵敏度很难同时达到临床要求,因此,有一些学者开始探讨应用联合检测的方式来提高预测效率,除了联合检测血清β-HCG和孕酮水平的组合外,有的学者[13]尝试应用血清CA125和β-hCG水平联合检测来提高对先兆流产孕妇不良妊娠结局的预测效率以指导制订治疗方案,有的学者尝试应用联合检测血清Th1/Th2细胞因子和β-HCG水平来预测先兆流产孕妇的妊娠结局以避免盲目保胎治疗方案的使用[14]。
本研究结果显示,流产组患者的血清孕酮和β-HCG水平显著低于先兆流产组而先兆流产组患者的上述两项指标水平显著低于对照组(q=3.759~10.083,P<0.05), 流产组患者的血清孕酮和β-HCG异常率均显著高于先兆流产组(χ2=42.257、47.942,P<0.05), 说明较低的血清孕酮和β-HCG水平可提示先兆流产孕妇不良妊娠结局发生风险的升高,临床医生应重视对先兆流产孕妇这两项指标的早期监测;在预测先兆流产孕妇不良妊娠结局方面,单独应用孕酮、β-HCG检测或联合应用孕酮+β-HCG检测的敏感度差异无统计学意义(χ2=2.275,P>0.05), 联合应用孕酮+β-HCG检测的特异度显著高于单独应用孕酮或β-HCG检测(χ2=5.126、7.372,P<0.05), 说明联合检测血清孕酮和β-HCG检测水平可提高对于预测先兆流产孕妇不良妊娠结局的特异度,且不对其预测敏感度产生显著的不良影响,有助于提高预测的准确性。
参考文献
[1]付州, 连方, 孙振高. 先兆流产预后评估指标研究进展[J].山东医药, 2014, 54(8): 90.
[2]邓细球, 王跃. 1000例早期先兆流产血清HCG、孕酮检测的研究[J].中国医药指南, 2014, 12(32): 237.
[3]沈红云, 张文兵. 血清孕酮和β-HCG 联合检测在早期先兆流产中的临床价值[J]. 中华全科医学, 2013, 11(9): 1389.
[4]高悦, 高月平. 中医药治疗先兆流产临床研究进展[J].河北中医, 2014, 36(5): 774.
[5]门宏坚. 早期先兆流产与稽留流产患者血清瘦素水平的研究及临床意义[J]. 中国医药导刊, 2013, 15(7): 1113.
[6]苏俊梅, 谢荣章. 先兆流产与IgM抗β2-糖蛋白Ⅰ的关系[J].中国妇幼保健, 2012, 27(20): 3166.
[7]高杰, 郭英慧. 孕酮在经前期综合征中的作用与机制研究进展[J].中国医药导报, 2014, 11(21): 154.
[8]雷贤明, 曹云涛. 孕酮神经保护作用研究进展[J].海南医学, 2014, 25(4): 544.
[9]苏桂平. 浅谈血清孕酮测定在预测早期先兆流产预后中的应用价值[J].当代医药论丛, 2014, 12(2): 178.
[10]沈惠. 地屈孕酮与黄体酮治疗先兆流产的临床效果观察[J].中国妇幼卫生杂志, 2014, 5(6): 40.
[11]高洪伟. 绒毛膜促性腺激素的分子特性及其临床应用[J].药品评价, 2014, 11(5): 33.
[12]任英. 动态监测血清β-人绒毛膜促性腺激素、孕酮水平在早期先兆流产、异位妊娠中的鉴别诊断价值[J]. 数理医药学杂志, 2014, 27(3): 303.
[13]滕海燕, 许忠波, 陈晓勇. 血清CA125和β-hCG水平检测对先兆流产的临床意义[J].实用医学杂志, 2013, 29(24): 4037.
[14]胡万芹, 杨丽华, 苏莹, 等.血清Th1/Th2细胞因子联合β-HCG预测先兆流产结局的价值[J]. 昆明医科大学学报, 2012, 12(6): 118.
收稿日期:2015-01-20
中图分类号:R 714.21
文献标志码:A
文章编号:1672-2353(2015)15-187-02
DOI:10.7619/jcmp.201515065
