腹腔镜在直肠癌合并2型糖尿病患者中的应用价值分析
2015-03-09彭智明,陈鹏,杨君
腹腔镜在直肠癌合并2型糖尿病患者中的应用价值分析
彭智明, 陈鹏, 杨君
(湖北省宜城市人民医院, 湖北 宜城, 441400)
关键词:腹腔镜; 直肠癌; 2型糖尿病
结直肠癌与糖尿病的密切关系日益受到人们的关注,结直肠癌合并糖尿病患者比例较普通人群明显增加[1], 这在国外已有研究证明了。外科手术中的一个极其重要的危险因素就是糖尿病,因此其使外科手术的术后并发症例如发生率、病死率[2-3]明显的增加了。国际上的首例腹腔镜右半结肠切除术是在1990年由美国外科医生Jocobs等[4]完成的,腹腔镜的不少优点在很多临床研究中得到了很好的证实,例如对患者的身体创伤性较小、对患者的免疫功能没有很大的影响、患者的术后恢复较快等。腹腔镜的短期治疗效果和患者的长期生存率方面均得到了良好的肯定[5]。本研究就腹腔镜在直肠癌合并2型糖尿病患者中的应用价值进行了探讨,现报告如下。
1资料与方法
1.1 一般资料
2010年1月—2013年3月在本院普外科行手术治疗的98例直肠癌合并2型糖尿病患者。腹腔镜组44例,开腹组54例。对2组的年龄、性别、BMI、糖尿病病程、肿瘤下缘与肛缘距离、肿瘤TNM分期、术前血清CEA及肿瘤组织学分型等进行比较,差异无统计学意义(P>0.05),见表1。
1.2 入选标准
符合1999年世界卫生组织诊断标准的2型DM患者。所有入选的患者根据自己意愿选择手术方法,均行直肠癌前切除术,且为择期手术。所有手术均由同一组医生完成。所有患者均进行了入院常规检查,并有本科护士进行入院宣教,饮食标准为糖尿病普食。入选者病理诊断为腺癌,为TNM分期中的Ⅰ~Ⅲ期。并参考了CEA、直肠指诊、电子结肠镜、CT、PET-CT及结肠气钡对比双重造影检查。并排除有其他原发恶性肿瘤、曾行结直肠切除术、不能耐受手术者等。
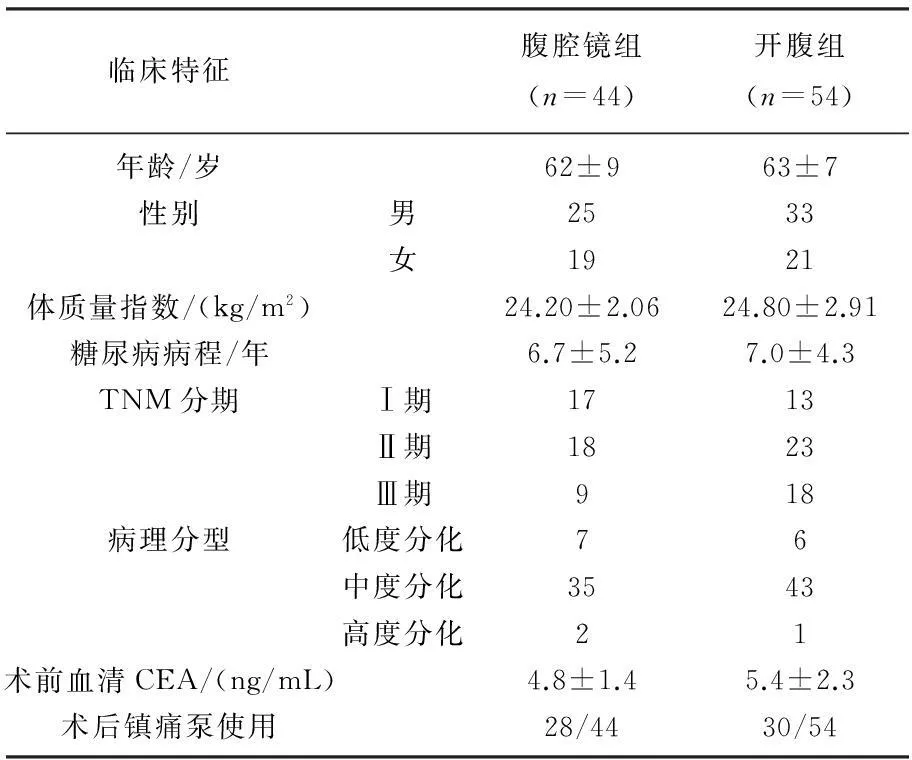
表1 2组患者的基本临床资料比较
1.3 手术方法
在围术期和麻醉方式上腹腔镜组与开腹组是完全一样的。同一批医生进行所有的手术。手术的操作是在本科实际情况上结合了美国国家综合癌症网(NCCN)指南进行的。患者的体位是截石位,对患者进行的常规麻醉为气管插管全身麻醉,并对患者留置相应的导尿管。腹腔镜组,医生对患者脐上缘弧形取一长约2 cm切口,建立气腹,拔出气腹针置入10 mm套管针,在这一基础上通过腹腔镜对全腹腔进行探查。医生通过电视监测下,在患者的右下腹分别置入一根12 mm和一根5 mm套管针,在患者的左下腹分别置入一根10 mm和一根5 mm套管针,在此基础上送入超声刀和无创的抓钳。用超声刀从直肠后壁开始向两侧充分剥离直肠壁,对肿瘤的下缘欲切除处,对直肠壁进行相应的裸化。职场的离断和关闭是在腹腔镜下通过切割闭合器进行的。由于手术需要,患者的左下腹10 mm套管针口处的切口需扩大呈长约5 cm, 同时对肠管进行切断,逐层的缝合和关闭需在移走肿瘤病理标本之后进行。然后再次建立新的气腹,对肛门进行充分的扩张,因为胃肠吻合器需从肛门处置入其中。吻合置入后,医生需检查切口的上下切缘是否完整、吻合口是否通畅没有张力、结肠是否存在扭转。常规粗乳胶引流管的放置是在吻合口后方。除了手术后的常规治疗以外,医生需要监测严密监测患者血糖水平的变化;对于使用了胰岛素泵的患者,其血糖水平应控制在血糖在6.0~9.0 mol的范围,采用的每4~6 g葡萄糖加入1 U胰岛素作为补液的标准,同时根据患者的情况变化进行相应的调整。
2结果
2组患者手术均获得成功,术后病理结果切缘均为阴性。腹腔镜组术中情况均优于开腹组(P<0.05); 2组患者术后并发症以30 d内为准[6], 腹腔镜组主要并发症与开腹组相比,差异有统计学意义(P<0.05); 手术时间、淋巴结清扫数及术后镇痛泵使用例数无显著差异(P>0.05)。术后出现吻合口瘘的患者:腹腔镜2例(经保守治疗后治愈出院);开腹组1例(经二次手术治疗亦治愈出院)。2组均无患者死亡,见表2。
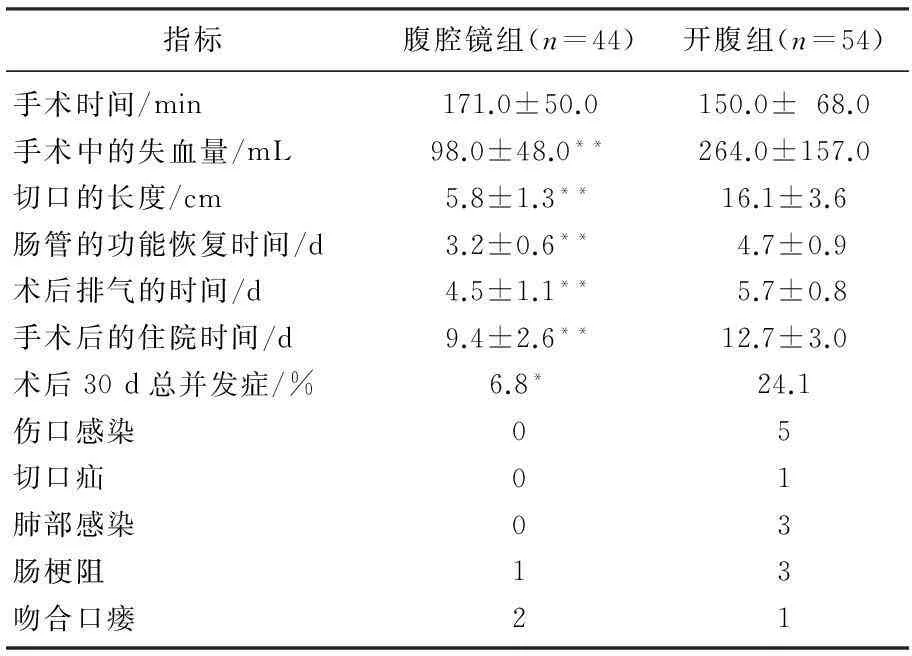
表2 腹腔镜组与开腹组术中和术后情况比较
与开腹组比较, *P<0.05, **P<0.01。
3讨论
随着直肠癌和糖尿病发病率的增高,直肠癌合并糖尿病已成为临床常见病。由于糖尿病是一种全身性代谢性疾病,可通过多种途径致使患者的免疫功能下降,导致包括术后感染率和其他并发症的发生率明显升高,从而大大增加患者外科手术风险,直接影响手术的临床疗效和患者的预后[7-8]。因此直肠癌合并糖尿病患者的治疗成为临床治疗的难点,但又是外科医生们不得不面对的问题。随着腹腔镜微创技术在腹部手术中的广泛应用[9], 腹腔镜也应用于直肠癌合并糖尿病患者的治疗中。
随着技术的不断进步,国外开展了一系列病理的前瞻性的大批量的随机对照研究,腹腔镜在结肠癌手术中的优势,例如安全性、可行性,通过询证医学得到了很好的证明。其短期疗效和长期存活率均不低于与传统的开腹手术相比[10], 腹腔镜的短期治疗效果和患者的长期生存率亦不低。与开腹术相比,腹腔镜下的直肠癌手术的优点有:在电视监视器下,患者的手术视野更清晰,解剖结构更容易显露出来;由于有了超声刀等先进的器械,手术显得更为安全、应激性也减小了,患者的止血效果更为明显、周围损伤明显减轻。国外报道结肠癌的腹腔镜手术术后并发症的发生率明显低于开腹术。国外有报道称开腹术的术后并发率在30%以上,本研究通过比较2组术中和术后的情况,通过与开腹术的根治性比较,腹腔镜效果相同的基础上,腹腔镜在患者机体创伤性和患者恢复方面有很大的优势。
参考文献
[1]孔令亨, 万德森, 潘志忠, 等.2型糖尿病与结直肠癌的关系[J].结直肠肛门外科, 2007, 13: 4.
[2]杨家新, 刘祥尧, 彭延春, 等. 腹腔镜与开腹手术治疗结直肠癌术中及术后并发症发生率的比较[J]. 中国普通外科杂志, 2012, 21(12): 1590.
[3]Corsale I, Foglia E, Mandato M, et al. Intestinalocclusion caused by malignant neoplasia of the colon:surgical strategy[J]. G Chir, 2003, 24(3): 86091.
[4]Jacobs M, Verdeja J C, Goldstien H S. Minimally invasive colon resection(laparoscopic colectomy)[J]. Surg Laparosc Endosc,1991, 1(3): 144.
[5]Colon Cancer Laparoscopic or Open Resection Study Group, Buunen M, Veldkamp R, et al. Survival after laparoscopic surgery versus open surgery for colon cancer:long-term outcome of a random ised clinical trail[J]. Lancet Oncol, 2009, 10(1): 44.
[6]Degiili M, Mineccia M, Bertone A,et al.Outcome of laparoscopic colorectal resection[J]. Surg Endosc, 2004, 18(3): 427.
[7]郭旗, 郑嫁, 金毅, 等. 血沉、C反应蛋白及ECT联合诊断假体周围感染临床研究[J]. 2010, 24(3): 255.
[8]储成兵, 王继芳, 王岩, 等. 生化检查对人工髋关节感染的诊断价值[J].中华医院感染学杂志, 2006, 16(4): 403.
[9]吴国良, 沈根海, 高泉根, 等. 腹腔镜结直肠肿瘤手术69例报告[J].腹腔镜外科, 2013, 5: 334.
[10]Lacy A M, Delgado S, Castells A, et al.The long-term results of randomized clinical trial of laparoscopy-assisted versus open surgery for colon cancer[J]. Ann Surg, 2008, 248(1): 1.
收稿日期:2015-01-10
中图分类号:R 735.3
文献标志码:A
文章编号:1672-2353(2015)15-112-02
DOI:10.7619/jcmp.201515035
