不同方案胰岛素静注治疗糖尿病酮症酸中毒疗效对比研究
2015-03-09叶先智
不同方案胰岛素静注治疗糖尿病酮症酸中毒疗效对比研究
叶先智
(湖北省武汉市第三医院, 湖北 武汉, 430074)
关键词:糖尿病酮症酸中毒; 小剂量胰岛素; 冲击剂量
糖尿病酮症酸中毒(DKA)是糖尿病患者最常见的急性并发症之一,该病的病情危重、进展迅速,具有较高的危险性,在胰岛素治疗应用于临床之前,DKA是导致糖尿病患者死亡的主要原因。加强糖尿病教育、提高糖尿病患者及家属对DKA的认识、保持良好的血糖控制、对诱发因素进行预防和及时干预是降低DKA发病率的有效手段,而及时的诊断和治疗是决定DKA患者预后的关键性因素,经过有效治疗后,DKA患者的相关病理改变可得到逆转,临床上一般认为,在确诊DKA后应立即给予患者补液、小剂量胰岛素、补钾等治疗措施以确保患者的危重病情得到有效缓解[1]。虽然临床医生广泛认可小剂量胰岛素的治疗方案,但是在临床实践中,单纯静脉滴注小剂量胰岛素往往不能及时达到理解的治疗效果,因此,针对胰岛素泵持续皮下输液胰岛素(CSII)和微量泵持续静脉泵入胰岛素(CVII)等新型用药途径在DKA治疗中疗效的研究已成为近年来研究的热点问题,但对于不同静脉应用胰岛素方案的对比研究则较为少见,本研究针对不同方案胰岛素静注治疗DKA的疗效和安全性进行了对比研究,现将研究的具体情况报告如下。
1资料与方法
1.1 一般资料
选取2011年1月—2013年1月本院急诊入院的DKA患者80例作为研究对象,所有纳入患者均符合世界卫生组织(WHO)制定的糖尿病诊断标准并具有酮症及代谢性酸中毒的典型临床表现,符合DKA的诊断标准。在纳入的患者中,男35例,女45例,年龄为28~73岁,平均年龄为(51.3±11.6)岁,病程为2~19年,平均病程为(8.1±2.9)年。患者的发病诱因为49例感染(其中23例为呼吸道感染,13例为肠道感染,11例为泌尿系统感染,2例为糖尿病足感染),15例为胰岛素治疗中断或不当,5例为饮食不当,5例为门诊治疗不当,2例为脑梗死,1例为脑出血,3例为无明显诱因。患者的临床表现主要为糖尿病症状基础上的脱水症状,并伴有腹痛(15例)、胃肠道症状(35例)、头晕、头痛及呼吸深快(26例)、烦躁及意识障碍(10例)等症状,患者的血糖水平为19.8~51.3 mmol/L,平均血糖水平为(24.2±8.8) mmol/L, 平均糖化血红蛋白为(12.6±3.1)%, 二氧化碳结合力为5.1~15.4 mmol/L, 平均二氧化碳结合力为(10.6±3.4) mmol/L, 血pH值为6.9~7.2, 平均pH值为(7.11±0.14),尿糖为2+~4+,尿酮为2+~3+。应用随机数字表将纳入的患者分为观察组和对照组,每组40例。2组患者在年龄、性别构成、发病诱因、临床症状、血糖、糖化血红蛋白、血pH值、二氧化碳结合力、尿糖、尿酮等一般情况方面的差异均无统计学意义(P>0.05)。
1.2 治疗方法
2组患者均于入院后立即进行补液治疗同时适量补钾,均建立两条静脉通路,其中一条用于快速补液,另一条作为静脉输注胰岛素通路。观察组患者首先一次性给予冲击剂量胰岛素静脉注射(剂量为0.15 U/kg),而后给予小剂量胰岛素[剂量为0.1 U/(kg·h)]持续静脉滴注,对照组患者仅给予小剂量胰岛素[剂量为0.1U/(kg·h)]持续静脉滴注。2组患者均于血糖降至13.9 mmol/L以下时改用5%葡萄糖液加胰岛素液混合滴注(混合比例为2~4∶1),在抢救期间每间隔2~4 h对患者的血糖、尿酮、二氧化碳结合力和血pH值进行1次监测。
1.3 观察指标
对2组患者的抢救成功率、病情缓解所需时间、从抢救开始至病情缓解的胰岛素用量和补液量、低血糖和脑水肿的发生率等进行观察和比较,病情缓解的判定标准为患者的酸中毒表现消失且血糖降至13.9 mmol/L以下,临床症状得到显著缓解。
1.4 统计学方法
本研究所有数据均应用SPSS 13.0统计软件包建立数据库及进行统计学分析,计量资料均为服从正态分布数据,以(均数±标准差)的形式表示,两组均数的比较应用独立样本的t检验进行处理,计数资料均应用χ2检验进行处理,均以P<0.05为差异有统计学意义。
2结果
2.1 2组患者病情缓解时间、胰岛素用量和补液量的比较
2组患者从抢救开始至病情缓解的胰岛素用量和补液量的差异均无统计学意义(t=1.036、0.714,P>0.05), 观察组患者的病情缓解所需时间短于对照组,差异有统计学意义(t=5.128,P<0.05),见表1。
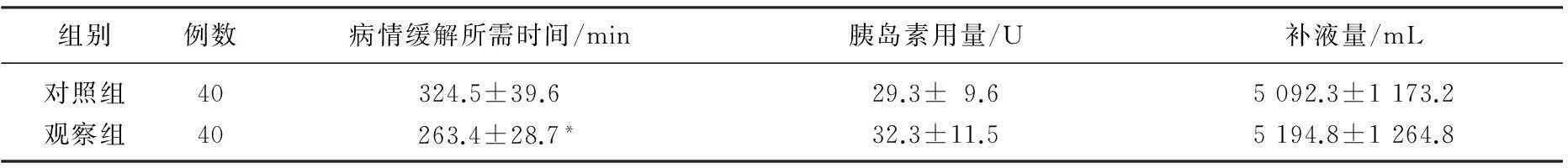
表1 2组患者病情缓解时间、胰岛素用量和补液量的比较
与对照组比较,*P<0.05。
2.2 2组患者抢救成功率和并发症的比较
2组患者的抢救成功率均为100%,且均未见脑水肿的发生,对照组患者未见低血糖的发生,而观察组患者低血糖的发生率为15%,差异有统计学意义(χ2=6.486,P<0.05),见表2。
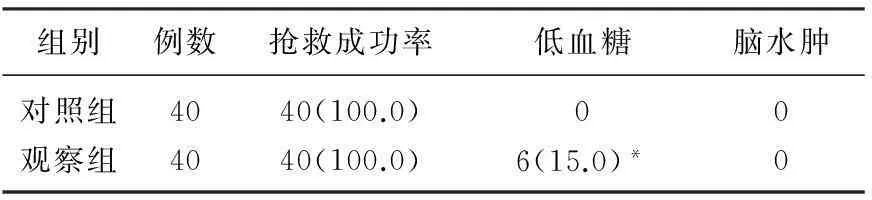
表2 2组患者抢救成功率和并发症的比较[n(%)]
与对照组比较,*P<0.05。
3讨论
近年来,中国糖尿病患者人数不断增长,而糖尿病患者治疗的规范性、依从性均较差,血糖控制达标率较低。因此,中国糖尿病患者中DKA的发病人数也呈现大幅度上升的趋势,该病已成为临床急诊科的常见病。DKA具有发病急、病情危重、进展迅速等临床特点,对患者的生命安全造成了严重的威胁[2]。相关研究[3]显示,年龄、感染史、病程、治疗不当、健康教育指导缺失等均是影响DKA发病的危险因素,其中感染史和治疗不当是提升DKA发病风险的独立因素。同时,年龄、合并脏器疾患、入院时神智改变、低血压则是与DKA患者死亡率相关的危险因素[4]。DKA患者的首发临床表现十分多样,特别是以腹痛、呼吸道症状、胸闷心慌、意识不清为首发表现的患者易被误诊为肺炎、慢性阻塞性肺疾病、急性胃炎、急性胰腺炎、急性胆囊炎、心肌炎、心肌梗死、脑血管意外等其他疾病[5]。因此,对于出现对不明原因的腹痛、呼吸困难、昏迷等表现的患者,特别是青年患者,应及早行血糖、血酮体等检测,高度警惕DKA的可能,以达到早期诊断、及时治疗的目的[6]。
临床上针对DKA患者的治疗方案主要以给予积极的补液、小剂量胰岛素应用、纠正电解质酸碱平衡、祛除诱因、治疗并发症等综合抢救措施为主,在得到及时治疗的情况下,多数患者均可平安度过危险期,死亡和发生严重并发症的病例较少[7]。在针对DKA的治疗中,胰岛素的应用是不可缺少的环节,而静脉滴注小剂量胰岛素是临床上常规的应用方案。随着DKA治疗临床实践的不断深入,这种常规用药方案的起效较慢、胰岛素用量较多等不足之处逐渐被暴露出来,因此,近年来,学术界开始尝试新的胰岛素应用方案,最为常见的方式是应用CSII,大量临床研究已证实,与常规的小剂量静脉滴注方案比较,采用24h不间断的CSII虽然未能更加显著地降低患者的血糖水平,但可显著缩短患者的血pH值恢复时间、血糖达标时间和尿酮体转阴时间并降低胰岛素平均用量、人均低血糖发生次数[8]。
CVII是另一种近年来研究较多的给药方式,但是其效果仍未得到广泛的认可,有的研究结果显示,在DKA治疗中应用CVII,患者可获得与应用CSII基本相当的血酮转阴时间、血糖达标时间、住院时间、低血糖发生率,有的学者推荐在无法应用CSII的基层医院中应用CVII[9],但也有的研究[10]结果显示,应用CSII的DKA患者的尿酮体转阴时间、PH值恢复时间、平均胰岛素日用量、人均低血糖次数等疗效指标均显著优于应用CVII的患者,CSII具有更高的临床疗效、安全性和患者依从性。更重要的是,很多基层医院限于医疗设备的不足,很难针对DKA患者广泛应用CSII或CVII,静脉滴注胰岛素仍然是常规的应用途径,因此,也有一些学者开始尝试比较不同静脉注射胰岛素方案在DKA治疗中的疗效,虽然常规的静脉滴注小剂量胰岛素可平稳降低血糖,纠正酮症酸中毒,具有简单易行、安全有效的优点且患者发生低血糖、低血钾和脑组织水肿等严重并发症的发生率较低[11], 但是其较慢的起效时间却难以满足临床急救的要求。因此,有的临床研究开始尝试在DKA治疗中使用大剂量的胰岛素进行治疗,例如,有的研究应用0.11~0.20 U/(kg·h)的大剂量胰岛素治疗小儿DKA, 其结果显示,患儿的血糖下降速度明显高于应用0.05~0.1U/(kg·h)小剂量胰岛素的患儿[12]。但是,大剂量胰岛素持续静脉应用引起的治疗安全性大幅下降限制了其临床应用[13-15],故冲击剂量和小剂量胰岛素的联合应用成为一种合理的方案。本研究结果显示,2组患者从抢救开始至病情缓解的胰岛素用量和补液量的差异均无统计学意义(t=1.036、0.714,P>0.05), 观察组患者的病情缓解所需时间短于对照组,差异有统计学意义(t=5.128,P<0.05), 说明与单纯静脉滴注小剂量胰岛素相比,在静脉滴注小剂量胰岛素之前应用静脉注射冲击剂量的胰岛素治疗DKA, 可更加迅速地降低患者的血糖水平,缓解患者的临床症状和代谢性酸中毒状态; 2组患者的抢救成功率均为100%且均未见脑水肿的发生,对照组患者未见低血糖的发生,而观察组患者低血糖的发生率为15%, 差异有统计学意义(χ2=6.486,P<0.05), 说明在静脉滴注小剂量胰岛素之前应用静脉注射冲击剂量的胰岛素治疗DKA, 在抢救成功率和脑水肿发生率等方面的疗效和安全性与单纯静脉滴注小剂量胰岛素基本相当,但可增加患者发生低血糖的风险[16-17]。
综上所述,在DKA患者的抢救中,于静脉滴注小剂量胰岛素之前应用静脉注射冲击剂量的胰岛素,可获得与单纯静脉滴注小剂量胰岛素相当的疗效,而且可以更加迅速地降低患者的血糖水平、缓解其临床症状和代谢性酸中毒状态,但可使患者发生低血糖的风险上升,在应用时需要对患者的血糖进行密切监测。
参考文献
[1]范丽萍. 糖尿病酮症酸中毒诊治概述[J].辽宁中医药大学学报, 2014, 16(6): 239.
[2]刘宝萍. 糖尿病酮症酸中毒的临床救治研究进展[J]. 现代诊断与治疗, 2014, 25(2): 290.
[3]赵妙香. 糖尿病酮症酸中毒危险因素分析[J].当代医学, 2013, 19(27): 73.
[4]杨晓燕, 赵跃斌.糖尿病酮症酸中毒发病28d内死亡的危险因素分析[J].山西职工医学院学报, 2013, 22(5): 21.
[5]张颖, 曾朝阳, 刘玲丽. 糖尿病酮症酸中毒52例误诊疾病及原因分析[J].临床误诊误治, 2012, 25(1): 34.
[6]伍洋, 蒋兰. 糖尿病酮症酸中毒误诊的浅析[J].中国医药指南, 2013, 11(36): 458.
[7]柴淑霞. 糖尿病酮症酸中毒的综合治疗分析[J].中国医药指南, 2014, 12(14): 233.
[8]李廷尉.重组人胰岛素不同给药方式用于糖尿病酮症酸中毒的对比研究[J].右江医学, 2014, 42(3): 324.
[9]陆丽芳, 林东源, 林华征, 等.微量泵在糖尿病酮症酸中毒治疗的应用[J].临床医学, 2013, 33(2): 30.
[10]刘贵阳, 辜勇, 廖学东, 等.不同胰岛素给药方式救治糖尿病酮症酸中毒临床研究[J].现代生物医学进展, 2013, 26(13): 5075.
[11]董靖.小剂量胰岛素治疗糖尿病酮症酸中毒的疗效观察[J].中国卫生产业, 2013, 10(5): 77.
[12]吕静平. 不同剂量胰岛素治疗小儿糖尿病酮症酸中毒的效果比较[J]. 中国社区医师, 2014, 30(9): 55.
[13]李志勤. 饮食护理干预对老年糖尿病患者血糖和糖化血红蛋白水平的影响[J].第三军医大学学报, 2012, 34(20): 2130.
[14]杨韵宏. 血管内皮功能与2型糖尿病下肢血管病变关系探讨[J]. 实用临床医药杂志, 2012, 16(7): 107.
[15]龚燕平, 李春霖. 老年2型糖尿病不同降糖药物应用及特点[J]. 中国实用内科杂志, 2011, 31(8): 581.
[16]蒋小红, 黄珊, 彭文芳. 短期胰岛素强化治疗对超重初诊2型糖尿病胰岛素抵抗的干预[J]. 实用临床医药杂志, 2012, 16(15): 38.
[17]张亚婷. 2型糖尿病患者血清超敏C反应蛋白及血脂检测的临床意义[J]. 实用临床医药杂志, 2012, 16(11): 119.
收稿日期:2015-01-23
中图分类号:R 587.2
文献标志码:A
文章编号:1672-2353(2015)15-103-03
DOI:10.7619/jcmp.201515031
