术前胆道引流对肝门部胆管细胞癌治疗作用的Meta分析
2015-03-07李慧丽郑红梅周武华廖佳建
李慧丽 郑红梅 周武华 廖佳建
作者单位:442000 湖北医药学院附属十堰市太和医院普五科
术前胆道引流对肝门部胆管细胞癌治疗作用的Meta分析
李慧丽郑红梅周武华廖佳建
作者单位:442000 湖北医药学院附属十堰市太和医院普五科
【摘要】目的通过meta分析评价肝门部胆管癌(HCCA)患者进行术前PBD的治疗作用。方法检索Medline、EBSCO、CNKI、CMCC等数据库,纳入符合入选标准的11个研究项目,对采用固定效应模式及随机效应模式的711例HCCA患者术前行PBD治疗的价值进行Meta分析。结果HCCA患者术前行PBD与不行PBD,其病死率和术后住院时间无比较统计学差异;然而,术前行PBD患者,术后并发症发生率及感染率明显增高。结论术前对合并黄疸的HCCA患者行PBD治疗无实际临床价值。
【关键词】肝门部胆管癌;术前胆道引流;发病率;死亡率;肝切除;系统性分析
Meta Analysis of Curative Effect of Preoperative Biliary Drainage on Hilar Cholangiocarcinoma
LIHuili,ZHENGHongmei,ZHOUWuhua,etal.TaiheHospital,HubeiUniversityofMedicine,Shiyan,442000
【Abstract】ObjectiveTo investigate the effect of preoperative biliary drainage(PBD) before the operation on the patients with hilar cholangiocarcinoma(HCCA) through meta analysis.MethodsMedline,Academic search premier(EBSCO),china national knowledge infrastructure(CNKI),and chinese medical current coutents(CMCC) were searched;11 research projects were brought into the program,and the value of the PBD on 711 patients with HCCA were investigated through the meta-analysis.The fixed effect model and the random effect model were compared.ResultsThe patient with HCCA treated with PBD and without PBD had no statistical difference in the mortality and the time of hospitalization after operation;However,the patient with HCCA treated with PBD,the incidence of postoperative complications and infection was significantly higher than those without PBD.ConclusionIt has no practical clinical value to use PBD for the jaundice patients with HCCA before operation.
【Key words】Hilar cholangiocarcinoma(HCCA);Preoperative biliary drainage(PBD);Morbidity;Mortality;Hepatectomy;Meta analysi
(ThePracticalJournalofCancer,2015,30:220~224)
肝门部胆管癌(HCCA),是在1965年以发现者Klatskin命名的,是存在于肝门部胆管分支的腺癌。大部分人由于梗阻性黄疸的存在,致肝功能下降。黄疸被证实为肝切除的危险因子之一。黄疸患者的肝脏切除与高发病率及死亡率密切相关。黄疸患者术前是否行PBD仍然存在巨大的分歧。我们进行Meta分析的目的是研究PBD对HCCA患者行根治性切除或姑息性切除术后发病率,探讨PBD对HCCA患者在住院期间死亡率,住院期间感染率和术后留院时间的影响。
1资料与方法
1.1 资料
文献检索:已公开发表的有关评价HCCA术前行PBD治疗的文献,检索范围为Medline(1966-2014),Academic Search Premier(EBSCO)(1966-2014),China National Knowledge Infrastructure(CNKI)(1978-2014),chinese medical current coutents(CMCC)(1978-2014)等数据库;中文检索关键词为“肝门部胆管癌”、“术前PBD”、“发病率”、“死亡率”、“肝切除”,英文检索关键词为“HCCA”、“ preoperative PBD”、 “ morbidity”、“ mortality”、“hepatectomy”。
纳入标准:①文献研究病例为HCCA患者;②文献研究病例需包括术前是否行PBD治疗;③文献研究病例需接受根治性切除或者姑息性切除;④评价指标需包括术后并发症率、住院期间病死率、感染发生率或者术后住院时间。
剔除标准:①没有设计对照组的文献;②重复的文献;③没有数据的文献。
1.2 数据的筛选
两个独立研究者按照预先制定的纳入排除标准筛选文献,提取数据并交叉核对,意见不一致时协商解决或者参考第三方意见。提取的资料包括:研究的设计方法及时间,统计学方法,PBD方式,PBD样本数,非PBD样本数,研究结果。
1.3 统计学分析
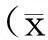
敏感性分析:应用固定效应模型和随机效应模型分别计算合并OR 值及95%CI,根据结果反映可靠性。
发表偏倚:发表偏倚评估由漏斗图显示,并计算失安全系数(Nfs)。
2结果
2.1 基本情况
共有120篇文章符合检索词,然而通过浏览这些文献题目和摘要、以及阅读通篇文献后,只有1篇前瞻性研究文献和10篇回顾性研究报道、共涉及466个术前接受PBD的患者和711例肝门部胆管癌病例符合我们的纳入标准[1]。这些文献由美国、西班牙、荷兰、中国、日本、意大利和英国等国家的研究者报道,见表1和表2。
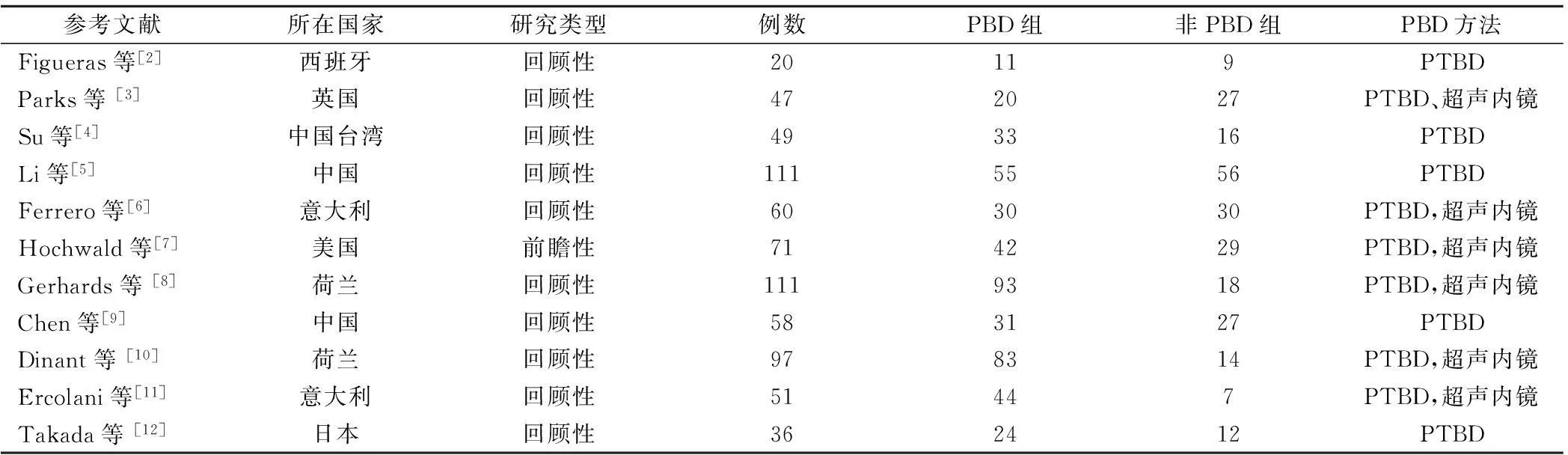
表1 纳入系统性分析中各研究小组研究特点

表2 纳入研究病例的临床特征
PTBD为经皮肝胆管引流; PBD为术前胆管引流术。
2.2 术前PBD对术后并发症的影响
分析术前行PBD对术后并发症的影响,共评估9个回顾性研究和1个前瞻性研究、涉及442例接受PBD和233例没有接受PBD的患者[13]。其中Takada等研究未分析术后并发症的情况,故未纳入该部分meta分析。结果显示,术前行PBD治疗者术后并发症发病率明显高于未行PBD者,PBD实验组术后并发症发病率为36.8%~100%,而非进行PBD实验组的为28.6%~72.2%,PBD组与未行PBD组的优势比为1.67,95%可信区间为(1.17~2.39);异质性检验无统计学意义(P=0.61,I2=0),故采用固定效应模型进行检验,失安全系数较大(NSF0.05=36)。
2.3 术前PBD对HCCA患者住院期间病死率的影响
共有10个研究关注HCCA患者的住院期间病死率[14]。Ercolani等研究结果未分析住院期间的病死率,故而被排除;由图3所示,共660例HCCA纳入该部分分析,其中422例行PBD,238例未行PBD。接受两种治疗的患者术后病死率无统计学差异,PBD组术后病死率为13.2%(50/380),而未行PBD组为13.9%(29/209),PBD组与未行PBD组病死率优势比为0.70,95%可信区间为(0.41,1.1)。因异质性没有统计学意义[15],故采用固定效应模型进行分析,采用漏斗图显示发表偏倚及失安全系数,失安全系数较大(Nfs0.05=12),说明发表偏倚对研究结果影响较小。
2.4 术前PBD对HCCA术后感染并发症的影响
在术后感染并发症方面,4个回顾性研究及1篇前瞻性研究、共134例行PBD和122例未行PBD的患者被纳入研究范畴。结果表明PBD的感染发病率明显高于未行PBD组。PBD组感染发病率为18.2%~52.4%,未行PBD的感染发病率为0~27.6%,PBD组较未PBD组的术后感染率OR值为2.17,95%可信区间为(1.24,3.80)。由于异质性无统计学差异。固定PBD为术前胆道引流;PVE为门静脉栓塞;*为P<0.05。
效应模型起到了作用,发表偏倚用漏斗图说明。然而,失安全系数较大(Nfs0.05=8),说明发表偏倚对研究分析结果影响较小[16]。
2.5 术前PBD对HCCA术后住院时间的影响
共有5篇回顾性文章涉及患者术后住院时间,其中2篇文章因缺少住院时间标准差而被排除研究分析,故总共有3篇文章中包括84例行PBD及65例未行PBD患者被纳入研究,两组患者在住院时间方面无统计学差异。95%可信区间为(-1.78,12.52天),异质性检验具有统计学差异(P=0.006,I2=80.2%),故采用随机效应模型进行分析;由于失安全系数较大(Nfs0.05=6),发表偏倚对研究分析结果影响较小[16]。
3讨论
手术切除是治愈HCCA的金标准。完整肝段肝切除治疗HCCA已经被多数医学家所接受。但是,大多数肿瘤一经发现,患者已经有黄疸表现,黄疸患者进行肝脏切除会增加一系列的危险因素。胆管引流,特别是胆盐不排除体外的内引流术,可以明显体现PBD的优势,这在动物实验得到了证实[17]。PBD应该可以增强肝脏耐受缺血打击的能力,减低血液的丢失。一些用来证实PBD益处的试验已经开展,但仍缺乏足够的证据。大部分试验缺少整体而系统的分析,在低位和高位梗阻以及良恶性肿瘤的问题上,这些实验仅仅包含少许的肝切除的样本[18]。在本Meta分析中,所有的胆道梗阻均为远端胆管梗阻,肝切除术广泛使用,我们Meta分析表明,肝切除结合PBD与单纯肝脏切除治疗HCCA相比,不能明显降低患者的住院时间。相反,此项操作可以明显增加患者术后并发症及感染性疾病的发病率,即HCCA伴随黄疸患者,术前行PBD术没有临床价值[19]。
虽然我们的结果不能证实PBD的优点,但某些特定的环境下,PBD可以发挥作用。最近的围手术期研究进展为,术前门静脉栓塞是PBD的绝对指证。大部分进行PBD的肝切除,是以门静脉栓塞为前提的,这建立起来了安全的肝门部胆管癌的处理策略。本篇综述,只有Ercolani提及门静脉栓塞,在他的试验内,5个患者接受了门静脉栓塞。术前接受门静脉栓塞的患者进行PBD操作的例数很少,因此不能影响到结果。
本文没有提到的是PBD的直接风险,引流操作导致的并发症不包括在内。若引流操作步骤导致的并发症包括在内,术前发病率及术后死亡率会更高。Ferrero等人的病例对照研究,手术期间对远端胆道肿瘤引起黄疸患者进行引流或不进行引流,得出死亡率为(70%vs 63%,P=0.583),主要的并发症发生率(37%vs 53%,P=0.194),两组无差异。相当多进行PBD的患者出现感染性并发症(40%vs 17%,P=0.044)。当研究PBD对感染性并发症发生影响时,结果发现PBD组的感染率较非PBD组明显增加(53%vs 17%,P=0.001),因此,我们认为PBD操作可以增加感染性并发症的发生率[20]。我们计算出整体的PBD组与非PBD组术后发病率,36/42对19/29。Parks小组与Ferrero小组得到了相同的结果。因此对于肝门部胆管癌进行PBD,减少感染性疾病的发生率,对患者是有益的。最近的报告中,不同的方法用来降低感染性疾病的发生率[21]。例如,进行肝切除治疗的HCCA的随机对照试验证实,术前PBD及围手术期进行生物治疗,可以降低术后感染性疾病的发生率。由于缺少大样本资料,降低了这个试验的可信度。首先:这个方式是可以实现的,5个研究仅应用了外引流术,6个研究应用了外引流术和内引流术,即42.1%的人应用内引流术,54.1%的人应用外引流术,3.8%的人都使用了两种方法。由于内引流,胆盐排入体内,可以使胆盐进行肝内循环,此方式在病理生理方面不同于外引流术。因此内引流术为持续争论的焦点所在。Kloek小组最近研究说明,经皮肤胆管引流术(PTCD)比内引流术(EBD)更具有肿瘤切除的可能性。由于内引流需进行复杂的操作步骤及长时间的探查性手术,所以内引流术(EBD)更容易引起感染性并发症[22]。此外,经皮PBD术更容易解除肝门部胆道梗阻。对大多数患者来说,内镜进行的肝内某条胆管的引流很困难。然而,在良好营养状态,降低内毒素血症,增强患者免疫功能,降低死亡率的前提下,内引流具有自己的优势。总之,内引流与外引流各有利弊。对比不同的手术方式,根治性切除的死亡率与并发症的发生率明显高于引流手术。
PBD术的耐受能力也是我们需要讨论的变量之一。PBD的耐受时间为9~36天,平均耐受天数为(22.8±4)天,范围较大的原因是不同的作者有不同的PBD结果的指标[23]。患者要求早期手术,其他的患者有较低的血清胆红素水平,等待外科手术时间等。比起不进行PBD的(278±27)μmol/L来说,总胆红素水平从(264±21)μmol/L到(163.8±33.3)μmol/L。然而,PBD的耐受时间并不能说明PBD的优势。Koyama等人认为,在肝脏线粒体恢复正常功能之前需要6周来减压,虽然总胆红素水平下降至正常水平,但是肝脏功能需要4~6周时间来恢复正常。短期的PBD不能得到有力的证明证实引流有效。但是长时间的引流可以明显增加引流导致的并发症及延误手术时机[24]。
本综述尚有许多需要改进的地方:①大多数试验是回顾性的,但是在我们知识能力之内,非随机对照试验用来阐明可切除的HCCA伴随黄疸的PBD的价值。上面提到的前瞻性研究在分析近端及远端胆道梗阻方面存在缺陷,包括患者的良恶性程度,很少的患者接受肝脏切除术。②只有发表的文章涉及综述,因此,发表偏倚很有可能发生,尽管我们使用统计学方法没有证实发生。③像大多数Meta试验一样,鉴于病例涉及多个国家,对照不统一,这些结果是细致描述的。
本系统性研究为HCCA伴随黄疸患者进行术前PBD操作的临床意义提供理论证据,对于HCCA可以行手术切除的患者,术前引流不应该常规进行,由于缺少统一的分析,大样本资料的随机对照试验及改进的PBD技术应该开展,借以证明我们的结论。
参考文献
[1]Smith RC,Pooley M,George CR,et al.Preoperative percutaneous transhepatic internal drainage in obstructive jaundice:a randomized,controlled trial examining renal function〔J〕.Surgery,1985,97(6):641-648.
[2]Figueras J,Llado L,Valls C,et al.Changing strategies in -
diagnosis and management of hilar cholangiocarcinoma〔J〕.Liver Transpl,2000,6(6):786-794.
[3]Parks RW,Currie EJ,Madhavan KK,et al.Increased bacterobilia associated with preoperative biliary drainage in patients with hilarcholangiocarcinoma〔J〕.HPB,2000,2:375-381.
[4]Su CH,Tsay SH,Wu CC,et al.Factors influencing postoperative morbidity,mortality,and survival after resection for hilar cholangiocarcinoma〔J〕.Ann Surg,1996,223(4):384-394.
[5]Li SQ,Chen D,Liang LJ,et al.The impact of preoperative biliary drainage on surgical morbidity in hilar cholangiocarcinoma patients〔J〕.Zhonghua Wai Ke Za Zhi,2009,47(15):1134-1137.
[6]Ferrero A,Lo Tesoriere R,Vigano` L,et al.Preoperative biliary drainage increases infectious complications after hepatectomy for proximal bile duct tumor obstruction〔J〕.World J Surg,2009,33(2):318-325.
[7]Hochwald SN,Burke EC,Jarnagin WR,et al.Association of preoperative biliary stenting with increased postoperative infectious complications in proximal cholangiocarcinoma〔J〕.Arch Surg,1999,134(3):261-266.
[8]Gerhards MF,van Gulik TM,de Wit LT,et al.Evaluation of morbidity and mortality after resection for hilar cholangiocarcinoma—a single center experience〔J〕.Surgery,2000,127(4):395-404.
[9]Chen D,Peng BG,Li SQ,et al.Effect of preoperative biliary drainage on hilar cholangiocarcinoma in patients underwent resection operation〔J〕.Zhongguo Shi Yong Wai Ke Za Zhi,2007,27:805-808.
[10]Dinant S,Gerhards MF,Rauws EA,et al.Improved outcome of resection of hilar cholangiocarcinoma (Klatskin tumor)〔J〕.Ann Surg Oncol,2006,13(6):872-880.
[11]Ercolani G,Zanello M,Grazi GL,et al.Changes in the surgicalapproach to hilar cholangiocarcinoma during an 18-year period in a Western single center〔J〕.J Hepatobiliary Pancreat Sci,2010,17(3):329-337.
[12]Takada T,Yasuda H.Value of pre-operative biliary drainage prior to bile duct cancer surgery: results of a retrospective review〔J〕.Asian J Surg,1996,19:84-87.
[13]Saleh MM,Norregaard P,Jorgensen HL,et al.Preoperative endoscopic stent placement before pancreaticoduodenectomy:a meta-analysis of the effect on morbidity and mortality〔J〕.Gastrointest Endosc,2002,56(4):529-534.
[14]Cherqui D,Benoist S,Malassagne B,et al.Major liver resection for carcinoma in jaundiced patients without preoperative biliary drainage〔J〕.Arch Surg,2000,135(3):302-308.
[15]Nimura Y,Kamiya J,Kondo S,et al.Aggressive preoperative management and extended surgery for hilar cholangiocarcinoma:Nagoya experience〔J〕.J Hepatobiliary Pancreat Surg,2000,7(2):155-162.
[16]Figueras J,Llado L,Valls C,et al.Changing strategies in- diagnosis and management of hilar cholangiocarcinoma〔J〕.Liver Transpl,2000,6(6):786-794.
[17]Dinant S,Gerhards MF,Rauws EA,et al.Improved outcomeof resection of hilar cholangiocarcinoma(Klatskin tumor)〔J〕.Ann Surg Oncol,2006,13(6):872-880.
[18]Ercolani G,Zanello M,Grazi GL,et al.Changes in the surgicalapproach to hilar cholangiocarcinoma during an 18-year period in a Western single center〔J〕.J Hepatobiliary Pancreat Sci,2010,17(3):329-337.
[19]Takada T,Yasuda H.Value of preoperative biliary drainage prior to bile duct cancer surgery:results of a retrospective review〔J〕.Asian J Surg,1996,19:84-87.
[20]Hemming AW,Reed AI,Fujita S,et al.Surgical manage-ment ofhilar cholangiocarcinoma〔J〕.Ann Surg,2005,241(5):693-702.
[21]Kanai M,Tanaka M,Nimura Y,et al.Mitochondrial dysfunction in the non-obstructed lobe of rat liver after selective biliary obstruction〔J〕.Hepatogastroenterology,1992,39(5):385-391.
[22]Kloek JJ,van der Gaag NA,Aziz Y,et al.Endoscopic and percutaneous preoperative biliary drainage in patients with suspected hilar cholangiocarcinoma〔J〕.J Gastrointest Surg,2010,14(1):119-125.
[23]Gouma DJ,Roughneen PT,Kumar S,et al.Changes in nutritional status associated with obstructive jaundice and biliary drainage in rats〔J〕.Am J Clin Nutr,1986,44(3):362-369.
[24]Saitoh N,Hiraoka T,Uchino R,et al.Endotoxemia and intestinal mucosal dysfunction after the relief of obstructive jaundice byinternal and external drainage in rats〔J〕.Eur Surg Res,1995,27(1):11-18.
(编辑:吴小红)
(收稿日期2014-07-09修回日期 2014-10-10)
中图分类号:R735.7
文献标识码:A
文章编号:1001-5930(2015)02-0220-05
DOI:10.3969/j.issn.1001-5930.2015.02.020
通讯作者:廖佳建
