血管重建手术与保守治疗出血型烟雾病的疗效分析*
2015-03-06李爱民吴海滨张洪伟王富元刘希光
陈 军 李爱民 陈 震 吴海滨 张洪伟 王富元 刘希光
(徐州医学院附属连云港医院神经外科,连云港 222002)
·临床研究·
血管重建手术与保守治疗出血型烟雾病的疗效分析*
陈 军**李爱民 陈 震 吴海滨 张洪伟 王富元 刘希光
(徐州医学院附属连云港医院神经外科,连云港 222002)
目的 观察出血型烟雾病患者血管重建手术与保守治疗后的疗效,以探讨治疗出血型烟雾病、减少再出血率的适宜方法。 方法 2002年1月~2014年12月经CT及脑血管造影检查确诊为出血型烟雾病82例,其中脑内出血18例(22.0%),脑室出血20例(24.4%),脑内出血破入脑室38例(46.3%),蛛网膜下腔出血6例(7.3%)。10例(12.2%)合并动脉瘤。急诊行脑内血肿清除术32例、脑室外引流术22例、囊性动脉瘤栓塞术7例,另21例对症止血降颅压治疗。病情稳定3个月后行血管重建术48例(直接血管重建16例行颞浅动脉-大脑中动脉吻合,联合血管重建32例行颞浅动脉-大脑中动脉吻合及脑硬膜动脉血管融通术),继续保守治疗34例。随访根据日常生活能力(activities of daily living,ADL)分级分为轻度(>60分)、中度(40~60分)及重度(<40分)功能障碍,以及再出血、死亡情况。 结果 82例随访0.6~12年,平均7.8年。直接血管重建组16例中12例(75.0%)轻度功能障碍,1例(6.2%)中度功能障碍,3例(18.8%)重度功能障碍,无死亡及再出血;联合血管重建组32例中25例(78.1%)轻度功能障碍,3例(9.4%)中度功能障碍,4例(12.5%)重度功能障碍并再出血,其中2例死亡;保守治疗组34例中15例(44.1%)轻度功能障碍,9例(26.5%)中度功能障碍,10例(29.4%)重度功能障碍并再出血死亡。 结论 再出血是出血型烟雾病的预后不良和致死的主要原因。血管重建手术可能减少再出血和死亡。
烟雾病; 脑出血; 血管重建; 保守治疗; 随访; 再出血
烟雾病(moyamoya disease,MMD)主要表现为原发性双侧颈内动脉末端及大脑前中动脉近端狭窄或闭塞,引起脑底穿通动脉代偿性扩张,脑血管造影时烟雾状代偿血管出现[1]。该病出血的发生率在烟雾病成人约占60%,随访4~6年出血性烟雾病的再出血率为14.3%~18%,估计每年出血危险为7%[2],致死、致残率高,预后差,再出血是影响预后的关键因素。我院2002年1月~2014年12月收治出血型烟雾病82例,现回顾其治疗及随访资料,分析血管重建手术或保守治疗的疗效及再出血、死亡情况,以探讨治疗出血型烟雾病、减少再出血率的适宜方法。
1 临床资料与方法
1.1 一般资料
本组82例,男32例,女50例。儿童(<15岁)12例,年龄4~15岁,平均9.6岁,男4例,女8例;成人70例,年龄16~60岁,平均37.2岁,男28例,女42例。突发意识障碍14例,一侧肢体偏瘫10例,突发头痛56例,伴反复癫痫发作10例、视力下降5例、肢体感觉障碍12例、言语不清13例、失语6例、精神异常8例。均经CT及MRI检查确诊为出血型烟雾病,脑内出血18例(22.0%)(出血位于基底节区12例、皮质下3例、丘脑3例),脑室出血20例(24.4%),脑内出血破入脑室38例(46.3%)(出血位于基底节区22例、皮质下8例、丘脑6例、岛叶2例),蛛网膜下腔出血6例(7.3%)。出血量5~80 ml。
82例均行全脑血管造影术,均见颅内烟雾状血管(图1),其中双侧颈内动脉末端闭塞54例,一侧闭塞一侧狭窄12例,双侧颈内动脉狭窄16例;合并大脑中动脉或前动脉起始部闭塞或狭窄12例,双侧颈内动脉末端及双侧椎基底动脉交界处均狭窄2例。代偿血管主要是后循环系统(Willis环后部)分支及颈外动脉系统分支。10例(12.2%)合并囊性动脉瘤,其中4例后交通动脉,4例大脑后动脉,2例基底动脉顶端。
1.2 治疗方法
急诊行脑内血肿清除术32例,脑室外引流术22例(其中2例因出血致脑积水行侧脑室腹腔分流术),囊性动脉瘤弹簧圈栓塞术7例,余21例出血量<30 ml,对症止血降颅压治疗。病情稳定3个月后根据病人家属决定行保守治疗或手术。①直接血管重建术[颞浅动脉(superficial temporal artery,STA)-大脑中动脉(middle cerebral artery,MCA)吻合][10]16例,采用改良翼点入路,分离颞浅动脉主干。在颞浅筋膜浅层与深层间分开皮瓣,将颞上线以上骨膜连同皮瓣一并翻起。沿颞上线上约1 cm处形成额颞骨瓣,悬吊硬脑膜。看清脑膜中动脉主干及分支走行,沿其两侧剪开硬脑膜,常见适合吻合的受体血管为大脑中动脉的角回支或额顶升支。骨窗内找到直径0.8 mm以上缺血区的血管作受体动脉。将颞浅动脉前支或后支游离后,穿过颞肌,将其与临时阻断的受体血管以10-0线间断行端侧吻合8~10针。去除阻断夹确认吻合口无渗血,静脉推注吲哚氰氯荧光或用超声多普勒验证吻合口通畅情况。②联合血流重建手术(直接血管重建+间接血管重建)[10]32例,颞浅动脉-大脑中动脉吻合后行脑硬膜动脉血管融通术(encephalo-duro-arterio-synangiosis,EDAS),将脑沟处蛛网膜剪开数处,并将脑膜中动脉主干及分支处条状硬脑膜瓣反转,并在骨窗缘处缝合固定,然后再将颞肌边缘与硬脑膜反折处缝合并固定于骨孔,骨瓣固定,缝合头皮。术后密切观察患者神志、血压变化,保持血压稳定。术后给予羟乙基淀粉500 ml、低分子右旋糖苷500 ml,每天各1次,应用3 d,扩容治疗,避免吻合口血栓形成。清除自由基,预防术后再灌注损伤。预防术后癫痫发作。③保守治疗34例,采用营养神经、扩张血管、改善微循环等非血管重建术。
所有患者采用门诊定期复查及电话随访。出院3个月后复查头部数字减影血管造影(DSA)或磁共振血管造影(MRA),1年后复查MRA。神经功能状态评估根据日常生活能力(activities of daily living,ADL)评分分为轻度(>60分)、中度(40~60分)及重度(<40分)功能障碍,并随访再出血、死亡情况。
2 结果
2.1 近期结果
48例血管重建术后发生短暂性脑缺血发作(transient ischemic attack,TIA)2例(4.2%),癫痫4例(8.3%),对症治疗后无再发。术后1个月DSA复查显示48例吻合口全部通畅(图2、3),间接血管重建32例均见脑膜动脉和颞中深动脉与皮质动脉之间形成新生血管吻合;无切口皮下组织、颞肌粘连反应、感染等并发症。
保守治疗34例中TIA 5例(14.7%),癫痫7例(20.6%),对症治疗后无再发。
2.2 随访
82例随访0.6~12年(平均7.8年),14例(17.1%)再出血,再出血间隔0.3~10年,12例(14.6%)因再出血死亡。直接血管重建组无死亡及再出血病例;联合血管重建组4例再出血,其中2例死亡;保守治疗组10例再出血死亡,其中3例为未手术动脉瘤再破裂出血死亡,4例第二次出血死亡,3例第三次出血死亡。见表1。
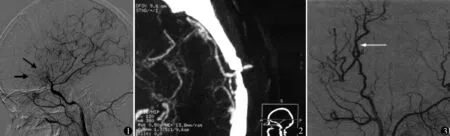
图1 术前DSA检查见颅内烟雾状血管 图2 术后1个月CTA复查见颞浅动脉向大脑中动脉供血通畅 图3 术后1个月DSA检查颞浅动脉向大脑中动脉供血通畅
表1 82例患者的随访结果
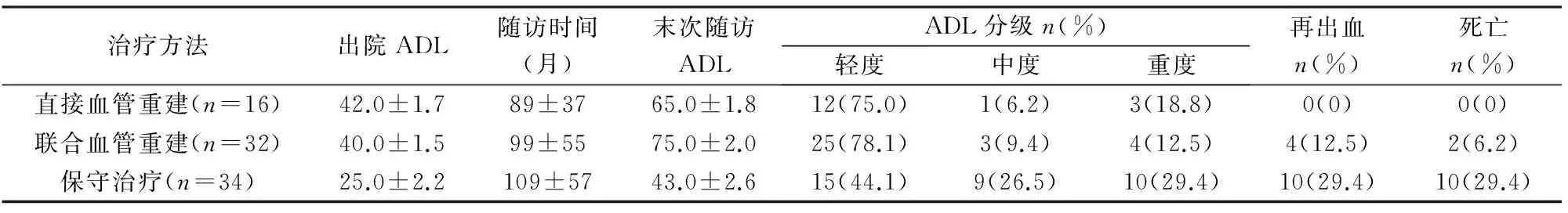
治疗方法出院ADL随访时间(月)末次随访ADLADL分级n(%)轻度中度重度再出血n(%)死亡n(%)直接血管重建(n=16)42.0±1.789±3765.0±1.812(75.0)1(6.2)3(18.8)0(0)0(0)联合血管重建(n=32)40.0±1.599±5575.0±2.025(78.1)3(9.4)4(12.5)4(12.5)2(6.2)保守治疗(n=34)25.0±2.2109±5743.0±2.615(44.1)9(26.5)10(29.4)10(29.4)10(29.4)
3 讨论
不同年龄段烟雾病患者的临床表现不同,一半以上成人烟雾病患者表现为脑出血,高峰期在30~50岁[3]。本组年龄4~60岁,发病高峰年龄为30~40岁(63例,占76.8%)。82例中女性50例,占61%。Morioka等[4]认为,出血型烟雾病患者再出血与性别、高血压病史、吸烟状况等无明显相关性,但年龄与再出血有相关性,再出血多发生在46~55岁的患者。本组手术组48例中术后再出血4例(8.3%),其中1例手术对侧再出血,轻微瘫痪但生活能自理,1例再出血生活不能自理,2例(4.2%)死亡;保守治疗组34例中10例(29.4%)再出血死亡。7例动脉瘤经栓塞术后均无出血,3例动脉瘤未处理均发生再出血后死亡,说明动脉瘤破裂出血是造成本病出血的重要原因之一,也是造成出血型烟雾病患者死亡的主要原因。防止再出血是降低出血型烟雾病死亡的关键。
烟雾状血管扩张和增大及烟雾病伴血流相关性动脉瘤破裂可能是烟雾病并发脑出血的两个主要原因[5]。烟雾病患者脑出血好发部位与责任血管所处的解剖部位有关,缺乏脑实质支撑和承受的巨大血流动力学压力可能是烟雾病患者血管更容易破裂出血的主要原因。与普通人群相比,囊性动脉瘤在成人烟雾病患者中更加多见[5]。烟雾病患者颈内动脉远端闭塞后引起Willis环附近血流重新分配,血流动力学变化造成以代偿血管为载瘤动脉的血流相关性动脉瘤,造成涡流的动脉瘤更易形成并破裂。本组10例合并囊性动脉瘤,其中4例后交通动脉,4例大脑后动脉,2例基底动脉顶端,主要位于后循环,脑血管造影可以证实侧支循环动脉异常增粗迂曲,管壁内弹力层增厚或消失。
在出血型烟雾病急性期,如颅内出血量≥30 ml,应手术清除血肿,减少脑组织受压。尽可能采用微创手术,大骨瓣开颅容易切断原有的颅外动脉系统代偿通路,加重侧支循环血管损伤,术中牵拉和血流阻断均降低脑组织循环平衡,术后患者低血压、低血容量等因素增高手术的风险。同样,血管内介入治疗被推荐为烟雾病伴发动脉瘤的首选治疗方式[7]。本组7例合并动脉瘤血管内栓塞治疗,根据其部位、形态、瘤颈宽窄、载瘤动脉状况、侧支循环等灵活选择弹簧圈栓塞或Onyx胶栓塞等,术中保护动脉瘤上伴有的重要侧支循环,不稳定瘤颈给予球囊辅助,如果伴发未破裂动脉瘤微小,直接手术风险高,血管内导管无法到位,应该进行相应颅内外血管重建术,改变原有的血流动力学状态,加速原有异常扩张血管的闭塞。Lee等[8]观察到颞浅动脉-大脑中动脉吻合术后,吻合点的血流速度[(22.2±10.8) ml/min]较吻合前[(4.4±10.26) ml/min]增加了5倍,临床症状明显改善。脑血流重建手术改善血流,降低脑内血管阻力系数,降低异常血管的压力,增加颈外动脉系统的皮层供血,减轻脉络膜前动脉及后交通动脉扩张,减少出血型烟雾病的再出血危险性[9]。徐斌等[10]应用颅内外血管吻合及间接血管重建术治疗出血型烟雾病16例,随访3年余,无再出血。史万超等[11]回顾性分析131例脑硬膜动脉血管融通术治疗的烟雾病患者手术前后DSA图像,术后脑膜中动脉的主干及分支会扩张并与脑组织表面的血管形成良好的循环。
本研究以病情稳定3个月后血肿吸收、神经功能恢复、基本生活自理为进行血管重建术的指征,采用直接血管重建和联合血管重建两种术式,结果显示血管重建术对于改善烟雾病脑部血流灌注是安全有效的。联合血管重建术利用直接血管重建术和间接血管重建术的优势,既可以短时间内改善脑部血供,也可最大限度利用颈外动脉的血供,在脑血流量不足的区域实施间接手术可以获得显著的血管再生,在直接血管重建产生的血管再生良好区进行间接手术可以作为直接手术的保全措施,减少异常血管网作为侧支循环的负荷,从而防止再出血。对于出血型烟雾病,联合血管重建术疗效显著,在减少术后再出血风险方面优于保守治疗的患者,且优于单纯间接血管重建术,术后30天无缺血性或出血性脑卒中发生[12]。
1 Kuroda S,Houkin K.Moyamoya disease:current concepts and future perspectives.Lancet Neurol,2008,7(11):1056-1066.
2 Research Committee on the Pathology and Treatment of Spontaneous Occlusion of the Circle of Willis:Health Labour Sciences Research Grant for Research on Measure for Infractable diseases.Guidelines for diagnosis and treatment of Moyamoya disease (Spontaneous Occlusion of the Circle of Willis).Neurol Med Chir(Tokyo),2012,52(5):245-266.
3 Miao W,Zhao PL,Zhang YS,et al.Epidemiological and clinical features of Moyamoya disease in Nanjing,China.Clin Neurol Neurosurg,2010,112(3):199-203.
4 Morioka M,Hamada J,Tedaka T,et al.High-risk age for rebleeding in patients with hemorrhagic moyamoya disease:long-term follow-up study.Neurosurgery,2003,52(5):1049-1054.
5 Kuroda S,Houkin K.Moyamoya disease:current concepts and future perspectives.Lancet Neurol,2008,7(11):1056-1066.
6 Bacigaluppi S,Dehdashti AR,Agid R.The contribution of imaging in diagnosis,preoperative assessment,and follow-up of moyamoya disease.Neurosurg Focus,2009,26(4):E3.
7 Yu JL,Wang HL,Xu K,et al.Endovascular treatment of intracranial aneurysms associated with moyamoya disease or moyamoya syndrome.Interv Neumradiol,2010,16(3):240-248.
8 Lee M,Guzman R,Bell-Stephens T,et al.Intraoperative blood flow analysis of direct revascularization procedures in patients with moyamoya disease.J Cereb Blood Flow Metab,2011,31(1):262-274.
9 Kawai K,Kuroda S,Kawabori M,et al.Revascularization surgery for asymptomatic adult moyamoya disease presenting silent disease progression: report of two cases.No Shinkei Geka,2010,38(9):825-830.
10 徐 斌,宋冬雷,毛 颖,等.颅内外血管吻合结合脑-硬脑膜-肌肉血管融合术治疗烟雾病.中华神经外科杂志,2009,25(1):102-105.
11 史万超,刘振林,咸 鹏,等.烟雾病脑硬膜动脉血管融通术后脑膜中动脉的变化.中华神经外科杂志,2014,30(1):113-116.
12 Jiang H,Ni W,Xu B,et al.Outcome in adult patients with hemorrhagic moyamoya disease after combined extracranial intracranial bypass.J Neurosurg,2014,121(5):1048-1055.
(修回日期:2015-11-10)
(责任编辑:王惠群)
Efficacy Analysis of Vascular Reconstruction and Conservative Treatment for Hemorrhagic Moyamoya Disease
ChenJun,LiAimin,ChenZhen,etal.
DepartmentofNeurosurgery,LianyungangHospitalofXuzhouMedicalCollege,Lianyungang222002,China
ChenJun,E-mail:junchen18961326528@qq.com
Objective To analyze the efficacy of vascular reconstruction and conservative treatment for the hemorrhagic moyamoya disease (MMD) and to investigate appropriate method for treating hemorrhagic MMD and reducing the rate of rebleeding.Methods There were 82 patients with hemorrhagic MMD confirmatively diagnosed with CT scanning and digital subtraction angiography (DSA) from January 2002 to December 2014, including 18 cases (22.0%) of intracerebral hemorrhage (ICH), 20 cases (24.4%) of intraventricular hemorrhage (IVH), 38 cases (46.3%) of ICH and IVH, and 6 cases (7.3%) of subarachnoid hemorrhage (SAH). Comorbidity of aneurysms was found in 10 cases (12.2%). Emergent surgical treatment was performed, including 32 cases of intracerebral hematoma evacuation, 22 cases of external ventricular drainage, 7 cases of aneurysm embolization, and 21 cases of hemostasis treatment and mannitol administration for patients with increased intracranial pressure. Three months after stable disease, vascular reconstruction was performed in 48 patients, including superficial temporal artery (STA) and middle cerebral artery (MCA) anastomosis in 16 cases (simple revascularization), STA-MCA anastomosis combined with encephalo-duro-arterio-synangiosis (EDAS) in 32 cases (combined revascularization), while conservative treatment was given in 34 patients. The patients were followed up. According to the activities of daily living (ADL), patient’s situation was estimated into mild (>60 points), median (40-60 points), or serious (<40 points) dysfunction. The rebleeding and death were recorded regularly. Results All the 82 patients were followed up for 0.6-12 years (mean, 7.8 years). During the follow-up period, the outcomes of simple revascularization were mild dysfunction in 12 cases (75.0%), median in 1 (6.2%), and serious in 3 (18.8%), without rebleeding or death. The outcomes of combined revascularization were mild dysfunction in 25 cases (78.1%), median in 3 (9.4%), and serious in 4 (12.5%) with rebleeding, including 2 deaths. The outcomes of conservative treatment were mild dysfunction in 15 cases (44.1%), median in 9 (26.5%), and serious in 10 (29.4%) with rebleeding leading to death. Conclusions The main cause of the poor prognosis and death of hemorrhagic MMD is recurrent intracerebral hemorrhage. Vascular reconstruction reduces the risk of bleeding in patients with a better prognosis than conservative treatment.
Moyamoya disease; Intracerebral hemorrhage; Vascular reconstruction; Conservative treatment; Follow-up; Recurrent hemorrhage
江苏省连云港市科教兴卫(项目编号1201)
R651.1+2
A
1009-6604(2015)12-1084-04
10.3969/j.issn.1009-6604.2015.12.008
2015-07-10)
**通讯作者,E-mail:junchen18961326528@qq.com
