降钙素原在急性缺血性脑卒中病情及预后评估中的临床价值*
2015-02-26刘志广
谢 艳,刘志广
(1.湖北省仙桃市第一人民医院神经内科,湖北 仙桃 433000 2.江苏省徐州市中心医院神经内科,江苏 徐州 221009)
急性缺血性脑卒中发病机制主要与动脉粥样硬化有关,动脉粥样硬化自身及坏死的脑组织可激活炎症细胞,产生自身炎症损伤加重神经损伤,全身炎症水平与病情及预后密切相关[1,2]。降钙素原为全身炎症反应标志物,在炎症早期水平即可升高,在炎症水平评估及抗菌药物指导中应用广泛[3]。本研究检测急性缺血性脑卒中患者血清降钙素原水平,研究其在急性缺血性脑卒中病情及预后评估中的临床价值。
1 资料与方法
1.1 研究对象:研究对象为2012年1月至2013年12月诊治的急性缺血性脑卒中患者(AIS组),入选标准:①经临床表现、症状体征和影像学检查确诊为脑卒中,符合中华医学会神经病学分会《中国脑血管病防治指南》中急性缺血性脑卒中的诊断标准;②首次起病,既往无脑卒中,24h内就诊;③排除出血性脑卒中及既往器质性脑病史;④排除近3个月内应用影响免疫功能药物。另选择门诊健康体检的正常人为对照组(CON组)。ACS组和CON组研究对象一般临床资料见表1,在性别、年龄、BMI、吸烟史和酗酒史方面均具有可比性(均 P>0.05)。
1.2 研究指标及方法:①一般临床资料:包括高血压病、糖尿病、卒中部位和分布等;②降钙素原检测:取静脉血离心后取血清检测降钙素原,检测方法为酶联免疫吸附法,正常参考值<0.5ng/mL;③神经功能缺损:采用美国国立卫生研究院卒中量表(NIHSS)评估,分值越高表示神经功能缺损程度越重;④卒中病灶体积:MRI扫描后采用三维重建卒中病灶,计算卒中病灶体积;⑤并发症:包括脑疝、肺部感染和褥疮等;⑥预后:包括死亡率及中位生存期。
1.3 统计学分析:采用SigmaPlot12.0软件进行统计学分析。不同临床病理因素中降钙素原差异的比较采用t检验。计数资料采用χ2检验。P<0.05认为差异具有统计学意义。
2 结果
2.1 降钙素原与临床病理因素的关系:AIS组急性缺血性脑卒中患者血清降钙素原水平为4.5±1.2ng/mL,CON组正常健康人血清降钙素原水平为0.3±0.1ng/mL,AIS组患者血清降钙素原水平显著高于CON组正常健康人(P<0.05)。本组急性缺血性脑卒中患者血清降钙素原在性别、年龄、高血压病史、糖尿病史、卒中病灶部位和分布中的差异均无统计学意义(均P>0.05),在病灶体积和NIHSS评分中的差异均具有统计学意义(均 P<0.05),病灶体积≥8cm3和 NIHSS评分≥15分患者血清降钙素原水平显著高于病灶体积<8cm3和 NIHSS评分<15分患者(均 P<0.05)(表2)。

表1 UTI组和CON组研究对象一般临床资料对比
表2 急性缺血性脑卒中不同临床病理因素中降钙素原的差异??±s)

表2 急性缺血性脑卒中不同临床病理因素中降钙素原的差异??±s)
临床病理因素180 例数 降钙素原(ng/mL) t值 P值性别 男 25 4.4±1.1 0.753 0.456女15 4.7±1.4年龄 ≥60 岁 17 4.6±1.5 0.469 0.642<60 岁 23 4.4±1.2高血压病史 有 16 4.8±1.7 1.132 0.265无24 4.3±1.1糖尿病史 有 15 4.7±1.5 0.667 0.509无25 4.4±1.3病灶部位 左半球 18 4.6±1.5 0.452 0.654右半球 22 4.4±1.1病灶分布 皮层 16 4.3±1.2 0.678 0.502皮层下层 24 4.6±1.6病灶体积 ≥8cm3 21 5.1±1.4 3.451 0.001<8cm3 19 3.8±0.9 NIHSS 评分 ≥15 分 27 4.9±1.3 3.050 0.004<15 分 13 3.7±0.8
2.2 降钙素原与并发症及预后的关系:本组急性缺血性脑卒中患者血清降钙素原正常患者脑疝、肺部感染、褥疮及死亡的发生率均显著低于降钙素原升高患者(均P<0.05),中位生存期显著高于降钙素原升高患者(均 P<0.05)(表 3)。
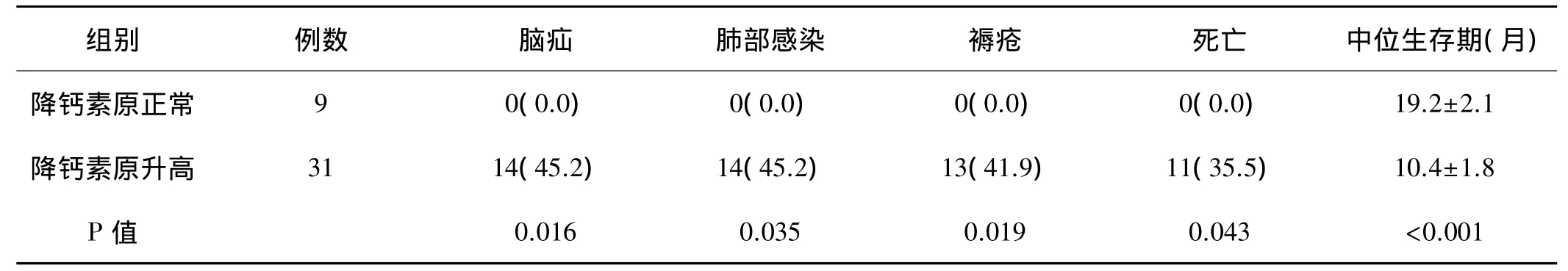
表3 急性缺血性脑卒中降钙素原与并发症及中位生存期的关系
3 讨论
急性缺血性脑卒中的发病机制主要与动脉粥样硬化引起血管阻塞导致脑组织缺血缺氧有关,动脉粥样硬化斑块自身及坏死的脑组织可激活炎症细胞,激活炎症细胞趋化至坏死部位,从而产生自身炎症损伤,此外激活的炎症细胞合成释放炎症因子增加,明确相关的炎症因子包括C反应蛋白、肿瘤坏死因子、白介素和降钙素原,这些抑制炎症因子和促进炎症因子共同作用,贯穿急性出血性脑卒中的整个病程[4,5]。C反应蛋白为炎症非特异性标志物,主要由肝脏及巨噬细胞合成;肿瘤坏死因子可诱导白细胞黏附浸润,促成凝血状态及血管收缩,促进兴奋性氨基酸等物质增加,增加脑卒中的危险性及加重缺血性脑损伤[6];急性缺血性脑卒中脑组织缺血再灌注可诱导白介素的产生,诱导白细胞聚集在梗死病灶,同时激活中性粒细胞的产生氧自由基及细胞内酶,对脑组织具有损伤作用[7];降钙素原为炎症反应刺激的产物,在炎症反应早期其水平显著升高,目前发现其在脑卒中患者中水平显著升高[8]。本研究中,急性缺血性脑卒中患者血清降钙素原水平显著高于正常健康人,证实急性缺血性脑卒中患者存在炎症导致降钙素原显著升高的现象。
目前的研究发现降钙素原与炎症水平密切相关,作为全身炎症反应的标志物可反应炎症反应的严重程度及预后转归,同时为抗菌药物治疗提供客观指导证据。邱观养等[9]研究重症脑卒中患者血清降钙素原水平连续监测的作用,发现对重症脑卒中患者的降钙素原水平连续性监测可更好地发现细菌感染,并指导抗生素使用。本组研究中,病灶体积和NIHSS评分中降钙素原的差异均具有统计学意义(均P<0.05),病灶体积≥8cm3和NIHSS评分≥15分患者血清降钙素原水平显著高于病灶体积<8cm3和NIHSS评分<15分患者(均P<0.05),基于病灶体积和 NIHSS评分与缺血性脑卒中脑组织坏死的直接关联,本结果提示急性缺血性脑卒中患者坏死脑组织越多,炎症反应越严重,导致降钙素原的合成分泌增加,从侧面证明降钙素原可反应急性缺血性脑卒中患者病情的严重程度。邓石雄等[10]发现降钙素原对脑卒中患者发生感染的预测价值较好,白细胞、C反应蛋白、肽素和降钙素原组合的预测价值最高。林镇洲等[11]研究降钙素原在急性脑卒中后早期感染诊断中的价值,发现降钙素原在急性脑卒中后72h内即可升高,且降钙素原较C反应蛋白达峰早、下降快,在判断急性脑卒中患者早期合并感染的价值更高。本组急性缺血性脑卒中患者血清降钙素原正常的患者脑疝、肺部感染、褥疮及死亡的发生率均显著低于降钙素原升高患者(均P<0.05),中位生存期显著高于降钙素原升高患者(均P<0.05),可能与降钙素原升高的急性缺血性脑卒中患者可能发生感染的风险高有关,而增加的并发症发生率导致患者死亡率增加而生存期缩短。
[1] 戴有功,徐芸.进展性脑卒中的临床特点及溶栓抗凝治疗分析[J].河北医学,2013,19(6):829~832.
[2] 陈岩,郭荷娜,李伟,等.炎症前因子在缺血性脑卒中早期病情进展中作用研究[J].陕西医学杂志,2012,41(11):1462~1463.
[3] 徐定华,石秋萍,王超,等.降钙素原在感染性疾病诊断中应用价值的临床病例分析[J].临床和实验医学杂志,2014,13(8):679~681.
[4] 张劲松,吴海青,孔德琼,等.不同潮气量机械通气对脑卒中患者炎症趋化因子的影响[J].临床肺科杂志,2014,(7):1237~1239.
[5] 马利.急性缺血性脑卒中患者颈动脉粥样硬化与炎症因素的关系[J].中国实用神经疾病杂志,2014,17(3):64~65.
[6] 刘淑云,张平,林仁勇,等.TNF-α预测高血压大鼠发生脑卒中的实验研究[J].安徽医药,2014,18(3):464~467.
[7] 崔志刚,高岭.疏血通注射液对缺血性脑卒中患者TNFα和IL6水平的影响[J].中西医结合心脑血管病杂志,2014,(6):709~710.
[8] 王广君,尹石华,赵振华,等.血清超敏C-反应蛋白、降钙素原含量与脑卒中关系的研究[J].中国基层医药,2014,(5):704~706.
[9] 邱观养,黄丹丹,邓耀芳,等.重症脑卒中患者血清降钙素原水平连续监测的作用v国际医药卫生导报,2014,20(10):1370~1373.
[10] 邓石雄.和肽素和降钙素原及其他炎症指标在脑卒中患者发生感染中的预测价值[J].中国老年学杂志,2014,(8):2048~2050.
[11] 林镇洲,王秋梨,杜真真,等.不伴感染的急性脑卒中患者72h内降钙素原的动态变化[J].中华神经医学杂志,2014,13(7):717~721.
