两种终末期糖尿病肾病患者血透相关死亡因素分析
2015-02-25何剑潘险峰
何剑 潘险峰
(开县人民医院肾内科, 重庆 开县 405400)
两种终末期糖尿病肾病患者血透相关死亡因素分析
何剑 潘险峰
(开县人民医院肾内科, 重庆 开县 405400)
目的 探讨血液透析的糖尿病肾病患者发生肺炎以及其死亡的影响因素。方法 选取自2010年10月-2013年10月于我院肾内科确诊并接受正规血液透析治疗的患者,研究组:合并有糖尿病的终末期肾病患者,共50例;对照组:未合并糖尿病的终末期肾病患者,共70例。经正规透析治疗后对两组患者的肺炎发生情况、相关死亡因素进行比较分析。结果 研究组的肺炎发生率以及肺炎相关死亡率均高于对照组且差异有统计学意义(P<0.05);sALB降低以及年龄增加会显著提高死亡率。结论 合并糖尿病肾病的血液透析患者更容易发生肺炎,其因肺炎死亡的风险也明显高于非糖尿病肾病患者,所以加强治疗护理显得极其重要。
糖尿病; 肾病; 肺炎; 血透
糖尿病肾病 (Diabetic Nephropathy,DN)是糖尿病常见的恶性并发症[1],往往提示预后不良。其发病机理为糖尿病系统性微血管病变,临床表现为大量蛋白尿,高血压,水肿。最终约40%的患者进展为肾功能衰竭,又称为终末期肾病 (end-stage renal diseases,ESRD),因此糖尿病肾病构成了糖尿病患者的重要死亡原因。在临床上,肾衰的主要治疗手段是血液透析(hemodialysis,HD),但血液透析过程中,首位死亡原因是心血管病,其次为感染,而在肾衰后所有感染导致的死亡病例中,呼吸系统感染约占20%。有报道称,血透的患者发生呼吸道感染的死亡率是常人的15倍[2]。感染是糖尿病患者最常见的并发症,其中主要包括下呼吸道感染、尿路感染及皮肤感染。血糖波动大、误吸风险高、免疫力低下、肺部微血管病变、肺功能不良及其他器官系统疾病均是糖尿病患者易发生肺炎的主要因素。当出现肾功能衰竭后又因尿毒症状态及合并症的出现,进一步降低机体的免疫力,形成恶性循环[3]。目前关于采用血液透析的糖尿病肾病患者在下呼吸道感染发生率、主要危险以及预后等方面的研究不足,本研究旨在补充上述缺陷,为临床诊治提供理论依据及参考。
1 资料与方法
1.1 一般资料 选取自2010年10月~2013年10月于我院肾内科确诊并接受正规血液透析治疗的患者,研究组:合并有糖尿病的终末期肾病患者,共50例,年龄60.3±11.2岁,男性29例,女性21例,身体质量指数(BMI) 22.3±4.0;对照组:未合并糖尿病的终末期肾病患者,共70例,年龄44.5±12.4岁,男性37例,女性33例,身体质量指数(BMI) 20.3±3.1。两组患者的资料比较差异无统计学意义(P>0.05)。两组患者的具体入组资料参见表1。
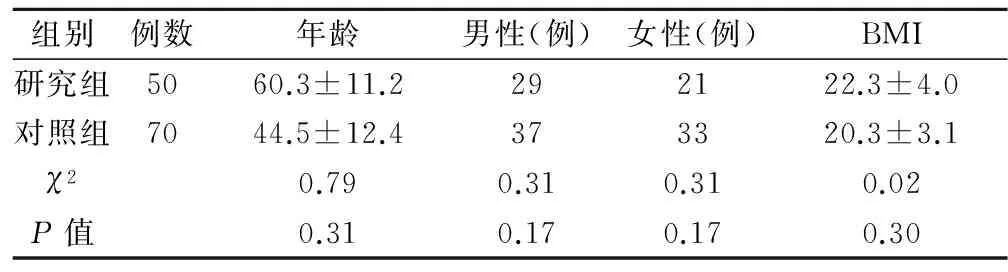
表1 研究组与对照组入组资料比较
1.2 纳入标准 ①已进行正规血透治疗>4个月。②年龄>18岁。③遵循自愿原则参与本研究且有良好依从性。排除标准:①病情不稳定。②4个月内接受过外科手术。③严重的其他大器官及系统性疾病。
1.3 治疗方法 所有患者在血透治疗前均接受桡动脉动静脉造瘘术以便于长期血透,在血液透析前采血以检查患者的血清电解质、血尿素氮、血肌酐、血常规、血气分析、凝血酶原活动度等情况,以了解患者各个大器官的功能状态,检查是否有贫血、感染、出血等不良情况。血透频率为:2~3次/周,4~5h/次。透析中设定血流量为150~250 ml/min,透析使用碳酸氢盐的透析液,透析液流量为500 ml/min,温度为35~36℃。保证透析液中:Na+138 mmol/L,Ca2+1.25~1.50 mmol/L,K+2.0 mmol/L以防止发生电解质紊乱。根据血液透析前的凝血情况选用合适的抗凝剂,常用普通肝素或低分子肝素。
1.4 观察指标 纳入样本后收集每个患者的基本资料,包括现病史和过去史、收缩压(SBP)、舒张压(DBP)、血红蛋白(Hb)、血清清蛋白(sALB)、三酰甘油(TG)、总胆固醇(TG)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)等。密切关注患者受感染的发生情况。
2 结果
2.1 两组患者感染情况比较 研究组:呼吸道感染8例,尿路感染3例,皮肤感染7例,总感染发生率36.0%;对照组: 呼吸道感染6例,尿路感染2例,皮肤感染3例,总感染发生率15.7%;研究组总感染发生率明显高于对照组,差异具有统计学意义(P<0.05)。两组患者感染情况比较,见下表2。
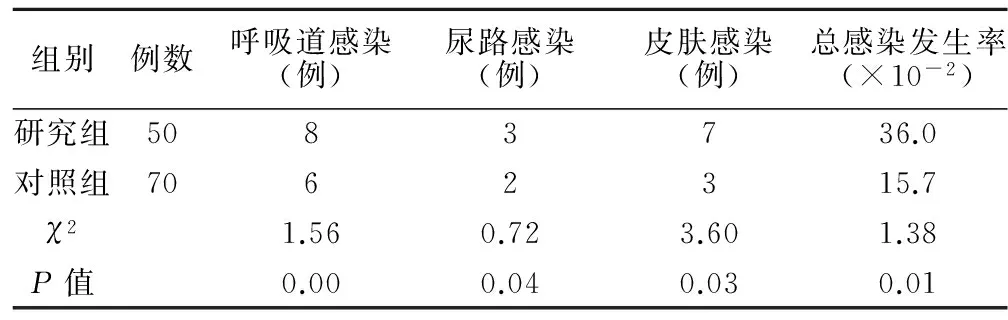
表2 研究组与对照组感染情况比较
2.2 两组患者肺炎发生率及死亡因素比较,见表3。
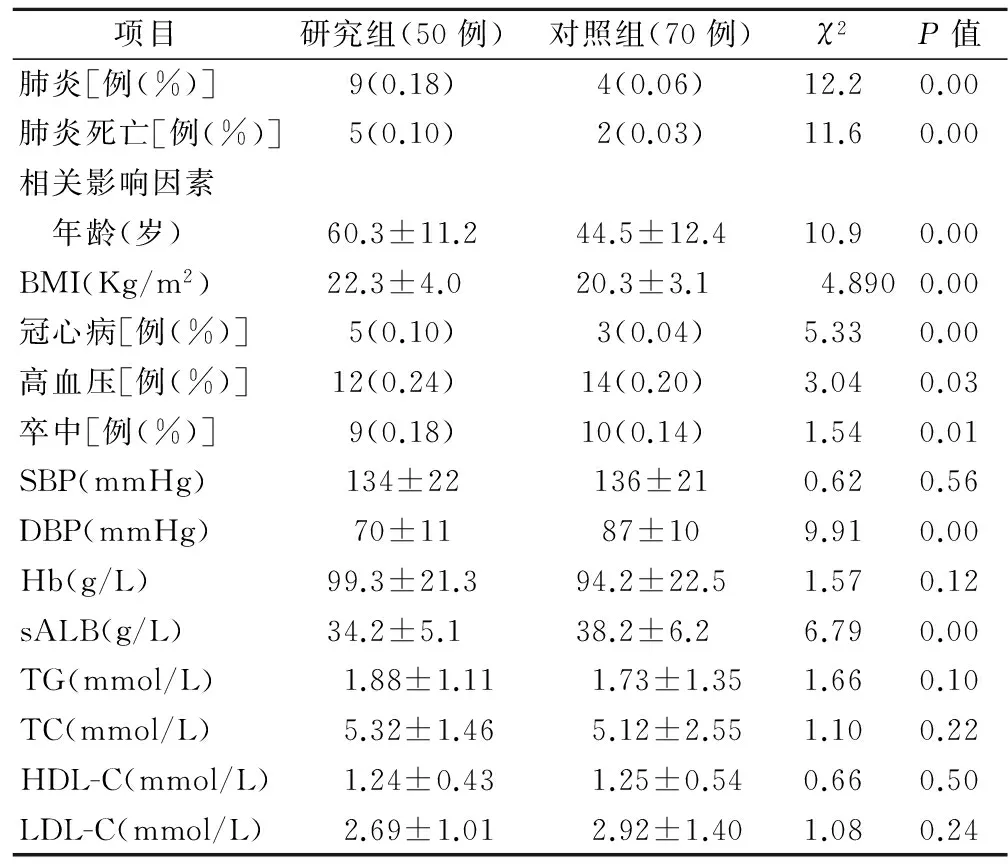
表3 研究组与对照组肺炎发生率及影响因素比较
根据表3显示,对照组的肺炎发生率为6%,明显低于研究组患者的18%,差异有统计学意义(P<0.05)。 研究组的肺炎死亡率10%明显高于对照组的3%,差异有统计学意义(P<0.05)。研究组患者的年龄,身体质量指数(BMI),高血压、冠心病的发生率均较对照组高且有统计学差异(P<0.05)。而对照组的卒中发生率,舒张压,血清清蛋白水平均高于研究组且差异有统计学差异(P<0.05)。其他一般情况比较差异并无统计学意义(P>0.05)。结果显示sALB降低和年龄增加会显著提高肺炎患者的死亡率。
3 讨论
糖尿病性肾病是由糖尿病引起的危害性最大的一种慢性并发症,其致病机理为血糖波动影响肾小球系膜细胞和血管平滑肌细胞功能,通过氧自由基等作用使细胞骨架破坏,导致微血管损伤从而造成肾小球硬化并使这些微血管对缩血管活性物质的敏感性降低,肾小球入球小动脉扩张,引起肾小球高血压[4]。糖尿病病人一旦发生肾脏损害出现持续性蛋白尿,病情则不可逆转,往往发展至终末期肾功能衰竭[5]。在糖尿病起病的早期,即可出现高球内压、高肾小球灌注、高肾小球滤过等改变,这主要是由于肾小球入球小动脉扩张所致[6]。
糖尿病肾病行血液透析的患者,其下呼吸道感染的发生率明显高于未合并糖尿病肾病的患者,且高龄和低血清清蛋白是引发患者发生下呼吸道感染以及致死的主要危险因素。在临床上,由于血液透析患者的肺炎发生率并不突出,因此很少引起关注。根据美国肾脏病数据系统(USRDS)的数据显示,在一般血液透析患者中,因肺炎造成的住院率约为115/1000病人年,其中住院行血液透析的患者更易获得院内感染性肺炎[7]。在本研究中,合并糖尿病肾病的血液透析患者的肺炎发生率明显高于未合并糖尿病肾病的血液透析患者。糖尿病肾病的血液透析患者教一般血透患者更易获得肺炎。有研究报告血液透析患者肺部感染的死亡率较普通人群高15倍[8]。
糖尿病因血糖波动而引起血管病变,糖尿病患者的免疫功能低下,因此更容易受到感染。终末期肾病被广泛认为是由机体的炎症状态、内皮功能以及氧化还原功能障碍造成的。微炎症状态是糖尿病引起心血管疾病的一个重要的发病机制[9],由此造成多种并发症,如高血压、心肌病、心律异常、糖尿病肾病、动脉粥样硬化、糖尿病视网膜病变、代谢紊乱,往往这些并发症均出现在血液透析之前[10]。本研究结果显示高龄和低血清清蛋白是引发患者发生肺炎相关性死亡的主要危险因素,该结果与之前的相关研究结果一致[11]。
4 结论
合并糖尿病肾病的血液透析患者肺炎的发生率以及相关死亡率比未合并糖尿病肾病的血液透析患者要高,此外因为肺炎的存在反作用于机体造成微炎症活动从而加重糖尿病肾病,加速终末期肾病的进程,至此形成恶性循环[12]。因此,临床医生应积极预防及处理糖尿病肾病行透析治疗中发生的肺炎,以期提高患者的生存质量。
[1]罗彬,廖悦玲,胡东.藿朴夏苓汤加减治疗糖尿病肾病临床疗效观察[J].西部医学,2013,25(12):1814-1818.
[2]段冬梅. 终末期糖尿病肾病两种透析方式患者死亡原因分析[J]. 安徽医药, 2013, 17(9): 1531-1533.
[3]于珮, 陈睿, 吕琳, 等. 低分子肝素与雷米普利单用或联用治疗老年糖尿病肾病的临床观察[J]. 中华临床医师杂志, 2012, 6(3): 169-171.
[4]王权,李靖.黄芪注射液联合川芎嗪粉针治疗糖尿病肾病临床观察[J].世界中医药,2013,8 (2):169-171.
[5]陈荷,张毅,赵月萍. 糖尿病肾病的临床特征及危险因素分析[J]西部医学,2012,24(1):92-93.
[6]徐筱琪, 顾乐怡, 钱家麒. 血液透析患者的感染及相关因素分析[J]. 中华肾脏病杂志, 2003, 19(2): 82-84.
[7]陈曦, 汪永忠, 段贤春, 等. 中药有效成分防治糖尿病肾病的实验研究进展[J]. 安徽医药, 2013, 17(9): 1461-1463.
[8]El-Sherbini S M, Shahen S M, Mosaad Y M,etal. Gene polymorphism of transforming growth factor-β1in Egyptian patients with type 2 diabetes and diabetic nephropathy[J]. Acta biochimica et biophysica Sinica, 2013, 45(4): 330-338.
[9]李景,王颖辉,庞博.糖尿病肾病辨证分型研究进展[J].世界中医药,2013,8 (5):495-497.
[10] Mou X, Zhou D, Liu W,etal. Study on the relationship between chinese medicine constitutive susceptibility and diversity of syndrome in diabetic nephropathy[J]. Chinese journal of integrative medicine, 2013: 1-7.
[11] Su K, Zhu F, Guo L,etal. Retrospective study on Professor Zhongying Zhou's experience in Traditional Chinese Medicine treatment on diabetic nephropathy[J]. Journal of Traditional Chinese Medicine, 2013, 33(2): 262-267.
[12] 曾健英, 何凤, 童俊容, 等. 三种血清微小 RNA 的检测在糖尿病肾病诊断中的价值评估[J]. 新医学, 2012, 43(8): 531-533.
Two kinds of end-stage diabetic nephropathy patients with hemodialysis related death factors
HE Jian, PAN Xian-feng
(DepartmentofUrology,KaixianPeople'sHospitalChongqing405400)
Objective To explore the occurrence of pneumonia and risk factors related to death in post-hemodialysis patients with diabetic nephropathy. Methods 50 end-stage renal disease patients with diabetes (study group) were controlled with 70 non- end-stage renal disease patients with diabetes mellitus (control group). The pneumonia and the factors related to death were analyzed.Results The incidence of pneumonia and pneumonia-related mortality rates of the study group were higher than that of control group. Increasing age and reducing sALB significantly improved mortality in patients with pneumonia. Conclusion DN patients with HD are more prone to pneumonia,their death risk due to pneumonia is higher than that of non-DN patients with HD.So it is very important that cares for HD patients combined with DN should be strengthened.
Diabetes; Kidney disease; Pneumonia; Hemodialysis
潘险峰,Tel:13212520563
R 587.1
A
10.3969/j.issn.1672-3511.2015.02.028
2014-10-03; 编辑: 张文秀)
