肝脾联合切除对肝癌伴肝硬化脾功能亢进患者肝功能和免疫指标的影响
2015-02-24朱维刚
肝脾联合切除对肝癌伴肝硬化脾功能亢进患者肝功能和免疫指标的影响
朱维刚
(睢宁县人民医院 普外科,江苏 睢宁221200)
肝癌是常见病和多发病,可分为原发性和继发性两大类[1],肝癌大约90%伴有肝硬化,大约30%合并脾功能亢进[2],传统对于肝癌合并肝硬化、脾功能亢进的患者往往采用非手术方法,但效果较差,且不良反应较多[3]。近几年临床上对肝癌合并肝硬化、脾功能亢进患者实施手术切除的方法,但效果及安全性都不确切[4]。本文收集我院肿瘤科2009年6月到2012年6月肝癌合并肝硬化、脾功能亢进患者40例,分为肝脾联合切除组和单纯肝癌切除组,通过实验流行病学方案研究肝脾联合切除对肝癌伴肝硬化脾功能亢进患者肝功能和免疫指标的影响,现报道如下。
1资料与方法
1.1 一般资料
收集我院肿瘤科2009年6月到2012年6月接受手术的肝癌合并肝硬化、脾功能亢进患者40例,其中男21例,女19例,年龄在35-75岁,平均(55.25±6.79)岁,肝功能分级(Child-Pugh分级):A级26例,B级14例,C级0例,肿瘤大小2.0-13 cm,平均为(7.5±2.4) cm,乙型肝炎病史5-20年,平均为(12.34±2.35)年。纳入标准:①临床病理诊断为肝癌,并且影像学诊断具有肝占位,B超检查脾脏横径>4 cm,血液指标监测白细胞<4.0×109/L,或者血小板<100×109/L。②不患其他严重恶性肿瘤,或者内分泌性疾病,并且患者均符合手术指证,没有远处转移病灶。③肝癌发生可以多发或者单发,涉及一叶或者以上肝损伤。④均同意肝脏或者脾脏切除方案,符合伦理道德,并且签署了知情同意书等。排除标准:①患有严重器官衰竭性疾病,或者内分泌性疾病,比如:肝肾衰竭、糖尿病等。②正在进行药物干预,或者病情已经到后期错过了手术最佳时间。③对本次研究不依从、不配合、可能产生失访以及中途可能推出的患者。④试验过程中不按照规定进行检查或者治疗,或者在研究期间转院以及采用其他治疗措施的患者。⑤在治疗过程中病情突然的加重不能在参加试验的。根据情况分为肝脾联合脏切除组(48例)和单纯肝癌切除组(32例),两组一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 研究方法
肝脾联合切除组和单纯肝癌切除组在手术之前均未接受过任何的放疗、化疗或者免疫治疗等。两组术前准备:根据肝功能分级不同给予相应的保肝药物(维生素、还原型谷胱甘肽等)或者对症治疗(腹水、低蛋白血症、转移纠正电解质紊乱等),将Child-PulghB级患者均经过两周左右纠正为Child-PulghA级。手术方式:根据患者的病情以及患者或者家属意愿选择肝脾联合切除或单纯肝癌切除。两组患者均行肝癌切除术,肝脾联合切除组同时行脾脏切除术。根据肝脏实际体积选择切除部位和方式,肝脏体积较小,并且结节质地较硬,则进行肿瘤局部切除,如果肝脏体积明显的增大,明显占位肝叶位置,则行肝叶切除术等。对于手术过程中发生消化道出血患者加行骨骼化断流加壁内断流术,无出血的患者探查胃底静脉曲张行结扎术,患者手术期均不阻断肝脏血液流动。所有患者均在术前和术后1周抽取患者静脉血4 ml,置于离心管中3 000 r/min,离心5 min,应用流式细胞仪测定患者免疫指标、肝功能指标变化。所有患者均随访3-5年,观察两组1、3、5年生存率。
1.3 研究指标
比较两组手术时间、术中出血量、输血量、住院时间、免疫功能指标(CD4、CD8、CD4/CD8)、肝功能指标变化(ALT、AST、TBil)术前和术后1周白细胞和血小板水平;比较两组1、3、5年生存率、并发症发生情况。
1.4 统计学方法
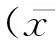
2结果
2.1 两组手术基本情况比较
肝脾联合脏切除组手术时间、术中出血量、输血量以及住院时间均长于单纯肝癌切除组相应指标,但两组间差异无统计学意义(P>0.05),术后1周肝脾联合脏切除组白细胞和血小板水平明显高于单纯肝癌切除组的,两组间差异具有显著统计学意义(P<0.05),见表1。

±s)
2.2 两组术前和术后1周免疫、肝功能指标比较
肝功能指标(ALT、AST、TBil)和免疫功能指标(CD4、CD8、CD4/CD8)手术前两组之间差异无统计学意义(P>0.05)。术后1周肝脾联合脏切除组ALT、AST、TBil、CD8指标低于单纯肝癌切除组各指标,CD4、CD4/CD8指标高于单纯肝癌切除组各指标,术后各指标在两组间差异具有统计学意义(P<0.05),见表2。
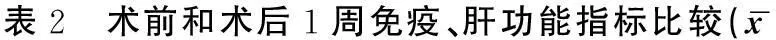
±s)
2.3 两组不良反应和1、3、5年生存率比较
两组不良反应主要有切口感染、消化道出血、肺部感染、胆瘘、胸腔积液、腹水、肝功能衰竭等,肝脾联合脏切除组不良事件发生率为20.8%低于单纯肝癌切除组的28.1%,但两组间差异无统计学意义(P>0.05);所有患者随访3-5年,肝脾联合脏切除组1、3、5年生存率分别为87.5%、58.3%、39.6%高于单纯肝癌切除组1、3、5年生存率84.4%、34.4%、18.8%,其中1年生存率两组间差异无统计学意义(P>0.05),3、5年生存率两组间差异具有统计学意义(P<0.05)。
3讨论
肝癌是世界上严重的恶性肿瘤之一,占恶性肿瘤死亡率第二位[5]。肝硬化与肝癌关系密切,肝癌往往由肝硬化发展而来[6]。根据文献资料研究,在肝硬化患者中,发生肝癌者占15%-25%[7]。在我国,肝癌病人80%以上合并有不同程度的肝硬化,多数肝硬化是由慢性乙肝发展而来的。长期肝炎病毒的感染致使机体的免疫力下降[8],一般血常规白细胞和血小板水平降低,传统意义被视为手术的禁忌症,但药物的效果较差。实际上在肝功能Child-Pugh分级A级时,以及B级经过合理的护肝措施升为B级时是可以完全耐受肝脾联合切除手术[9]。肝脾联合手术才开始应用于临床,但其效果及安全性还在研究中[10]。
本文通过我院肿瘤科2009年6月到2012年6月肝癌合并肝硬化、脾功能亢进患者40例,分为肝脾联合切除组和单纯肝癌切除组,对比术前与术后1周肝功能和免疫指标变化以及对比1、3、5生存率。结果显示:基本临床手术指标两组间差异不明显,说明患者可以耐受肝脾联合切除手术,术后1周肝脾联合切除组白细胞和血小板水平明显高于单纯肝癌切除组(P<0.05),且手术后白细胞和血小板增高回归正常水平。术后1周肝脾联合脏切除组ALT、AST、TBil、CD8指标低于单纯肝癌切除组,CD4、CD4/CD8指标高于单纯肝癌切除组(P<0.05),并且可以提高患者免疫能力;肝脾联合切除组不良事件发生率低于单纯肝癌切除组,但差异无统计学意义(P>0.05),不良反应发生率较低具有一定安全性;肝脾联合切除组3、5年生存率高于单纯肝癌切除组。
参考文献:
[1]李聪,蔡建强.肝脾联合切除治疗肝癌合并肝硬化脾功能亢进的现状[J].中国肿瘤外科杂志,2011,3(2):106.
[2]梁重峰,丁海,端木浩,等.肝脾联合切除治疗肝癌合并肝硬化脾功能亢进[J].实用临床医药杂志,2009,13(1):54.
[3]郑宝珍,牛秀峰,倪家连,等.肝脾联合切除治疗肝癌伴肝硬化及脾功能亢进[J].实用医药杂志,2011,28(8):704.
[4]徐国辉,周存才,周峥,等.肝癌切除联合全脾切除治疗原发性肝癌合并脾功能亢进的疗效分析[J].中国医学创新,2013,10(29):29.
[5]高炜,徐艳霞,梁华.艾迪注射液联合TACE 技术治疗中晚期原发性肝癌的临床观察[J].中国医学创新,2013,10(17):24.
[6]张永山,潘光明.肝癌合并肝硬化脾亢同期行肝脾联合切除20例分析[J].中国医药指南,2011,9(16):50.
[7]林楠,邓美海,刘波,等.肝癌射频消融联合脾切除治疗小肝癌合并肝硬化、脾功能亢进[J].中华临床医师杂志(电子版),2009,3(2):43.
[8]臧红,赵景民,纪冬,等.CAS基因在原发性肝癌组织中的表达及其与 HBV 感染的关系[J].中华实验和临床病毒学杂志,2012,26(4):285.
[9]Marius George Linguraru,Jesse K,Sandberg,et al.Automated segmentation and quantification of liver and spleen from CT images using normalized robabilistic atlases and enhancement estimation[J].Med Phys,2010,37(2):771.
[10]René Adam,Aimery De Gramont,Joan Figueras,et al.The Oncosurgery Approach to Managing Liver Metastases from Colorectal Cancer:A MultidisciplinaryInternationalConsensus[J].Oncologist,2012,17(10):1225.
收稿日期:(2013-11-27)
文章编号:1007-4287(2015)01-0108-03
