糖尿病视网膜病变患者血清VEGF、NO的变化及临床意义
2015-02-24王春雁
糖尿病视网膜病变患者血清VEGF、NO的变化及临床意义
王春雁
(宁河县县医院 眼科,天津301500)
糖尿病性视网膜病变(diabeticretinopathy,DR)最常见的视网膜血管病,是50岁以上人群主要致盲眼病之一。早期无自觉症状,病变发展到黄斑后出现不同程度的视力减退。视网膜微循环障碍、进展性微血管病变是DR主要的病理基础[1]。DR也是慢性炎症过程,炎症因子和氧化损伤贯穿于DR发病的整个过程。已有文献报道,血管内皮生长因子(vascular endothelial growth factor,VEGF)参与了DR的发生与发展,但关于VEGF、一氧化氮(nitric oxide,NO)与DR的关系研究甚少。本研究通过观察DR患者血清VEGF、NO的变化,探讨两者在DR发病中的临床意义。
1资料与方法
1.1 一般资料
选择2010年9月-2013年9月我院收治90例糖尿病患者,分为无DR组、背景型DR组、增生型DR组,每组30例。无DR组:男16例,女14例;年龄46.5-55.0岁,平均年龄(48.3±4.7)岁;病程9.0-17.5年,平均病程(14.0±6.5)年。背景型DR组:男15例,女15例;年龄46.0-54.6岁,平均年龄(48.5±4.3)岁;病程9.3-16.5年,平均病程(13.5±6.0)年。增生型DR组:男16例,女14例;年龄45.6-55.3岁,平均年龄(48.0±5.0)岁;病程9.0-16.9年,平均病程(14.2±6.4)年。对照组:另选择同期健康体检者30例为对照组,男15例,女15例;年龄46.3-54.9岁,平均年龄(48.0±4.5)岁,无全身系统疾病史及眼部疾病,肝肾功能、血糖、血脂等血生化均在正常范围内。经方差检验,糖尿病各组与对照组间在年龄上无显著性差异(F=2.63,P>0.05)。糖尿病三组患者性别、年龄、病程等比较,差异均无统计学意义,具有可比性。
1.2 血清采集
所有研究对象采血前禁食水10 h,次日清晨抽取空腹肘正中静脉血5 ml,置于速凝管中,低温离心机上(离心速度3 000 r/min,离心半径15 cm)离心10 min,移液器小心吸取上清液,移入已消毒的Eppendorf 管中,密封,冻存于-80℃低温冰箱待测[2]。
1.3 ELISA法检测血清VEGF
血清VEGF试剂盒购自美国R&D公司。采用双抗体夹心酶联免疫吸附法(ELISA)检测各组血清VEGF。具体步骤如下:取出已包被一抗的微孔板,加样本或不同浓度的标准品至孔中,封板,37℃或常温孵育1-2 h,手工洗板,加入生物素化二抗至孔中,封板37℃或常温孵育1 h,手工洗板,加入酶标亲和素至孔中,封板(37℃或常温孵育30 min-1 h),手工洗板,加入底物显色剂至孔中作用15-30 min,加入终止液,酶标仪读取吸光度值(OD值)。
1.4 硝酸还原酶法检测血清NO变化
NO试剂盒购自南京建成生物技术研究所。测定原理:NO化学性质活泼,在体内代谢很快转为NO2-和NO3-,而NO2-又进一步转化为NO3-,硝酸还原酶能特异性地将NO3-还原为NO2-,通过显色深浅测定其浓度的高低。
1.5 统计学处理
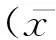
2结果
糖尿病视网膜病变患者血清VEGF、NO的变化 无DR组、背景型DR组和增生型DR组血清VEGF水平均明显高于对照组(P<0.05);背景型DR组和增生型DR组血清VEGF水平差异无统计学意义(P>0.05),但均高于无DR组(P<0.05)。无DR组、背景型DR组和增生型DR组血清NO水平均明显低于对照组(P<0.05);背景型DR组和增生型DR组血清NO水平差异无统计学意义(P>0.05),但均低于无DR组(P<0.05),见表1。
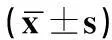
表1 糖尿病视网膜病变患者血清VEGF、NO的
注:与对照组比较*P<0.05,**P<0.05;与无DR组比较▲P<0.05
3讨论
DR的病变进展始于视网膜血管化。主要病理改变包括视网膜炎症、血管渗透性增加、视网膜表面异常血管新生[5]。DR的发生与糖尿病的病程和血糖控制程度有关,而与糖尿病患者的性别、发病年龄、糖尿病类型关系不大。约25%的糖尿病患者有DR,约5%为增殖性病变。
VEGF是特异性促进血管内皮细胞生长的细胞因子,在糖尿病患者视网膜缺血缺氧病变、新生血管形成过程中起重要作用[4]。NO是血管舒张因子,由L-精氨酸和氧气经NO合成酶(NOS)催化而成。内皮细胞、脑来源的NOS为原生酶,能产生扩张血管的NO,是调控血管功能的关键,与DR的发生发展密切相关。糖尿病患者血清VEGF增多,提示血管内皮细胞增生活跃,导致视网膜等靶器官的微循环障碍,促进视网膜微血管病变的进展。糖尿病患者血清NO减少有三个主要原因:首先,因血管内皮细胞合成NO的能力下降;其次,也可能与NO的底物不足、NOS辅因子缺乏及醛糖还原酶活性增加有关;第三,糖尿病时生成的某些物质如氧自由基、糖基化终产物对NO的灭活[5]。
综上所述,糖尿病患者血清VEGF水平增高、NO水平降低,联合检测血清VEGF、NO有助于DR患者病情评估。但DR发病过程中,VEGF与NO的动态变化及与DR发病的相关性尚有待进一步深入研究。
参考文献:
[1]游逸安,许雯怡,朱乐如.增殖性糖尿病视网膜病变玻璃体与血清SDF-1、VEGF含量分析[J].医学临床研究,2013,42(1):100.
[2]姜艳静.探讨血清SDF-1,VEGF与糖尿病视网膜病变的相关性[J].中国医药指南,2014,12(4):113.
[3]邵红,石琳琳.糖尿病视网膜病变患者血清Scd163水平以及SOD活性的变化及临床意义[J].中国实验诊断学,2014,18(9):1481.
[4]单俊杰,袁志兰,曹国平.血清中VEGF 和bFGF水平与糖尿病视网膜病变关系的临床研究[J].国际眼科杂志,2011,11(12):2097.
[5]董娟,郎平,吴昌凡.一氧化氮和一氧化氮合酶基因多态性与糖尿病视网膜病变[J].国际眼科杂志,2010,10(11):2144.
收稿日期:(2013-12-24)
文章编号:1007-4287(2015)01-0094-02
