糖尿病性视网膜病变行Lucentis眼内注射联合玻璃体切割手术对视力的影响分析
2015-02-24杨健,郭真杰,张正等
糖尿病性视网膜病变行Lucentis眼内注射联合玻璃体切割手术对视力的影响分析
杨健1,郭真杰2,张正3,李银花3,宋丹3,隋桂琴3*
(1.吉林大学临床医学院,吉林 长春130021;2.吉林大学第一医院;3.吉林大学第二医院)
糖尿病性视网膜病变(diabetic retinopathy,DR),是以视网膜缺血、缺氧,新生血管产生为主要病变的增殖性眼底疾病,是糖尿病最常见的严重并发症之一。据流行病学显示,病程在5年之内的1型糖尿病患者DR的发生率为13%,病程在10-15年的则高达90%;同样,在2型糖尿病患者中,病程5年的DR发生率为24%-40%,病程超过10年的可达53%-84%[1]。随着我国国民生活水平的不断提高,糖尿病的患病率不断上升,DR已成为我们防盲、治盲的重点[2]。
近年来,随着VEGF 抑制剂引入我国,其良好的辅助效果在临床上得到广泛应用,目前已经成为当前 PDR 及其他新生血管性眼科疾病的研究热点,可减少手术的并发症,降低手术风险,提高手术成功率。
1对象和方法
1.1对象收集2012年1月至2013年3月期间,在吉大二院眼科医院行玻璃体切割手术的Ⅵ期增殖性糖尿病性视网膜病变患者30人(35只眼)的临床资料。其中男性16人(19只眼)、女性14人(16只眼)。本研究中所选的病例患者年龄均在35-70岁之间,均为2型糖尿病患者,且病程都在5年以上,均为Ⅵ期糖尿病性视网膜病变,其分期符合1984年我国眼底病学组制订的分期标准[3],且此次入院前未进行过包括激光在内的任何眼部治疗。排除标准:①曾接受过玻璃体腔注射,或者视网膜激光光凝或者玻璃体切割手术;②青光眼、巩膜炎等以及患有可能影响视力的其他眼部疾病的患者;③空腹血糖高于10 mmol/L,血压高于180/100 mmHg等全身状况控制不理想的患者。④晶状体混浊,需行手术治疗的患者。
1.2研究方法对30位入选患者的临床资料进行回顾性分析,分析的内容包括全身一般状况和眼部情况。全身状况包括年龄、性别、患糖尿病的病程长短、血糖控制水平等。眼部情况包括入院视力、眼压、晶状体及玻璃体情况,眼底表现:是否伴有玻璃体液化及后脱离,视网膜脱离的位置及范围大小,是否已出现裂孔,裂孔大小及位置等。根据术前玻璃体腔内是否注射Lucentis分为注射组和对照组。其中注射组包括16例(20只眼)。而另外14例(15只眼)成为对照组,未经注药直接行玻璃体切割术。注射组共16人(20只眼),年龄35-65岁,平均年龄47.25±6.50岁;其中男9人(11只眼),占56.25%,女7人(9只眼),占43.75%;糖尿病病程6-20年,平均病程9.50±5.66年;入院时的矫正视力在指数至0.2之间;术前眼压均在正常范围内,为9-19 mmHg。对照组共14人(15只眼),年龄36-70岁,平均年龄50.12±5.75岁;其中男7人(8只眼),占50%,女7人(7只眼),占50%;糖尿病病程4-21年,平均病程11.02±6.35年;入院时的矫正视力在指数至0.2之间;术前眼压均在正常范围内,为10-19 mmHg。两组患者术前的矫正视力检查无统计学差异。所有患者入院时均行常规检查,包括裂隙灯检查、间接检眼镜眼底检查、眼AB超检查和眼底相检查等。术后随访,观察患者的视力等情况。
1.3手术方法对于注射组的患者于注射前3天,使用可乐必妥及普南扑灵眼液滴眼,4次/日,用于消炎,预防感染。3日后,注射组所有患者均由我院眼底病二科同一名技术熟练的教授于我院手术室行Lucentis玻璃体腔内注射。具体操作为:手术室内按内眼手术要求常规消毒、麻醉,TB注射器在距角膜缘3.5 mm处颞下睫状体平坦部进针,向玻璃体腔内单次注射Lucentis(Genentech Inc.,USA)0.05 ml/0.5 mg;术后使用可乐必妥及普南扑灵眼液滴眼,4/日。术后观察注药的患者均无明显的并发症,于注药后1-2周行玻璃体切割手术。而对照组的患者在可乐必妥及普南扑灵眼液滴眼5日后即直接接受玻璃体切割手术。玻璃体切割手术前应充分散瞳,玻璃体切割仪使用AccuRus 400VS(爱尔康 美国);手术显微镜使用德国蔡司生产的Carl Zeiss Opmi Visu 200;眼内冲洗灌注液为必施液(BSS,Balanced Salt Solution,Bausch&Lomb Inc.,USA)。手术均由我院眼底病二科同一名技术熟练的教授于我院手术室进行。手术室内常规消毒、局麻后,采取标准的经睫状体平坦部闭合式三通道20G玻璃体切割术。本课题所涉及的病例均未行白内障摘除,故晶体的影响不予记录在内。术中注意巩膜穿刺口附近的玻璃体需用玻切刀清理干净,避免器械反复进出造成锯齿缘截离。剥离增殖膜,解除牵拉,使网膜复位,同时尽可能切除玻璃体内的纤维增殖膜,若牵拉解除后,网膜仍未复位,可根据情况选择是否使用硅油或者气体填充。对于两组患者,术中可使用曲安奈德混悬液注入玻璃体腔作为标记,以便于更彻底的切除玻璃体。早有研究表明,术中玻璃体腔注射TA可以用来标记透明的玻璃体及其后皮质[4]。术中可根据情况使用气动剪刀或网膜镊等器械撕掉增殖膜,粘连紧密不适合撕掉者可使用气动剪刀将增殖膜剪开,形成多个孤岛,这同样可以解除牵拉。术中根据实际情况考虑是否注油/注气,本课题中35只眼术中均行视网膜激光光凝800-1500点以上,术后至少行两次眼底荧光造影检查,再根据结果考虑是否需要补充视网膜激光治疗。
行眼内填充者,术后均应俯卧位,待气体吸收或硅油取出后才可更换体位。术后常规典必殊水、迪可罗膏点眼降低炎症反应,预防感染。1%阿托品眼膏1/日涂眼,避免术后炎症反应瞳孔闭锁。术后需要观察的指标包括:眼压、视力、眼底情况、眼AB超及FFA 结果,以及术后是否出现活动性出血。术后5日如无特殊情况可以出院。术后随访3-6个月,重点观察患者的视力。
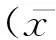
2结果
由于本研究中的患者入院时均伴有玻璃体腔积血及网脱,视力记录普遍较差,注射组视力范围为指数—0.2;对照组视力范围也是指数—0.2;将两组患者的视力再分为两组比较,注射组为指数(视力<0.02),B组为视力≥0.02者。以下所记录的术后视力均为患者复查时的最佳矫正视力。两组患者入院及术后最佳矫正视力的分布情况见表1-3(指数的视力均<0.02)。

表1 注射组与对照组术前视力的比较
两组术前视力无明显差异。
P<0.05差异有统计学意义。注射组及对照组术前及术后视力比较差异有统计学意义,说明无论是注射组或对照组,术后视力均较术前有所改善。
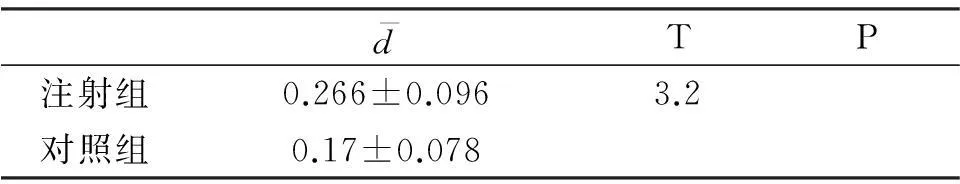
表3 注射组与对照组术前术后视力差值的比较
P<0.05差异有统计学意义。表示术前术后视力差值,药物注射组与对照组术前术后视力差值的比较有统计学意义.
3讨论
增生性糖尿病视网膜病变是糖尿病的严重并发症,是糖尿病视网膜病变的终末阶段,也是目前糖尿病患者致盲的首要原因[5]。全身高血糖状态,使视网膜发生一系列改变,毛细血管渗透性增加及新生血管形成,以上改变导致视网膜缺氧、缺血,从而进一步加重新生血管的产生,新生血管因其通透性增强,会产生大量渗出,同时因其脆性增加,易造成玻璃体腔出血。对于PDR患者,增殖膜上新生血管弹性较差、易出血,其出血常造成患眼视力突然下降,浓厚的玻璃体腔积血单纯靠口服药物不易吸收,只能通过手术清除。因为新生血管易出血的生理特性,为临床医师的手术操作带来不便,手术过程中稍有不慎就会造成大量出血,影响手术成功率,损害患者的视力。
随着分子生物学技术的发展,我们发现在DR的发生发展过程中,始终伴随着VEGF水平的高表达,故以VEGF作为作用靶点来干预和治疗眼内新生血管的方法已成为现阶段DR治疗研究的一个新方向。作为一种 VEGF 抑制剂,VEGF的所有异构体几乎均能与Lucentis结合而失活,拮抗新生血管生成以及阻止已经产生的新生血管进一步发生渗漏。新生血管的快速消退使得Lucentis玻璃体内注射有可能成为治疗PDR的重要辅助措施[6]。Moradian等[7]临床医师在其研究中表明,Lucentis玻璃体内注射可以使玻璃体积血明显吸收,消退新生血管,对进展中的、活动的PDR有显著的疗效。其与Avastin相比分子量更小,有助于透过血-视网膜屏障,能更好的发挥作用。
参考文献:
[1]邹海东,张皙,许迅.上海市北新泾街道老年人低视力和盲的流行病学调查[J].中华眼科杂志,2002,38:744.
[2]唐仕波,李斌.应努力推动我国糖尿病视网膜病变的临床基础研究[J].中华眼底病杂志,2006,22:1.
[3]赵堪兴,杨培增.眼科学[M].第5版.北京:人民卫生出版社,2008.6,205.
[4]Peyman GA,Cheema R,Conway MD,et al.Triamcinolone acetonide as an aid to visualization of the vitreous and the posterior hyaloid during pars plana vitrectomy[J].Retina,2000,20(5):554.
[5]Centers for Disease Control and Prevention.Prevalence and incidence of diabetes mellitus in United States,1980-1987[J].MMWR Morb Mortal Wkly Rep,1990,39(45):809.
[6]Mason JO,Nixon PA,White MF.Intravitreal injection of bevacizumab(Avastin) as adjunctive treatment of proliferative diabetic retinopathy[J].Am J Ophthalmol,2006,142(4):685.
[7]M oradian S,Ahmadieh H,M alihiM,et al.Intravitreal bevacizumab in active progressive proliferative diabetic retinopathy[J].Graefes Arch Clin Exp Ophthalmol,2008,246(12):1699.
收稿日期:(2013-11-25)
作者简介:杨建(1992-),男,2011级临床医学五年制。
文章编号:1007-4287(2015)01-0092-03
通讯作者*
