腹腔镜下Nissen 术式治疗胃食管反流病手术技巧浅析
2015-02-14徐雪东安伟德周抒
徐雪东 安伟德 周抒
胃食管反流病(gastroesophageal reflux disease,GERD)指胃、十二指肠内容物食管反流所致的一系列慢性症状和食管黏膜损害[1],是一种以胃灼热、反食、反酸、呃逆、胸骨后或心前区疼痛等为主要症状的临床综合征[2]。GERD 包括非糜烂性反流病(non-erosive reflux disease,NERD),糜烂性食管炎(reflux esophagitis,RE)和 Barrett 食 管(Barrett esophagitis,BE)三型[3]。对于GERD 的治疗,多年来主要以药物治疗为主,强调改善生活方式和饮食习惯,辅以抗反流手术及内镜下治疗GERD 并发症,如食管狭窄及Barrett 食管[4-5]。随着腹腔镜技术的飞速发展,腹腔镜下胃底折叠术已经成功开展并获得显著疗效[6]。
资料与方法
一、临床资料及观察指标
收集2014 年9 月至2015 年1 月在美国佛罗里达医院奥兰多分部进行腹腔镜下Nissen 术式的42例GERD 合并食管裂孔疝患者临床资料,均行腹腔镜食管裂孔疝修补+胃底折叠术治疗,其中男24例,女18 例。年龄45.7(28 ~81)岁。统计患者手术时间,术中出血量,术后住院时间,术后胃肠道功能恢复时间,术后住院时间及术后并发症(吞咽困难、腹部胀气等)的发生情况。
二、手术步骤及方法
1.术前准备:术前准备肠道1 d,术晨胃肠减压,留置导尿。
2.手术方法及技巧:(1)全身麻醉,仰卧位,头高脚低约30°。Trocar 孔位置:脐上5 ~6 cm 处1 cm切口,接气腹及光源,剑突下5 ~6 cm 处0.3 cm 切口,入肝左外叶牵开器(图1)。

图1 腹腔镜下:肝左外叶牵开器
右锁骨中线季肋下3 ~5 mm 切口,分离钳Trocar孔。腹内气压为1.6 kPa。右脐上及季肋下中间1 cm 切口,超声刀(缝合器)Trocar 孔。上三者形成扇形,此孔与上一孔距离稍远。左侧与上孔对称处5 mm 切口,把持器Trocar 孔。
(2)先将脂肪拉至一旁,显露患者右膈肌脚处。用超声刀分离显露右侧膈肌脚。
(3)胃脾韧带打开,游离胃底及贲门前后方。
(4)游离患者左膈肌脚,注意左手无损伤抓钳尽量向胃体后方牵拉,夹住后,尽量向左,向下拉,让助手牵住胃大弯向下拉,这样,右手超声刀可以显露出需要离断处。注意,此处容易将胃体误伤。另外左手组织钳注意力度,若将该处胃体拉破,需缝合。
(5)将患者左膈肌脚下方组织离断后,向上沿左膈肌脚肌纤维向上分离,并将上方分离(图2)。

图2 腹腔镜下:沿左膈肌脚向上分离
(6)当左侧分离完毕后,再转至右侧,双手用分离钳显露食管后间隙,尽量远离食管在食管下方进行超声刀分离组织,防止损伤食管。
(7)用左手钳在左膈肌脚前,食管后伸至食管左后侧保持不动,注意分离钳在膈肌脚后过深容易误入胸腔,在膈肌脚前过深容易伤及心脏。
(8)右手钳将牵引胶皮带送入腹腔,双手交替,将胶皮带交叉3 次后,由助手提起,提起后翻转缠绕两圈,用Hemolock 钳固定(图3)。

图3 腹腔镜下:用胶皮带牵拉食管下段
(9)提起状态下再次环绕食管进行超声刀分离组织。如果存在食管裂孔疝,将疝内容物回纳腹腔,先修补疝;用4 号不吸收缝线间断缝合予以关闭。如疝较大、简单缝合张力过高,膈肌脚薄弱等情况可采用专用补片修补。
(10)缝合左右膈肌脚,缝合左侧膈肌脚时,针尖略向前上,因为靠后容易伤主动脉。缝合器角度调整可以有良好视角。左手钳夹住线尾中部,右手缝合器先绕两次后,进入食管后空间,待右手钳子深入后,左手钳子可放下进行对称抗力打结,过早左手用力会造成线尾被拉的过长。一般打5 个结,共2 ~3 针。松紧度以缝合后恰好可伸进把持器钳尖为准(图4)。
(11)分离好后,再次回到左侧,选好胃底,将其抓住,交给助手,再回右侧,左手钳子由食管后膈肌脚前伸出交接。
(12)双手钳子在右侧进行牵拉、调整,并将对侧胃壁拉过来对合,测试松紧,并放松,自然状态下无张力(图5)。

图5 腹腔镜下:注意缝合胃壁的松紧
(13)用无损伤钳将游离的胃底从食管后牵拉包绕食管下端,拉至食管右侧,在食管前与胃大弯侧距贲门5 cm 处缝合,间断缝合2 ~3 针,做360°一般2 cm 左右长短的折叠(图6)。
三、术后处理及随访
术后次日上午拔胃管,逐步进食,由流食渐进至普食。术后继续服用H2受体拮抗剂或质子泵抑制剂2 周。术后1、3、6 个月门诊复查并随访。

图6 腹腔镜下:360°折叠
结 果
手术时间平均59(48 ~88)min;术中出血量平均12(5 ~30)ml,无术中、术后输血者。肠道功能恢复时间平均1.9(1 ~4)d,术后24 ~48 h 全流质饮食。术后住院平均1.7(1 ~3)d。42 例患者术后随访4 ~9 个月。2 例术后出现吞咽困难,1 例经保守治疗缓解,1 例因过紧再次手术后缓解。因随访时间短尚未有食管裂孔疝复发,1 例患者症状活动时出现刀口疼痛,2 例患者出现反流症状缓解后又出现复发,经口服抑酸药物后症状缓解。
讨 论
在西方国家GERD 的患病率较高,随着饮食的西化及饮食习惯,生活方式的改变,亚洲地区GERD患病率也在逐年升高[7]。目前,GERD 的主要治疗方案仍是药物治疗,通过药物抑制胃酸分泌,降低反流胃液的酸度,以达到反酸、反食等临床症状缓解的治疗目的[8]。药物治疗服药周期长,停药后易复发,长期服药对患者产生的经济负担重,因此越来越多的患者选择外科手术治疗。其中腹腔镜治疗GERD,因住院时间短、恢复快、并发症少等近期效果方面优于开腹手术,腔镜下食管裂孔疝修补及胃底折叠术在欧美等国家被视为治疗GERD 的金标准[9]。该手术还对肥胖体型胃食管反流病患者,额外带来的明显减重效果,使之更具优势,更受外科医师及患者的青睐[10]。
1.腹腔镜下Nissen 术式手术经验总结:(1)Trocar 孔位置非常重要,合适而准确的鞘卡孔位置将使得手术操作事半功倍,操作器械间互不干扰,由于美国人种原因,使得腹部面积极大,根据腹部面积的大小,适当调整光源鞘卡孔位置会达到理想的效果。(2)本组超重及肥胖患者比例较高,游离胃底时,胃底与脾上极之间脂肪堆积较多,此时可用超声刀切除部分脂肪,有利于胃底的折叠,该处操作注意轻柔,常见术中并发症是脾被膜撕裂导致出血,术者和助手的熟练配合可减少该症。如果肥胖患者病情主因是食管裂孔疝,而不是反流,可选择在食管前折叠缝合,原因是肥胖者从食管后绕困难,从前绕形成His 角,当胃体膨胀时挤压食管闭锁,自动防止反流。(3)建立气腹后,其他鞘卡的进入需在直视下进行,手术完毕解除气腹时,更需注意直视下退鞘卡,因为有时鞘卡通路正好通过腹壁小血管,如果忽视将产生不可预料的后果。如见到有活动出血,可在镜下直视,采用钩针提线的方法,跨越该鞘卡孔,结扎即可止血。(4)GERD 患者多合并食管裂孔疝,如疝环直径>5 cm 者、简单缝合张力过高、膈肌脚薄弱等情况可采用专用补片修补[11],可降低术后复发率。术前造影发现合并食管裂孔疝的患者,体质量指数(body mass index,BMI)<35 kg/m2可做该手术,若BMI >40 kg/m2,则易复发且手术失败率高,应规劝患者减肥后手术。若BMI 处于二者之间,手术经验丰富的医师可尝试手术。该术式的学习曲线大致在30 ~50 例,主要体现在手术时间的缩短以及术中、术后并发症的减少[12]。
2.Nissen 术式操作技巧:(1)肝左叶的抬高极为重要,术野暴露越充分,手术难度就越小,美国所用特制肝叶拉钩目前还未在国内上市,但我国的克力木教授和张成教授所使用的3 mm“L”形腹腔镜专用无损伤肝脏牵开器在剑突下正中线偏左做一3 mm小切口[10],可以起到异曲同工的效果。有个别患者的肝左外叶特别肥大,利用这种特制肝叶拉钩也不能很好的显露术野,这时可采用剑突下5 ~6 cm处1 cm 鞘卡口,插入头端可以扇形张开的肝左外叶牵开器,即可将术野完整暴露出来,但需多一名助手持续而稳定的把持。(2)胃底折叠术的失败大致分四种类型(图7):A 折叠处线结断裂,B 折叠部分位于腹腔而胃近端通过食管裂孔疝滑入胸腔,C 折叠处过松造成折叠处在近端胃表面滑动,D 包括折叠部分的胃近端整个嵌入胸腔。图7 胃底折叠术失败的四种类型[12]。A 折叠处线结断裂,B 折叠部分位于腹腔而胃近端通过食管裂孔疝滑入胸腔,C 折叠处过松造成折叠处在近端胃表面滑动,D 包括折叠部分的胃近端整个嵌入胸腔。
为了避免以上四种类型的折叠失败,术者一定要细心选择合适患者行该术式,比如考虑BMI。胃底以及食管下段的游离一定要充分而细致,且折叠缝合时不能过紧导致术后吞咽困难,也不能过松导致C 型折叠失败。注意翻转折叠的胃底包绕食管并与食管前壁缝合3 ~4 针,防止滑脱,可避免折叠部下滑造成不完全梗阻导致手术失败。同时为防止折叠部过紧,在行Nissen 式时,可置入40F 以上的软质胃管或食管与胃间隙能容纳一个腹腔镜钳口[13]。
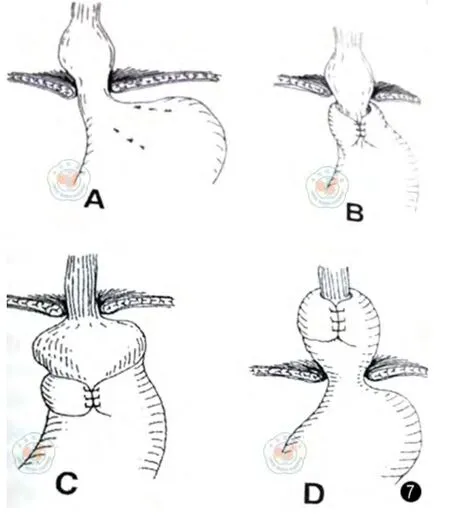
图7 胃底折叠术失败的四种类型[12]。A 折叠处线结断裂,B 折叠部分位于腹腔而胃近端通过食管裂孔疝滑入胸腔,C折叠处过松造成折叠处在近端胃表面滑动,D 包括折叠部分的胃近端整个嵌入胸腔
3.术后并发症问题:个别患者在手术6 个月后下咽困难,可行胃镜检查,若内镜无法通过,说明过于狭窄,可行球囊扩张,若扩张后仍有该症状,考虑再次手术松解,一般Toupet 术式出现该并发症的较Nissen 术式少。食管裂孔疝术后患者自述牵拉胳膊时感觉刀口疼痛,这是因为腹壁肌肉分三层,平时活动时相互滑动,由于手术原因三层并成一层缝合起来,所以当肌肉收缩时会造成肌肉牵拉撕裂样疼痛,1 个月后会逐渐好转。
综上所述,腹腔镜下Nissen 术式对GERD 是一种安全、创伤小、恢复期短的治疗方法。术中如果注意一些手术技巧或要诀,会显著提高手术安全性,缩短手术时间。本研究因入组对象是欧美人种,在恢复时间、住院时间等方面因国情及人种的不同,有显著的差异,但相关的手术技巧仍可被借鉴及学习。
1 Elakkary E,Duffy A,Roberts K,et al.Recent advances in the surgical treatment of achalasia and gastroesophageal reflux disease[J].J Clin Gastroenterol,2008,42(5):603-609.
2 史燕妹,赵公芳,黄华.胃食管反流病的发病机制及其诊治的进展[J].世界华人消化杂志,2012,20(36):3713-3718.
3 李鹏,张澍田.胃食管反流病的流行病学研究和危险因素分析[J].北京中医药,2008,27(3):169-170.
4 Awad RA.Medical and surgical management ofesophageal and gastric motor dysfunction[J].Minerva Gastroenterol Dietol,2012,58(3):227-238.
5 Moretó M,Ojembarrena E,Barturen A,et al.Treatment of achalasia by injection of sclerosant substances:a long-term report[J].Dig Dis Sci,2013,58(3):788-796.
6 Granero Cendón R,Ruiz Hierro C,Garrido Pérez JI,et al.Evaluation of quality of life in patients operated on for gastroesophageal reflux in the pediatric age[J].Cir Pediatr,2012,25(2):82-86.
7 Kouklakis G,Moschos J,Kountouras J,et al.Relationship between obesity and gastroesophageal reflux disease as recorded by 3-hour esophageal PH monitoring[J].Rom J Gastroenterol,2005,14(2):117-121.
8 汪晓奕,朱凌云.胃食管反流病中西医治疗的进展[J].世界华人消化杂志,2014,22(4):488-493.
9 Varela JE,Hinojosa MW,Nguyen NT.Laparoscopic improves perioperative outcomes of antireflux surgery at US academic centers[J].Am J Surg,2008,196(6):989-993.
10 克力木,阿力木江·麦斯依提,张成,等.腹腔镜手术治疗胃食管反流病合并食管裂孔疝650 例临床分析[J].中国实用外科杂志,2014,34(5):416-418.
11 杨绥冲,王刚,王秋生,等.腹腔镜在治疗胃食管反流病和贲门失迟缓症中的应用[J].武警医学,2009,20(1):17-20.
12 Soper NJ,Swanstrom LL,Eubanks WS.Mastery of Endoscopic and Laparoscopic Surgery[M].Lippincott Williams& Wilkins,2008:91-102.
13 刘宁,邰沁文,曹俊,等.超重患者胃食管反流病的腹腔镜治疗[J].中国微创外科杂志,2014,14(2):160-163.
