髌骨剥脱性骨软骨炎的MRI表现
2015-02-13广州中医药大学附属骨伤科医院放射科广东广州510240
广州中医药大学附属骨伤科医院放射科 (广东 广州 510240)
肖 林 胡剑波 吴泽文谭敬安
髌骨剥脱性骨软骨炎的MRI表现
广州中医药大学附属骨伤科医院放射科 (广东 广州 510240)
肖 林 胡剑波 吴泽文谭敬安
目的探讨髌骨剥脱性骨软骨炎的MRI表现。方法 回顾性分析经临床或手术确诊的18例髌骨剥脱性骨软骨炎的MRI资料,其中5例行关节镜手术,将手术结果与MRI资料对照分析。结果18例中,病灶均位于髌骨关节面中下部,大小约11×11×7mm,其中软骨下骨质缺损区16例,软骨下囊变4例,反应性骨髓水肿8例,骨质缺损区上面覆盖的关节软骨异常14例,关节内游离体2例,合并股骨髁发育不良者7例,髌骨高位者8例,滑膜炎者4例。在5例行关节镜手术的病例中,MRI所显示的软骨异常均为手术结果所证实。结论髌骨剥脱性骨软骨炎的主要MRI表现是:髌骨关节面中下部软骨下骨质缺损区及其表面覆盖的软骨信号异常。
髌骨;剥脱性骨软骨炎;磁共振成像
剥脱性骨软骨炎(osteochondritis dissecans,OCD)是指由于各种原因所致的局部关节软骨及其软骨下骨质与母骨分离为特征的一类关节疾病,发病以膝关节最为常见,多累及股骨内、外侧髁。髌骨的剥脱性骨软骨炎相对少见,但它是引起膝前痛的一个潜在的原因,目前国内报道相对较少。为了加深对本病的认识,笔者收集18例经临床或关节镜手术证实的的髌骨剥脱性骨软骨炎MRI资料,总结如下。
1 材料和方法
1.1 临床资料18例中,男13人,女3人,年龄12~37岁,平均20岁。16人共有18个髌骨发病,除2人为双侧髌骨发病外,其余均为单膝发病,其中右侧髌骨11个,左侧髌骨7个。所有患者均有不同程度的膝关节疼痛,其中14例主要表现为膝前痛,4例主要表现为膝内侧痛,疼痛的时间从1周到3年不等,平均为9个月,其中11人有明确的急性或慢性损伤史。
1.2 影像学检查磁共振扫描仪为GE公司的Signa Hde 1.5T全身磁共振扫描仪,采用膝关节表面线圈。扫描方法:病人仰卧,双膝伸直,足先进,做膝关节矢状位及横断面扫描,具体扫描参数如下:SE T1WI(550ms,14ms),FOV 16cm,层厚/层间距:4mm/0.4mm,矩阵256×256;FSE T2WI(3000ms,95ms),FOV 16cm,层厚/层间距:4mm/0.4mm,矩阵256×256。脂肪抑制采用频率选择脂肪饱和抑制技术,主要用于矢状面T2WI扫描。
1.3 图像分析所有的MR图像由放射科2位副主任医师采用双盲法共同阅片,意见有分歧时经协商并取得一致意见。图像观察的主要内容包括:①病灶的大小,横断面最大经线作为长和宽,矢状面最大经线作为高。②病变的定位:横轴位分为内侧面、外侧面、顶点3部分,矢状面分为上面、中央、下面3部分。③参考软骨病变的Outerbridge标准,对病变的髌骨软骨进行观察描述:0级,正常软骨;1级,软骨完整,但局部信号增高;2级,软骨表面下裂隙或纤维化,软骨层缺损厚度<50%;3级,软骨表面纤维化较重,软骨层缺损厚度>50%;4级,软骨层完全缺损或剥离。
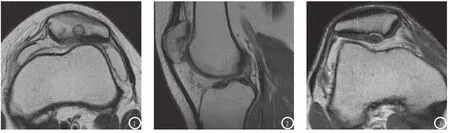

图1 T1加权像示髌骨关节软骨不均匀变薄,外侧关节面偏内侧部分见全层的软骨缺损,软骨下骨质见囊变影,边缘硬化呈低信号。图2示病灶的矢状位,病灶位于中关节面。图3、4 T2加权像示髌骨中央关节面顶点处见一骨软骨碎片,其下方见线样高信号影,邻近的骨质明显硬化呈低信号,图5压脂序列显示地更加清晰,术后证实该碎片不稳定。
2 结 果
OCD病灶位于髌骨中央外侧关节面5例,中央内侧关节面4例,中央顶点1例,下部内侧关节面4例,下部外侧关节面3例,下部顶点1例。OCD病灶横轴面平均长11mm(6~20mm),平均宽11mm(6~17mm),矢状面平均高7mm(4~13mm)。关节软骨异常14例,包括软骨层完全缺损(图1-2)6例;软骨剥离4例,其中3例是在病灶表面覆盖之上软骨,1例是病灶内侧旁软骨剥离;软骨下裂隙5例;软骨纤维化3例;软骨完整但信号增高5例。在5例行关节镜手术的病例,MR所发现的软骨异常均为手术所证实。18例中,17例可见软骨下改骨质变,其中软骨下骨质缺损区16例,软骨下囊变(图1-2)4例,软骨下骨硬化(图1-5)3例,8例可见病灶周围骨髓水肿,有2例可见游离的骨软骨碎片(图3-5),为关节镜手术证实。有1例患者有巨大软骨下囊肿和软骨层完全缺损者拒绝手术。有7例患者合并股骨髁间沟发育不良,其中3例存在股骨髁软骨异常。8例合并髌骨高位,4例合并滑膜炎。
3 讨 论
剥脱性骨软骨炎又称为Konig病,实际上是关节软骨及软骨下骨的局部无菌性坏死,而并非真正的细菌性炎症[1]。OCD好发年龄10~20岁,其中发病高峰年龄10~15岁,男女比例2:1[2]。OCD可发生于全身任何关节,以膝关节最为常见,多累及股骨内侧髁外侧面后部(70%~80%),发生于髌骨者少见(5%~10%),且多数位于髌骨下极,多累及内侧关节面,外侧关节面受累约30%[3]。本研究中,患者平均年龄20岁,所有OCD病灶均位于髌骨中下关节面,与文献报道一致。
髌骨OCD病因目前尚未完全明了,存在较多争议。外伤是众多病因中,目前被认为最重要的因素。髌骨OCD患者经常在屈膝负荷情况下发生疼痛,说明应力损伤与OCD的发生应存在一定联系。Edwards[4]等发现髌骨OCD患者常合并有韧带松弛和髌骨外侧半脱位,也支持应力损伤与髌骨OCD存在一定联系。反复的髌骨关节面微创伤可能是导致髌骨OCD发展的重要因素。有学者认为髌骨OCD其实就是髌骨的骨软骨骨折,但是许多病人没有损伤史不支持这一说法。本研究中,4人有明显外伤史,7人有慢性劳损史。
OCD时,软骨下骨质局限性坏死后,周围结缔组织充血、增生并深入坏死骨质内,坏死的骨块及其上覆盖的关节软骨可一起脱落,形成骨性游离体;如未脱落,仍与周围骨质相连,死骨被结缔组织完全包裹,则可因获得新的血液供应而再生,覆盖于其上的关节软骨可坏死、剥离并脱落于关节腔内形成游离体。
关节面塌陷和软骨下骨重构导致的软骨下骨质缺损区是髌骨OCD的最常见表现。MRI上,病灶呈与关节面平行的卵圆形,T1WI多呈低信号,T2WI呈不均匀高信号,病灶周围骨髓水肿或骨质增生硬化分别表现为长T1、长T2信号及T1、T2均为低信号。有1例无外伤史病人仅显示为局限性软骨下骨水肿呈典型的长T1、长T2信号考虑为坏死骨质重新获得血运而再生。De Sme[5]等研究发现骨软骨碎片下方见线状高信号影穿过关节软骨为不稳定型OCD病变。据此,本组有2例根据MRI表现被认定为不稳定OCD病变而行关节镜手术,术后证实MRI所见。MR在判断骨软骨碎片的稳定性时有相当的敏感性,但本组病例数较少,还不足以说明其与手术结果的相关性。本组病例有一个特点就是,许多病人合并有膝关节发育异常,其中8例合并髌骨高位,7例合并股骨髁间沟发育不良,作为复发性髌骨半脱位的继发改变,其中3例股骨髁软骨信号异常。这些患者屈膝时膝前痛明显。Livesley等[6]报道复发性髌骨半脱位导致的反复剪切应力可导致碎片的逐渐松弛,继而缺血性坏死,这也从另一个方面说明外伤与OCD病变之间存在一定联系。
正常关节软骨可呈三层或分层结构,病变时首先发生在浅层,肉眼上见局部软骨变软,表面粗糙,进一步出现小的裂缝、碎裂、软骨变薄,晚期软骨剥脱等。MRI对关节软骨显示敏感,可良好地显示软骨信号异常,特别是软骨层完全缺损或剥离时。因为软骨层很薄,成像时可受各区域组织学宽度、容积效应、化学位移、各向异性等因素[7]影响,因此软骨轻微的信号改变、厚度改变、层次消失和表面毛糙都不能说明软骨是否缺损。本组中,有5例关节软骨完整,仅在T2WI压脂序列上表现为小点状或卵圆形高信号;本组有6例软骨层完全缺损而仅有2例发现软骨游离体,表现为边界清晰的类圆形T1WI及T2WI均呈低信号,可能与本研究未采用GRE序列扫描有关。
髌骨OCD必须与髌骨软骨软化症及创伤性髌骨骨软骨骨折鉴别。急性髌骨骨软骨骨折,常由髌股关节不稳导致,主要发生在髌骨下内侧关节面,常合并有股骨外侧髁的骨软骨骨折,同时多有股内斜肌拉伤、内侧副韧带的损伤、髌股内侧韧带的断裂。髌骨OCD与髌骨骨软骨陈旧骨折确实较难鉴别。本组中,有4人有明确的外伤史,但否认有髌骨脱位。髌骨软骨软化症影像学表现最多见的是髌骨关节面下囊变[8]。它的位置相对特殊位于上外关节面,MRI检查有助于将其与髌骨OCD进行鉴别[9]。髌骨软骨软化症合并有软骨下骨质改变如软骨下囊变、骨髓水肿时可能较难与髌骨OCD鉴别。但髌骨OCD主要是软骨下骨的无菌性坏死,主要累及一侧关节面的软骨下骨质,而髌骨软骨软化症是退行性骨关节病,病变主要累及的是关节软骨,它的软骨下骨质改变常发生在双侧关节面下骨质。
综上所述,髌骨OCD的主要MRI表现为髌骨中下关节面软骨下骨质缺损区及其覆盖的软骨信号异常。
1. 徐爱德,徐文坚,刘吉华.骨关节CT与MRI诊断学[M].济南:山东科学技术出版社, 2002,332-337.
2. Crawfor DC, Safran MR.The children osteochondritis dessecans of the knee joints[J]. Am Acad Orthop Surg, 2006,54(7):90-100.
3. Petersen JP, Steinhagen J, Catala-Lehnen P,et al. Osteochondritis dissecans of the knee joint[J]. Zorthop Ihre Grenegeb,2006,144(4):77-81.
4. Edwards DH, Bentely G. Osteochondritis dissecans patellae[J]. Bone Joint Surg, 1977, 59B:58-63.
5. De Smet AA, Llahi OA, Graf BK. Untreated osteochondritis dissecans of the femoral condyles: predicition of patient outcome using radiographic and MR finding [J]. Skeletal Radiologe, 1997, 26(7):463-467.
6. Livesley PJ, Miligan GF. Osteochondritis dissecans patellae. Is there a gentic predisposition? [J] Int Orthop, 1992, 16:126-129.
7. 陈家祥,宋桂芳,马岩.退行性膝关节炎软骨损伤的MRI表现[J].中国CT和MRI杂志,2008,6(2):55-57.
8. 张传凤,黄建军,李传富.髌骨软骨软化的高场MRI诊断及应用[J].中国CT和MRI杂志,2010,8(4):60-62.
9. Huang YL, Yeh LR, et al. Bilateral dorsal defect of patella with patellar hypoplasia and patellofemoral malalignment[J] J Chin Med Assoc, 2004, 67:369-372.
(本文编辑: 刘龙平)
MRI Manifestations of Osteochondritis Dissecans in the Patella
XIAO Lin, HU Jian-bo, WU Ze-wen, TAN Jing-an. Guangzhou University of Traditional Chinese Medicine Orthopaedic Hospital Department of Radiology, Guangdong Guangzhou 510240, China
Objective The objective was to explore the magnetic resonance manifestations of patellar osteochondritis dissecans (OCD).Methods We retrospectively analyzed MR images of 18 cases using OCD of the patella confirmed by clinical or surgery. In 5 cases, surgery was carried out, and we compared the surgical findings with the MR findings in these cases.Results In all 18 cases, OCD was located central-inferiorly on the patella, and the average size was 11×11×7mm. Subchondral deformities was present in 16 out of 18 cases, subchondral cyst formation in 4 cases, reactive bone marrow edema in 8 cases, overlying patellar cartilage abnormality in 14 cases, loose body in 2 cases, patella alta in 8 cases, hypoplastic sulcus in 7 cases, and synovitis in 4 cases. In all 5 cases in which surgery was carried out, the cartilage abnormality on the MR images was confirmed.Conclusion Magnetic resonance imaging of patellar OCD typically shows subchondral deformity and variable abnormalities of the overlying patellar cartilage located central-inferiorly on the patella.
Patella; Osteochondritis Dissecans; Magnetic Resonance Imaging
R684.3; R445.2
A
10.3969/j.issn.1672-5131.2015.01.33
2014-12-05
肖 林
