小剂量多虑平配合心理行为干预治疗老年性睡眠障碍综合征的效果
2015-01-19徐晓丽谈晚生
徐晓丽 谈晚生
1.湖北省黄石市中医医院,湖北黄石 435002;2.湖北省黄石市第二医院,湖北黄石 435003
3 月21 日是世界睡眠日,中国主题为“健康心理,良好睡眠”。世界卫生组织(WTO)调查确认:在世界范围内三分之一的人有睡眠障碍。 中国睡眠研究会确认,我国睡眠障碍达38.2%,远高于世界平均27%的平均发生率,其中心理问题是主要因素,达到50%,而老年人口则在50%以上。睡眠障碍综合征是以失眠为主的睡眠质量不佳,是困扰老年人的常见病。 长期服用镇静催眠药物,对药物依赖性的副作用,不仅影响老年人的身心健康, 还严重影响老年人的生活质量。本研究用小剂量多虑平联合心理干预治疗睡眠障碍综合征,取得了良好的临床效果,现报道如下:
1 资料与方法
1.1 一般资料
选择2014 年2~12 月黄石市中医医院康复科收治的27 例睡眠障碍综合征老年患者,其中男11 例,女16 例,平均年龄为(66.23±5.21)岁,病程1~3 年,文化程度:大专及以上19 例,初中、高中、中专5 例,小学及以下3 例;所有患者均符合《中国精神障碍分类与诊断标准》第3 版(CCMD3)老年失眠症诊断标准[1],并排除存在精神疾病和躯体疾病患者。
1.2 方法
所有患者均给予晚睡前服多虑平25 mg,连续治疗8 周,并由专人进行心理行为干预。 在两时段治疗前、后采用问卷调查的方法,使用匹兹堡睡眠质量指数表(PSQI)和睡眠信念和态度量表(DBAS),由专人对患者给予相关的语言指导,独立完成后,将问卷进行统计分析。
1.2.1 心理行为干预措施
1.2.1.1 教育性干预 年老之人肝肾阴虚, 水不涵木,虚热内生,而致失眠多梦,腰膝酸软,乏力耳鸣,双目干涩,舌红少苔[2]。老年人睡眠问题的多发性与其各组织器官功能衰退、躯体疾病、精神心理问题多发及睡眠卫生不良有关[3]。 教育性干预是通过提供有关治疗的目的、治疗效果、治疗副作用、医疗费用等信息;向患者解释疾病可能引起的情绪、心理、生理的改变;介绍不同的应对方式、不同的社会支持利用状况等对心理适应的影响等知识; 澄清患者的一些错误认识,并给予一定的保证、支持。了解患者家庭状况,经济情况等,拟定家庭支持健康教育干预方案。 睡眠卫生教育可以帮助患者消除对失眠的恐惧,降低患者的心理敏感性,提高睡眠效率[4],提高患者对疾病的认知度,采取有利于健康并提高生存质量的抉择及行为,改善生活质量。
1.2.1.2 心理认知干预 心理认知干预对睡眠障碍的运用,要解决的问题,不仅是一个生理问题而更是心理问题。 睡眠障碍首先是心理障碍,是人对睡眠的认识、理解和观念的错误理解,是失眠的重要因素。老年性睡眠障碍综合征心理问题是主要因素,不同的心理问题导致的精神压力, 造成患者沉重的精神负担,障碍综合征心理问题是主要因素,不同的心理问题导致的精神压力,造成患者沉重的精神负担,焦虑情绪使对失眠的恐惧增加,这种不良情绪,影响患者的睡眠节侓,进一步影响睡眠质量。对患者进行心理疏导,采用心理疏导疗法,以中国传统文化为基础,以辨证施治为原则,以信息论、控制论、系统论等为主导,是具有中国特色的心理治疗理论,其认识与实践相结合的治疗原则是中国心理治疗本土化的实践特色[5]。 运用心理认知干预,普及疾病的知识和技能,提高自我护理能力[6],帮助患者建立正确的认知方法及教会一定的行为训练程式,表述他们所有的心理问题,关注他们的情绪、情感反应等变化,采取相应的干预措施,通过沟通交流及讨论,分析心理障碍的原因及纠正感知事物的片面态度。如果涉及家庭矛盾、个人情感因素,可联系当事人了解原因,取得他们的配合,解决和缓解矛盾,使患者解除心理负担,从而改善抑郁、焦虑等不良情绪,提高睡眠质量。
1.2.1.3 行为认知干预 在人们的生活中,用自己独特的方式认识和感悟,对环境评价和预测,并同时有一个相对固定的行为反应。行为认知的产生总是离不开自身的情感、意志、动机、行为,同时它又反过来强有力地影响个人的情绪和对行为的评价。如果存在个人识别错误, 它有可能产生不同的适应行为和不良情绪,进而导致或加重心身症状,加重和诱发老年人的躯体疾病。心理学的研究表明,患者认知和行为改变,可以通过行为认知疗法,帮助患者纠正不健康的睡眠信念和态度, 正确的引导纠正其错误或不良的行为,来达到提高睡眠质量的目的[7]。老年人的生活阅历,往往使他们性格固执,因此,帮助他们改变不合理认知,调整思维,消除消极思想,接受积极的、正确的思想,纠正不良情绪,改善睡眠质量,是认知治疗的最终目的。 对于患者处于突发的生活事件中情绪不稳定时,给予认知治疗,往往能收到事半功倍的效果。 社会支持的对其身心健康恢复的重要性,使其主动与其他老人多交流,倾诉,主动寻求社会支持,使其认识到在社会中的价值,以促进患者早日康复。
1.2.2 研究工具
1.2.2.1 PSQI[8]量表由18个条目构成7 个维度,维度分别为主观睡眠质量、入睡困难、睡眠时间、睡眠效率、睡眠紊乱、催眠药物使用和日间功能。每个维度用“有、有时有、经常有”进行评价,分值为0~3 分,得分≥2 分者被认为存在睡眠障碍。PSQI 总分分值范围0~21 分,总分≥8 分者被认为存在睡眠问题,分值越高, 睡眠质量越差。 该量表的Cronbach's α 系数为0.72,重测信度为0.83,具有良好的信效度。
1.2.2.2 DBAS[9]量表包括16 个条目和4 个维度,分别为对睡眠不现实的期望、对失眠的担心绝望、夸大失眠的不良后果、对辅助睡眠方法的不正确信念及认识。 用“非常不同意、不同意、同意、非常同意”进行表示,单项分值为2 分,由0~8 分进行评价,得分≥4 分者被认为存在不良的睡眠认知,该量表的Cronbach's α 系数为0.786,重测信度为0.928,调整拟合优度指数为0.882。
1.3 统计学方法
采用统计软件SPSS 17.0 对数据进行分析, 正态分布计量资料以均数±标准差(s)表示,两组间比较采用t 检验;计数资料以率表示,采用χ2检验。采用相关性分析分析睡眠信念、睡眠态度与睡眠质量的相关性。 以P <0.05 为差异有统计学意义。
2 结果
2.1 患者治疗前、后PSQI 总分及各维度情况
治疗8 周后, 患者PSQI 总分及各维度与治疗前比较,差异有统计学意义(P <0.05)。表明采用小剂量多虑平配合心理行为干预,治疗老年睡眠障碍综合征有显著的临床效果。 见表1。
2.2 患者治疗前、后DBAS 总分及各维度情况
治疗8 周后,患者DBAS 总分及各维度与治疗前比较,差异有统计学意义(P <0.05)。说明采用小剂量多虑平配合心理行为干预对影响患者睡眠信念和态度的因素有明显的效果。 见表2。
表1 患者治疗前、后PSQI 总分及各维度情况(分,s)
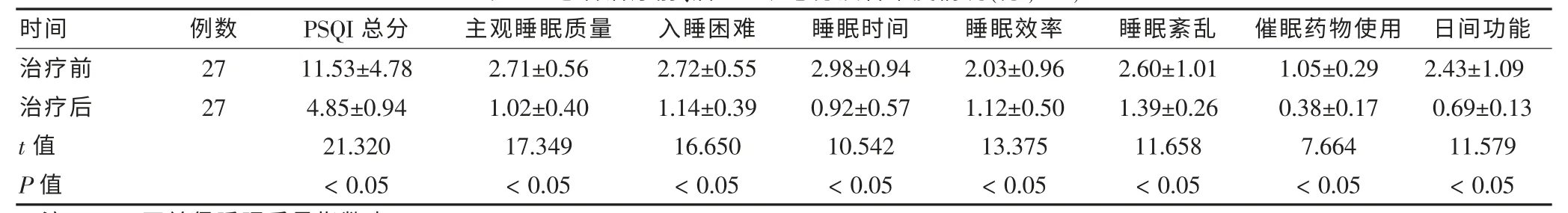
表1 患者治疗前、后PSQI 总分及各维度情况(分,s)
注:PSQI:匹兹堡睡眠质量指数表
时间 例数 PSQI 总分 主观睡眠质量 入睡困难 睡眠时间 睡眠效率 睡眠紊乱 催眠药物使用 日间功能治疗前治疗后t 值P 值27 27 11.53±4.78 4.85±0.94 21.320<0.05 2.71±0.56 1.02±0.40 17.349<0.05 2.72±0.55 1.14±0.39 16.650<0.05 2.98±0.94 0.92±0.57 10.542<0.05 2.03±0.96 1.12±0.50 13.375<0.05 2.60±1.01 1.39±0.26 11.658<0.05 1.05±0.29 0.38±0.17 7.664<0.05 2.43±1.09 0.69±0.13 11.579<0.05
表2 患者治疗前、后DBAS 总分及各维度(分,s)
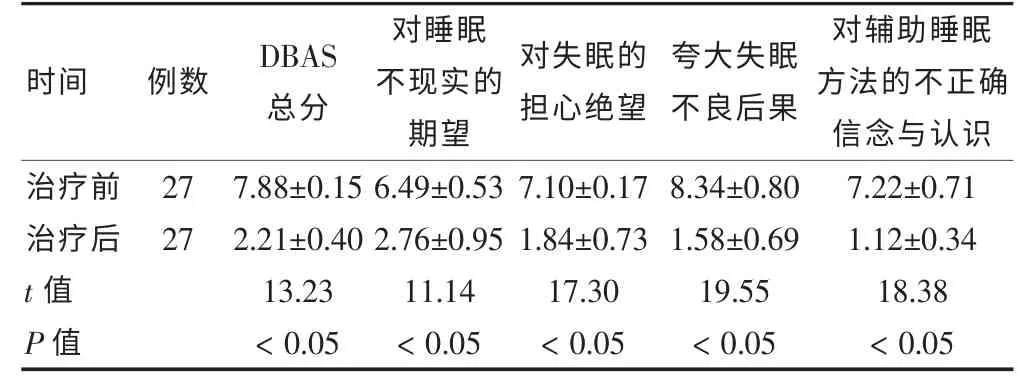
表2 患者治疗前、后DBAS 总分及各维度(分,s)
注:DBAS:睡眠信念和态度量表
时间 例数DBAS总分对睡眠不现实的期望对失眠的担心绝望夸大失眠不良后果对辅助睡眠方法的不正确信念与认识治疗前治疗后t 值P 值27 27 7.88±0.15 2.21±0.40 13.23<0.05 6.49±0.53 2.76±0.95 11.14<0.05 7.10±0.17 1.84±0.73 17.30<0.05 8.34±0.80 1.58±0.69 19.55<0.05 7.22±0.71 1.12±0.34 18.38<0.05
2.3 睡眠信念、睡眠态度与睡眠质量的相关性分析
Pearson 相关系数分析显示,睡眠信念、睡眠态度与睡眠质量的呈正相关(r = 3.45~3.88,P <0.05)。 见表3。
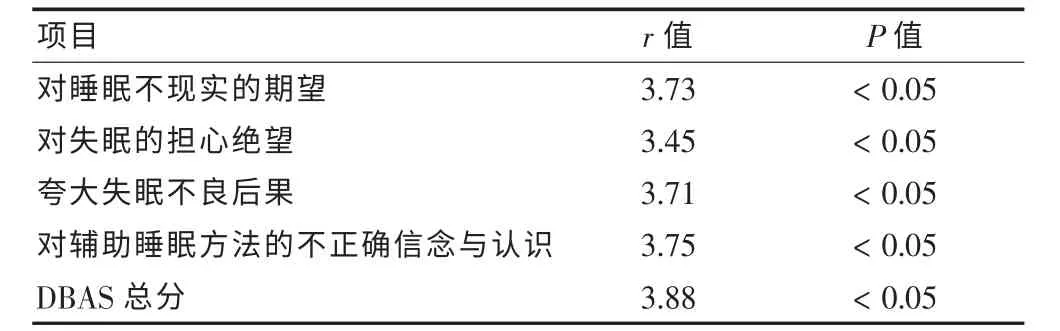
表3 DBAS 总分及各维度与PSQI 总分的相关性分析
3 讨论
根据第5 次人口普查资料, 我国60 岁以上的老年人已经达到1.34 亿人,占总人口的10.2%,并以每年3%的速度增长, 已成为世界上老年人口最多的国家之一。 随着医学模式的转变,患者的人文素质逐步得到提高,对与自身有关治疗的选择,患者有参与和了解的愿望[10],人们对医疗护理的质量有了更高的要求。 随着整体护理的全面开展,临床护理健康教育是重要的治疗手段,利用健康教育,对失眠障碍患者进行系统的评估,制订积极的治疗方向,以防止对患者身体健康的影响。
研究结果表明,认知之间的差异决定的睡眠质量,尤其是不现实的期望程度,夸大了负面影响,大多数失眠障碍患者的认识存在个体差异[11]。 一般认为老年人睡眠时间,60~70 岁平均每天睡眠时间为8 h,70岁以上为9 h,90 岁以上为10~12 h。对睡眠时间的需求,失眠障碍患者在心理因素的暗示下,精神处于紧张的态势,而达不到心理预期,从而近一步影响睡眠质量,使生活质量下降。本研究相关性分析显示,睡眠信念、态度与睡眠质量呈正相关(r = 3.45~3.88,P <0.05)。 据调查50%以上处于更年期、老年期的人群会出睡眠障碍,睡眠障碍综合征的发生有随年龄增长而增加的趋势。 因为老年人睡眠时间明显减短,睡眠潜伏期的延长。 随着年龄的增加,老年人多会出现睡眠不足、失眠、易醒和早醒。老年人的身体健康、家庭、社会环境、文化和个人特质,对疾病的认识程度不同,由于患者长期的睡眠障碍、失眠、精神不振、心理抑郁,严重影响了生产和工作能力, 社会和其他社会功能。对患者进行健康教育,从而缓解患者的心理压力和负担,以及由于在长期的治疗过程中因效果不是特别理想而造成的烦躁、焦虑和不信任的负面情绪[12]。
失眠往往会给老年患者带来极大的痛苦和心理负担,又因滥用失眠药物而损伤身体。 目前临床治疗失眠一般使用苯二氮类药物,但易产生耐受和药物依赖性,如何提高疗效以减少用药后的不良反应。 白明等[13]用自拟安神饮与常规给予艾司唑仑治疗睡眠障碍综合征效果比较,差异有统计学意义(P <0.05)。滑宏巨等[14]采用每晚口服多塞平3~6 mg,口服艾司唑仑片1~2 mg/次,每1~4 天1 次,治疗后两组间各主要睡眠因子SRS 评分无统计学意义(P >0.05)。 也有学者应用耳穴贴压配合口服氟哌噻吨美利曲新片(黛力新)治疗抑郁症伴失眠,结果显示有一定临床疗效[15]。本研究采用小剂量多虑平配合心理行为干预治疗,治疗老年睡眠障碍综合征, 治疗8 周后PSQI 总分及各维度评分与治疗前比较, 差异有统计学意义 (P <0.05);DBAS 总分及各维度评分与治疗后比较, 差异有统计学意义(P <0.05)。袁金秋[16]研究认为:应用1~25 mg 多虑平可有效改善原发性失眠患者的睡眠质量, 但需关注药物的不良反应及对睡眠结构的影响。钟国球[17]应用艾司唑仑联合归脾丸治疗失眠症,总有效率为92.50%,与本研究结果相近,但是却增加了用药剂量与费用。
综上所述, 采用小剂量多虑平配合心理行为干预, 治疗老年睡眠障碍综合征有很好的临床效果,值得临床推广应用。
[1] 中华医学会精神科分会.中国精神障碍分类与诊断标准[M].3 版.济南:山东科学技术出版社,2001:115-121.
[2] 田琳,朱建贵,王映辉,等.朱建贵治疗失眠临证经验分析研究[J].中国医药导报,2012,9(28):109-110.
[3] 杨亚娟,蒋珍珍,赵金娣,等.老年人睡眠障碍的原因及护理进展[J].中华护理杂志,2007,42(1):75-77.
[4] 黄爱国,赵中,李品品.心理疏导疗法与中国心理治疗本土化[J].中医学报,2014,29(3):362-364.
[5] 张赛春.Orem 自理模式在老年糖尿病患者护理中的效果分析[J].中国医药导报,2012,9(2):191-192.
[6] 刘晓芳,龙秀红.非药物干预对改善睡眠质量的研究进展[J].护理学杂志,2009,24(11):92-94.
[7] Morin CM,Blais F,Savard J. Are chan-ges in beliefs and attitudes about sleep related to sleep improvements in the treatment of insomnia[J].Behaviour Research and Therapy,2012,40(7):741-752.
[8] 刘贤臣,唐茂芹,胡蕾,等.匹兹堡睡眠质量指数量表的信度和效度研究[J].中华精神科杂志,1996,29(5):103-105.
[9] 符士翔,欧红霞,鲁淑红.简氏睡眠信念和态度量表的信效度研究[J].中华行为医学与脑科学杂志,2014,23(4):369-371.
[10] 刘金涛,杜昕,马长生,等.心血管疾病患者对医生信任程度对其临床决策倾向性的影响[J]. 中国医药导报,2014,11(25):203-204.
[11] 孙建萍.老年护理学[M].3 版.北京:人民卫生出版社,2014:32-35.
[12] 陈芳,朱丽丽.护理干预对内科住院患者睡眠状况的影响[J].中国医药导报,2013,10(28):124-127.
[13] 白明.中西医结合治疗睡眠障碍综合征临床研究[J]. 中医学报,2013,28(10):138-139.
[14] 滑宏巨,彭朋,王志红.小剂量多塞平片治疗失眠症的体会[J].宁夏医科大学学报,2012,15(9):966-968.
[15] 刘瑞,刘群霞.耳穴贴压配合药物治疗抑郁症失眠临床研究[J].中医学报,2014,29(5):769-770.
[16] 袁金秋.多虑平治疗原发性失眠有效性及安全性的系统评价[J].中国循证医学,2010,17(11):1325-1330.
[17] 钟国球.归脾丸治疗失眠症40 例的疗效观察[J].中国医学创新,2013,10(11):43-44.
