早期内镜治疗急性胆源性胰腺炎的疗效分析
2015-01-16田雾韩民王旭浩郭宇廷曾文英孙诚谊
田雾 韩民 王旭浩 郭宇廷 曾文英 孙诚谊
(贵阳医学院附属医院肝胆外科,贵州 贵阳550004)
急性胆源性胰腺炎(acute bIliary pancreatitis,ABP)是急性胰腺炎中最常见的类型,其发病机制一般认为系由于胆总管内结石、蛔虫、肿瘤及憩室等造成十二指肠壶腹部Oddi括约肌炎症、水肿、梗阻及狭窄等,使胆汁反流入胰腺;或由于胆道感染、炎性渗出液经胆胰间淋巴管交通支蔓延至胰腺所致。急性胰腺炎曾被视为内镜逆行胰胆管造影(ERCP)的禁忌证,随着内镜检查及治疗水平的提高,有学者[1]认为,胰腺炎早期行ERCP,适时行内镜下括约肌切开术(endoscopic sphincterotomy,EST)及内镜下鼻胆管 引 流 (endoscopic nasobiliary drainage,ENBD),能迅速、有效地控制病情。我院2012年9月至2014年9月期间收治66例因胆总管下段结石所致ABP患者,对其中部分患者施行早期内镜治疗,取得满意效果,现报道如下。
1 资料与方法
1.1 一般资料
参照ABP的诊断标准[2],本组ABP的入选标准为(1)入院时间<72h;(2)急性发作性上腹痛;(3)血清淀粉酶水平是实验室正常检查值上限的3倍或以上;(4)入院时腹部B超或CT提示胆总管结石,或虽没有明确提示胆总管结石,但胆总管直径超过10mm;(5)肝功能异常;(6)入院时CT诊断为急性胰腺炎;(7)排除其它原因引起的急性胰腺炎;如乙醇性、高血脂等。急性胰腺炎病情严重程度诊断指标参照急性生理与慢性健康Ⅱ评分(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)法:<8分为轻型,≥8分为重型。根据APACHE-Ⅱ评分,本组ABP患者共66例,其中轻型胆源性胰腺炎(MABP)34例,重症胆源性胰腺炎(SABP)32例。根据患者及家属是否同意早期(入院后24h内)内镜手术治疗分成内镜治疗组(35例)和保守治疗组(31例)。两组患者的性别、年龄及血、尿淀粉酶等一般临床资料见表1,两组比较差异无统计学意义(P>0.05),具有可比性。
表1 两组患者一般临床资料比较
1.2 治疗方法
1.2.1 保守组治疗方法 吸氧、心电监护,建立中心静脉及外周静脉输液通道;禁食水、胃肠减压,给予“清胰汤”(成分:厚朴、枳实、大黄、芒硝等)胃管注入及生大黄50克泡水200mL灌肠促进胃肠功能恢复,每12h进行1次;应用质子泵抑制剂减少胃酸分泌,生长抑素减少胰腺外分泌,乌司他丁抑制胰酶活性,前列地尔改善微循环,静脉补液纠正血容量不足及电解质紊乱,后期加强营养支持治疗,合并低蛋白血症者静脉补充人血白蛋白,必要时应用NSAID或阿片类药物镇痛,但禁用胆碱能受体阻断剂;所有病例均给予二代或三代头孢类药物作预防性或治疗性抗感染治疗,合并器官功能不全者进行器官支持治疗,包括血液透析、血液滤过、呼吸机辅助通气等。
1.2.2 内镜组治疗方法 在保守组的治疗基础上,于入院后72h内进行ERCP,如发现胆总管结石则行EST+网篮取石(或球囊拖出取石)+ENBD;如发现胆总管下段狭窄则行EST+ENBD。
1.3 观察指标
观察两组患者经保守治疗和内镜治疗后血尿淀粉酶恢复时间、腹痛缓解时间、血白细胞恢复时间、肝功能恢复时间、住院时间及并发症发生情况。
1.4 统计学方法
用SPSS 13.0统计软件包处理。采用t检验或χ2检验对数据进行分析,检验水准α=0.05。
2 结 果
2.1 内镜治疗结果
内镜治疗组所有患者均行ERCP,在ERCP下35例患者中发现胆管结石31例,胆管下段炎性狭窄4例。31例胆管结石者均行EST后用取石网蓝或球囊拖出将结石拉入肠道加ENBD;4例胆管下段炎性狭窄者行EST或十二指肠乳头球囊扩张术后加ENBD。术后无因ERCP检查和介入治疗而使病情加重者,未发生与内镜操作有关的消化道大出血、消化道穿孔、心血管意外等严重并发症。
2.2 两组患者临床各项参数比较结果
内镜治疗组尿淀粉酶恢复时间、腹痛缓解时间、血白细胞恢复时间、肝功能恢复时间及住院时间均明显少于保守治疗组,差异均有统计学意义(P<0.05)。见表2。
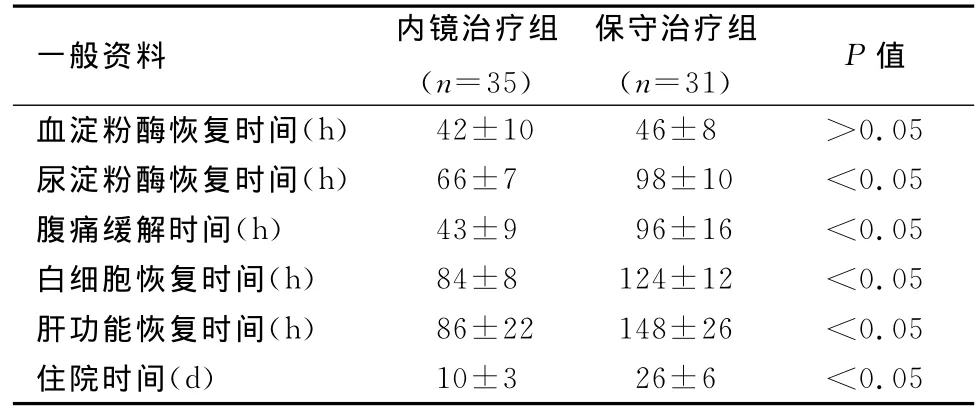
表2 内镜治疗组和保守治疗组治疗后临床各项观察指标的比较
3 讨 论
ABP大部分是由于Vater壶腹部结石嵌顿所致小结石不断通过壶腹部而引起痉挛,大结石则因间断嵌顿而引起阻塞,壶腹部受阻[3]。根据“共同管道学说”,胆汁可逆流进入胰管,激活胰酶原导致胰腺的自身消化,高压胆汁返流则是胰腺炎的重要始动因素。有研究[4]表明,ABP严重程度与梗阻持续时间呈正相关,发病24h内,几乎所有病变都是可逆的,尽早解除胆管梗阻,终止高压胆汁进入胰腺,常规引流是治疗的关键。然而既往的非手术治疗措施均难以迅速解除梗阻,只能采取在病情加重时开始手术干预,对ABP,尤其是老年患者,手术后由于疾病本身和手术的双重打击,易引发全身性炎症反应综合征和多器官功能不全综合征,且创伤大、恢复慢、死亡率高。因此,国外急性胰腺炎外科学组建议,在急性胰腺炎发病2周内应尽量避免外科手术,内镜治疗可作为胰腺炎外科手术的必要补充。ERCP作为一种诊断和治疗手段,能清楚地显示胆管、壶腹部病变的情况,尤其是对B超难以发现的胆总管下段小结石或微小结石;同时其对结石引起的胆源性胰腺炎则可以运用EST+网篮取石解除梗阻,对特发性胰腺炎也有很好的疗效。李兆申[5]报道,早在1989年已有作者经过大量的临床研究,确立了治疗性ERCP在胰腺疾病治疗中的地位。急诊内镜介入治疗ABP疗效明显,成功率可达90%以上[6]。急诊内镜治疗可明显缩短梗阻性ABP的腹痛等各项指标恢复正常的时间及住院时间,可显著降低并发症的发生率[7]。本组资料中,内镜治疗组尿淀粉酶恢复时间、腹痛缓解时间、血白细胞恢复时间、肝功能恢复时间及住院时间均明显短于保守治疗组,差异均有统计学意义;两组中血淀粉酶恢复时间无明显差异(P>0.05),可能与血淀粉酶活性在体内存留的时间有关。
综上所述,保守治疗ABP,病因并未解除,故难以取得迅速直接的效果;传统开腹手术虽可达到排除结石、胆胰管减压的目的,但对患者的创伤大,术后并发症多,恢复慢[8];早期ERCP、EST胆道取石、ENBD内镜介入治疗则针对其病因而采取措施,具有效果好、创伤小、恢复快等优点。但因ERCP、EST、ENBD需专业内镜操作医师,且存在出血、十二指肠穿孔、加重胰腺炎等并发症,故须在有条件的医院作为急性胆源性胰腺炎的首选治疗方法。
[1] 中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案)[J].中华内科杂志,2004,43(3):236-238.
[2] 中华医学会消化病学分会胰腺疾病学组.中国急性胰腺炎诊治指南(草案)[J].中华消化杂志,2004;24(3):190-192.
[3] 孙明.内科治疗学[M].12版.北京:人民卫生出版社,2006:352-354.
[4] 李学谦,江堤,顾红祥,等.ERCP相关技术治疗胰胆道疾病219例临床分析[J].赣南医学院学报,2008,28(4):520-521.
[5] 李兆申.胆胰疾病的内镜治疗[J].中国实用外科杂志,2005,25(6):326-328.
[6] 万伟,吴小鹏,唐艳.LC术联合EST术治疗胆囊及胆总管结石12例[J].中国现代普通外科进展,2005,8(3):156.
[7] 张奇,孙备.梗阻型胆源性胰腺炎内镜治疗时机的选择[J].中国普通外科杂志,2008,17(3):203-206.
[8] 林争,谭国钳,雷朝晖.早期内镜胆总管Oddi括约肌切开术治疗急性胆源性胰腺炎[J].中国内镜杂志,2003,9(8):35-37.
