分析子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势与可行性
2015-01-03张昱
张 昱
(河南省唐河县人民医院,河南 南阳 473400)
分析子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势与可行性
张 昱
(河南省唐河县人民医院,河南 南阳 473400)
目的结合临床诊治经验,对子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势与可行性进行分析与总结。方法将我院2013年3月~2014年3月收纳的58例宫颈癌患者作为研究对象,随机将患者分为对照组与观察组,各29例。对照组患者住院期间接受传统开腹子宫切除联合盆腔淋巴结清扫术治疗;观察组患者住院期间则接受腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗。结果相较于对照组,观察组患者术中出血量明显更少,下床活动时间以及引流管拔除时间明显更早,术后住院时间明显更短,术后3个月FACY-G评分明显更高,差异有统计学意义(P<0.05)。结论腹腔镜下行子宫切除联合盆腔淋巴结清扫术治疗宫颈癌疗效显著,相较于传统开腹手术更具优势,适合于临床推广应用。
子宫切除;盆腔淋巴结;宫颈癌
宫颈癌是妇科常见的恶性肿瘤,发病率仅次于乳腺癌。随着我国医疗水平的不断提升,近年来,宫颈癌的治疗取得极大进展。目前,临床治疗宫颈癌的主要方法包括化疗、放疗与手术。有研究人员证实,针对早期宫颈癌患者,手术治疗能够取得理想的疗效。本文将我院收纳的58例宫颈癌患者作为研究对象,对子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势与可行性进行分析与总结。
1 资料与方法
1.1 一般资料
将我院2013年3月~2014年3月收纳的58例宫颈癌患者作为研究对象,随机将患者分为对照组与观察组,各29例。全体患者入院后均已确诊为宫颈癌患者,按照FIGO分期标准进行划分。对照组29例,患者年龄35~63岁,平均年龄(49.0±5.2)岁;其中鳞癌17例,腺癌8例,腺鳞癌4例。观察组29例,患者年龄32~65岁,平均年龄(48.5±6.3)岁;其中鳞癌16例,腺癌10例,腺鳞癌3例。两组患者年龄、FIGO分期等一般资料比较差异无统计学意义(P>0.05)。
1.2 方法
全体患者均接受阴道冲洗、肠道准备、常规消毒等,并行全身麻醉后。对照组患者接受传统开腹式子宫切除联合盆腔淋巴结清扫术,腹膜外淋巴结清扫完毕后打开附腹膜,根据手术方式实施宫颈癌根治术。观察组患者则接受腹腔镜下子宫切除联合盆腔淋巴结清扫术治疗,即在腹腔镜下实施手术。手术结束后,两组患者均给予常规抗感染治疗,并结合患者个人病情安排放化疗。
1.3 观察指标
观察并记录患者术中出血量、术后下床活动时间、拔除引流管时间、并发症发生情况。术后3个月,使用癌症治疗功能总体评价量表(FACT-G)对患者生活质量进行评价,得分越高代表生活质量越佳。
1.4 统计学处理
使用SPSS 15.0软件对采集数据作统计学处理,计量资料以“”表示,组间对比采用t检验。以P<0.05为差异有统计学意义。
2 结 果
两组患者各观察指标对比,差异有统计学意义(P<0.05)。见表1。
表1 两组患者各观察指标对比(n=29,)
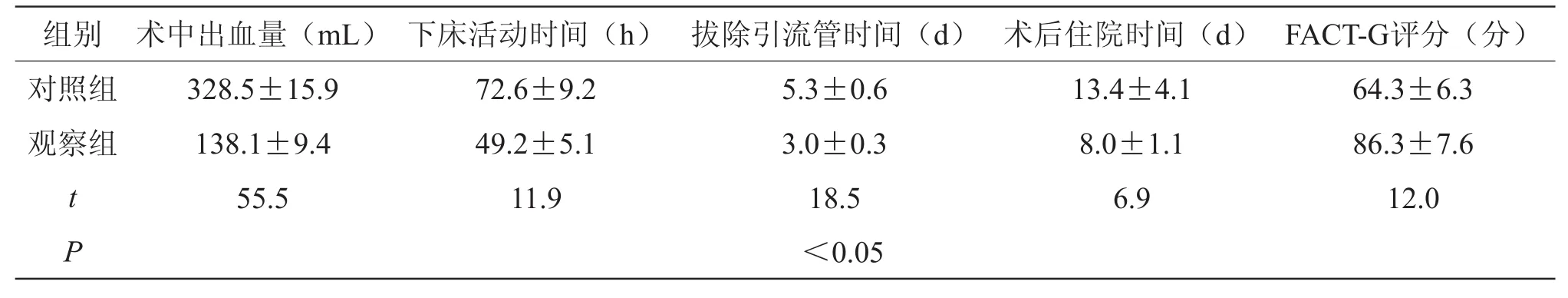
表1 两组患者各观察指标对比(n=29,)
组别术中出血量(mL)下床活动时间(h)拔除引流管时间(d)术后住院时间(d)FACT-G评分(分)对照组328.5±15.972.6±9.25.3±0.613.4±4.164.3±6.3观察组138.1±9.449.2±5.13.0±0.38.0±1.186.3±7.6 t 55.511.918.56.912.0P<0.05
3 讨 论
3.1 子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势
在腹腔镜的辅助下,子宫切除彻底,无需留下结扎组织。此外,在处理膀胱子宫颈韧带与阴道旁间隙与组织时,借助腹腔镜可以有效提升操作准确性,降低出血量,有利于促进患者术后尽早康复。淋巴清扫时间主要取决于施术者的熟练程度,通常单纯腹腔镜淋巴结清扫手术在45~135 min,本组研究未发现两组患者该观察指标有显著差异。不过,在本组研究中,相较于接受传统开腹手术治疗的对照组患者,接受腹腔镜下手术的观察组患者术中出血量明显更少,下床活动时间以及引流管拔除时间明显更早,术后住院时间明显更短,差异有统计学意义(P<0.05)。研究结果提示,腹腔镜辅助广泛性子宫切除治疗宫颈癌,手术损伤小,术中出血少,操作准确有利于保留内脏神经,优势明显[1]。
3.2 子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的可行性
腹腔镜技术光学视管具有可移动性,能够使施术者的视角更为灵活,很大程度上减少了隐蔽区域被忽视的可能,使手术视野得以充分暴露。宫颈癌淋巴结受累对宫颈癌的预后由着重要影响,现有CT、MRI等检测技术在宫颈癌淋巴结受累方面检测敏感度不高,相较之下,病理学检查各岗位可靠。利用腹腔镜,施术者往往能够充分观察患者上腹部横隔以及重要脏器,了解组织受累情况[2-3]。腹腔镜的使用,很大程度上改善了检查的准确性,降低了患者需要接受二次手术进行治疗的风险。在本组研究中,相较于接受传统开腹手术治疗的对照组患者,接受腹腔镜下手术的观察组患者术后3个月FACY-G评分明显更高,差异有统计学意义(P<0.05)。研究结果提示,该治疗方式治疗宫颈癌疗效理想。
综上所述,子宫切除联合盆腔淋巴结清扫术治疗宫颈癌的优势显著,可行性高,具备于临床推广应用的意义与价值。
[1] 朱芳芳,申 沛,林耀蕙,等.腹腔镜下广泛性子宫切除术联合盆腔淋巴结清扫术治疗宫颈癌学习曲线分析[J].中国实用医药,2014,16(08):6-8.
[2] 高 媛,陈 龙,张 萍,等.腹腔镜辅助阴式与开腹广泛子宫切除术治疗早期宫颈癌的比较[J].中国微创外科杂志,2013,26(08):697-700,712.
[3] 翟振波,张秀珍,宋 丽,等.腹腔镜广泛子宫切除及盆腔淋巴结清扫术治疗早期宫颈癌183例临床分析[J].现代肿瘤医学,2013,26(10):2319-2321.
Analysis of the superiority and the feasibility of the uterus resection combined with pelvic lymph node dissection in the treatment of cervical cancer
ZHANG Yu
(Tanghe County Henan province peoples Hospital, Henan Nanyang 473400,China)
ObjectiveCombined with the clinical experience of diagnosis and treatment, the advantages and feasibility of hysterectomy plus pelvic lymph node dissection in the treatment of cervical cancer were analyzed and summarized.Methods58 cases of cervical cancer patients in our hospital in 2013 March ~2014 year in Marchincorporated as the object of study, patients were randomly divided into controlgroup and observationgroup,each 29 cases. The control received traditional open hysterectomy combined with pelvic lymph node dissection for patients during hospitalizationgroup; patients in the observationgroup during hospitalization received laparoscopic uterineresection combined with pelvic lymphadenectomy for.ResultsCompared with the controlgroup, to observe thebleeding volumegroups were significantly less, time to ambulation and drainage tube removal time was earlier,postoperative hospitalization time was significantly shorter, 3 months after surgery, FACY-G score was significantlyhigher, the difference was statistically significant(P<0.05).ConclusionLaparoscopichysterectomy combined with pelvic lymph node dissection significantly sweep the effect of surgical treatment ofcervical cancer, compared to the traditional open operation has more advantages, suitable for clinical application.
Hysterectomy; Pelvic lymph node; Cervical cancer
R711.74
B
