腹腔镜胃癌根治术与开腹胃癌根治术的临床分析
2015-01-03贺赛奇谭曙光
贺赛奇,谭曙光
(衡阳市中心医院胃肠外科,湖南衡阳421001)
腹腔镜胃癌根治术与开腹胃癌根治术的临床分析
贺赛奇,谭曙光*
(衡阳市中心医院胃肠外科,湖南衡阳421001)
目的 通过比较腹腔镜下胃癌第二站淋巴结全部清除(D2根治术)与开腹胃癌D2根治手术的差异,探讨腹腔镜下胃癌D2根治术的可行性。 方法 分析本院202例胃癌D2根治手术患者的病例资料,其中腹腔镜下胃癌D2根治术(腹腔镜组)102例,开腹下胃癌D2根治术(开腹组)100例,比较两组患者的围术期的各项临床指标,进行统计学分析。 结果 腹腔镜下胃癌D2根治手术,无中转开腹病例,两组在年龄、性别、TNM分期、肿瘤直径、手术方式方面无统计差异。腹腔镜组手术切口长度,术中出血量,术后胃肠排气时间,术后开始进食时间,术后并发症发生率,术后住院时间较开腹组明显减少(P<0.05),两组手术时间,切口与肿瘤的距离,淋巴结清扫数目以及近期结果无明显差异(P>0.05)。 结论 腹腔镜胃癌D2根治术与开腹胃癌D2根治手术相比创伤小,术后恢复快,手术安全,手术疗效确切,近期结果相同,值得临床推广。
腹腔镜; 胃癌D2根治; 临床研究
胃癌是消化系统最常见的恶性肿瘤之一,尽管近年来世界范围内胃癌的发生率和死亡率在下降,但我国胃癌的发病率仍居于恶性肿瘤第2位,死亡率居第3位,手术切除是胃癌首选治疗方法[1]。随着内镜技术的发展,早期胃癌的诊断率明显升高。外科手术是胃癌最主要的治疗方法之一,传统的开腹手术创伤大,术后恢复时间长。自从1994年Kitano等[2]报道了第一例腹腔镜胃癌根治术以来,以及1997年,Goh等采取腹腔镜第二站淋巴结全部清除(胃癌D2根治术)治疗进展期胃癌,从而使腹腔镜胃癌根治术的手术指征从早期胃癌扩大到较早期的进展期胃癌。腹腔镜下胃癌根治术以其微创、并发症少、恢复快等优点,目前已被中华医学会外科学分会列为早期胃癌最主要的治疗方法之一。
1 资料与方法
1.1 一般资料
2010年1月~2013年12月分别由同一位医生主刀完成的开腹下胃癌D2根治术100例和腹腔镜下胃癌D2根治术102例。病例入选标准:术前由胃镜或术后病理活检确诊为胃癌,并行消化道螺旋CT、消化道造影、腹部B超及胸片等相关检查确定周围脏器无肿瘤侵犯同时排除远处转移。TNM分期标准参照2010年国际抗癌联盟/美国癌症联合委员会(UICC/AJCC)TNM分期标准[3]。两组病例手术均根据肿瘤根治原则进行,在进行胃癌D2根治术时淋巴结分组、分站及清扫范围按第14版日本《胃癌处理规约》规定进行区分[4]。
收集两组病例的临床资料包括年龄、性别、TNM分期、肿瘤的部位、肿瘤直径、消化道重建方式、手术方式、手术切口长度、手术时间、术中出血量、胃肠排气时间、开始进食时间、淋巴结清扫数目、并发症发生率、切口与肿瘤的距离、术后住院时间。术后3个月通知所有患者返院复查。用excel 2007将收集的临床资料录入电脑,建立数据库。将两组患者的一般资料进行比较,两组患者的年龄、性别、TNM分期、肿瘤的部位、肿瘤直径、消化道重建方式、手术方式间差异无显著性(P>0.05,表1)。具有可比性。
1.2 手术方法
1.2.1 麻醉、体位及建立气腹 腹腔镜组患者均在气管插管全身麻醉下手术,取平卧位,采用5孔法,脐下1 cm切口作为观察孔穿刺建CO2气腹,气腹压力13~15 mmHg,左侧肋缘下2 cm与腋前线交界处切口作为主操作孔,分别于左右锁骨中线脐上2 cm,右肋缘与腋前线交界处置入辅助操作孔。
1.2.2 确定术式 进腹后常规对腹腔和盆腔进行探查,确定病变部位和无远处转移后,确定手术方式(图1A)。
1.2.3 清扫第4、10组淋巴结 将大网膜上翻,切断胃结肠韧带,游离横结肠系膜前叶,根部裸化胃网膜左动脉及静脉并根部离断,清扫第4组淋巴结,脾门附近切断脾胃韧带,游离胃短动静脉后切断,清扫第10组淋巴结(图1B)。
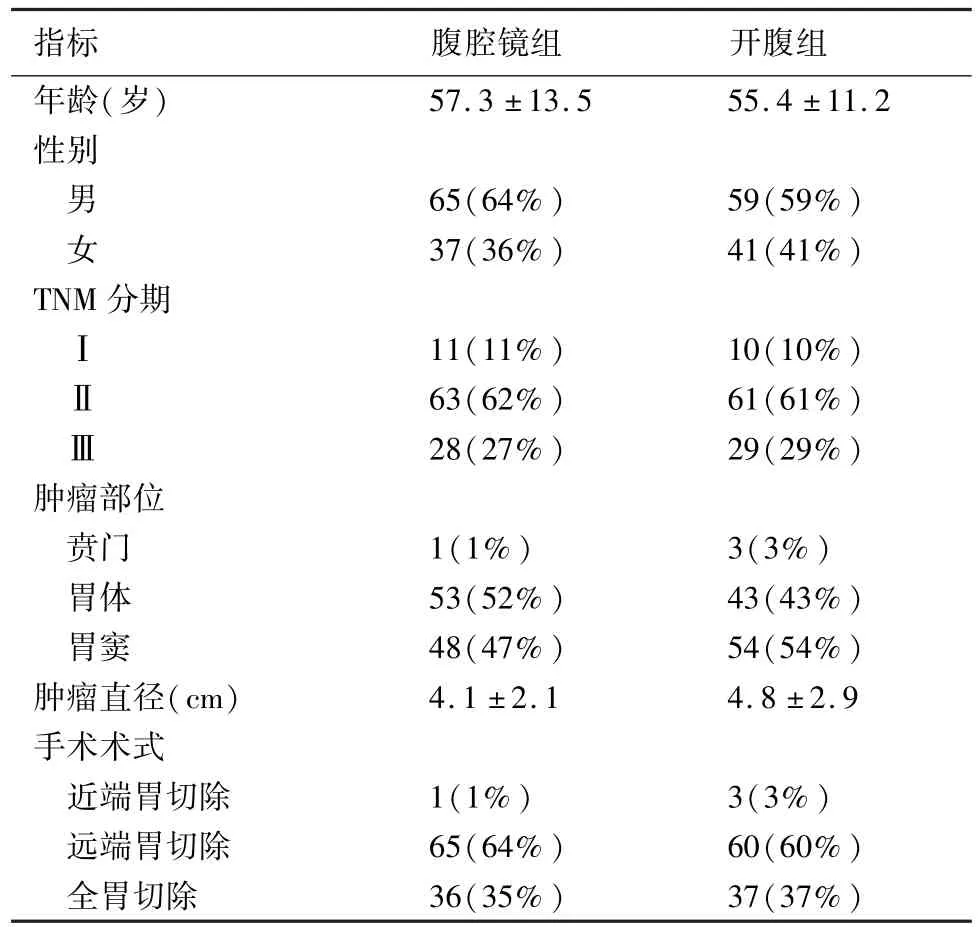
表1 一般资料比较
1.2.4 清扫第2、6组淋巴结 游离胃大弯部,将贲门左侧游离胃膈韧带并清扫第2组淋巴结(根治性全胃或近端胃),沿横结肠向右游离胃系膜和肠系膜,根部裸化胃网膜右动静并根部离断,清扫6组淋巴结(图1C)。
1.2.5 清扫第7、8、9、11组淋巴结 游离胰胃韧带,沿胰腺解剖腹腔干、肝总动脉、胃左动静脉及脾动脉,从根部离断胃左血管和胃后血管,清扫7、8、9、11 组淋巴结(图1D)。
1.2.6 清扫第12a组淋巴结 沿着肝总动脉分出胃十二指肠动脉,向右上游离胃右动脉和肝固有动脉,充分游离十二指肠,根部离断胃右动静脉,清扫12组、5组淋巴结,切断肝胃韧带向上游离到食管裂孔处清扫第1组和第3组淋巴结,游离至膈肌角并于食道后方切断迷走后干,游离食管前筋膜,切断迷走前干(图1E)。
1.2.7 关闭腹腔 最后取剑突下正中切口5~6 cm,保护套保护切口,取出切除标本后用吻合器行消化道重建,然后用蒸馏水清洗腹腔后放置引流管常规关闭腹腔。
1.2.8 开腹组 患者气管内插管全麻,平卧位,取上腹正中15~20 cm绕脐切口,按D2根治术要求,方法步骤与腹腔镜组相同。
1.3 统计方法
采用SPSS17.0软件进行统计学分析,计量资料组间比较采用t检验,计数资料组间比较采用卡方检验,P<0.05为差异具有显著性。
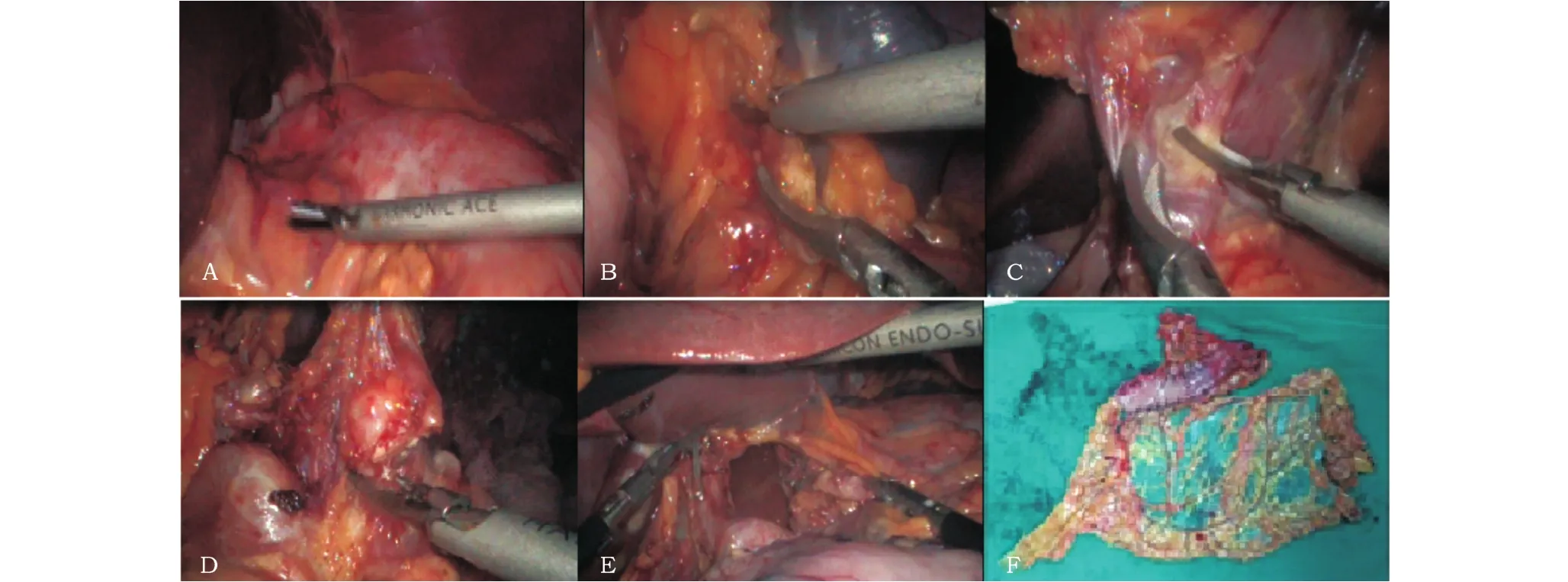
图1 (某一例患者)腹腔镜下探查肿瘤及清扫各组淋巴结过程
2 结 果
2.1 两组患者手术情况比较
所有患者术中无死亡,腹腔镜组无中转开腹。腹腔镜下胃癌D2根治手术较传统开腹胃癌D2根治手术的手术切口长度,术中出血量,术后胃肠排气时间,术后开始进食时间,术后并发症发生率以及术后住院时间明显降低(P<0.05)。手术时间、切口与肿瘤的距离以及淋巴结清扫数目无明显差异(P>0.05,表2)。

表2 两组患者手术情况比较
2.2 两组患者术后并发症的比较
腹腔镜组术后发生伤口感染1例,吻合口出血1例,吻合口漏1例,胃瘫2例,术后肠梗阻1例;开腹组发生伤口感染7例,吻合口出血1例,吻合口漏4例,胃瘫5例,术后肠梗阻4例,两组手术方式术后并发症的发生率进行比较(5.9%,21%,χ2=10.614,P<0.05),差异有显著性。并且发生并发症的所有患者通过积极的对症治疗后均治愈出院。
2.3 近期存活率的比较
术后3个月电话通知患者返院复查,腹腔镜组有9名患者失访,开腹组有8名患者失访,两组病人随访均无肿瘤复发情况(如图2B~D),无一例发生死亡,两组肿瘤复发率和死亡率比较,差异无显著性。
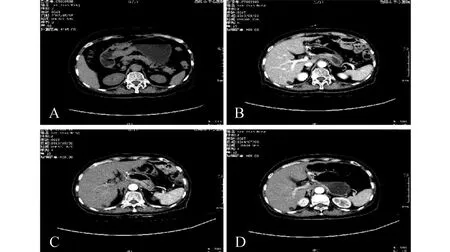
图2 某患者术前及术后CT影像图
3 讨 论
D2胃癌根治术是胃癌最有效的治疗方法之一,它是指切除肿瘤在内的近端、远端或全胃同时清扫第1、2站淋巴结[5]。腹腔镜胃癌根治术作为一种新型的治疗技术,是对医师医疗技术的一种深化与挑战,要求手术医师认清开腹与腔镜在暴露及步骤手法上的差异,在充分了解人体解剖结构,具备熟练的腔镜操作技术,同时还需要整个团队流畅的配合[6]。本科在熟练掌握传统开腹胃癌根治手术的基础上率先在本市开展腹腔镜下胃癌D2根治术,为广大患者减轻了手术的痛苦,取得了很好的社会效应。本文旨在对本科近年来腹腔镜下胃癌根治手术的近期结果和临床经验进行分析和总结,对该术式的安全性和疗效进行探讨。
两组病例比较发现:(1)腹腔镜组较开腹组手术时间要长,但是差异无统计学意义,手术时间越短的患者创伤相对较小,术后恢复更快,随着术者手术操作娴熟,手术时间基本接近开腹手术时间;(2)腹腔镜组病人术中出血量和术后并发症发生率明显低于开腹组,说明腹腔镜下行胃癌根治手术较开腹对组织创伤更小,术后并发症发生率更低;(3)腹腔镜组患者术后胃肠排气时间和术后开始进食时间较开腹组明显缩短,说明腹腔镜下胃癌根治手术对消化道的干扰更小,术后消化功能恢复更快;(4)腹腔镜组较开腹组术后住院时间和切口长度均明显下降,说明腹腔镜胃癌根治术较开腹手术对机体的创伤更小,切口更小、更加美观,愈合更快;(5)两种术式切口与肿瘤的距离及淋巴结清扫的数目均无明显差异,说明腹腔镜下胃癌根治术能达到与开腹同样的治疗效果,对肿瘤根治的彻底性和效果相同,符合肿瘤根治原则。此外,术后随访3个月,所有来院随访的病人无一例死亡,均无肿瘤复发,近期生存率、手术死亡率和肿瘤复发率无差异,说明近期疗效无明显差异。并且有临床研究表明[7],腹腔镜与传统开腹胃癌根治术在胃癌治疗中,术后血常规、肝功能变化及淋巴结清扫数目差异无显著性。
开腹胃癌根治术是在一个二维视野下由浅入深完成的手术,而腹腔镜下胃癌根治手术提供的是一个360度的三维视野,更好地清晰显示手术视野,但是对于手术的操作要求更高,不但要求术者熟练掌握解剖,而且要熟练的协调眼-脑-手之间的操作,且操作过程一定要精细以避免损失周围组织,特别对胃底、贲门区等区域,对血管以及淋巴管的游离一定要避免副损失,同时减少手术死角,避免出血,肿瘤的游离范围一定要足够,淋巴结的清扫范围也要足够,此外整个手术过程要注意无瘤原则,预防肿瘤细胞切口种植和局部复发。腹腔镜手术避免了术者对肿瘤的触碰、挤压,减少了癌细胞向腹腔内脱落、发生种植,并且腹腔镜手术操作轻柔、稳、准,能减少肿瘤通过血行、淋巴途径的转移及局部种植,术中避免了器械交叉使用,严格做到了术中“有瘤区”和“无瘤区”的肿瘤根治原则。从二维手术到三维手术是外科手术的里程碑式革命,三维手术视野更加清晰,按点、线、面的顺行逐层进行操作能更好地完成胃癌根治术。
综上所述,与传统开腹下胃癌根治手术相比较,腹腔镜下胃癌根治术更能明显地减轻病人痛苦,对人体结构、功能的破坏小,病人术后恢复快,术后并发症少,而且和开腹手术同样能够达到肿瘤根治效果,手术安全,在熟练开展传统胃癌根治术的前提下,实施规范的腹腔镜胃癌D2根治术是一种安全可行的术式,值得临床推广,但是远期疗效有待进一步观察。
[1]田磊,肖秀英,叶明.胃癌分子靶向药物治疗的研究进展[J].世界华人消化杂志,2014(6):773-781.
[2]Kitano S,Iso Y,Moriyama M,et al.Laparoscopy-assisted Billroth I gastrectomy[J].Surg Laparosc Endosc,1994,4(2):146-148.
[3]梁寒.第7版UICC-AJCC胃癌TNM分期及日本胃癌新分期胃癌治疗指南的临床应用前景[J].中国肿瘤临床,2012,39(20):1466-1471.
[4]陈凛,卢灿荣.新版日本胃癌“处理规约“和“治疗指南“之解读[J].临床外科杂志,2012,20(1):10-14.
[5]郑朝旭,袁兴华.标准胃癌根治术 (D2)及区域性淋巴结分组清扫临床价值[J].实用肿瘤杂志,2011,26(3):229-232.
[6]许威,刘宏斌.腹腔镜胃癌根治术与开腹胃癌根治术对比研究的现状[J].医学综述,2013,19(6):1 023-1025.
[7]陈建安,王晓华,张金成,等.腹腔镜与开腹胃癌根治术的临床对照研究[J].中国内镜杂志,2013,19(9):923-926.
Clinical Analysis of Laparoscopic Gastrectomy and Open Gastrectomy for Gastric Cancer
HE Saiqi,TAN Shuguang
(Gastrointestinal Surgery of Hengyang Central Hospital,Hengyang,Hunan 421001,China)
Objective The aim of the study was to compare the operative outcomes and adequacy between resection of laparoscopic D2 gastrectomy and open D2 gastrectomy for gastric. Methods 202 with cancer underwent D2 radical between January 2010 and December 2013 includes 102 patients underwent laparoscopic surgery(laparoscopy group)and 100 patients underwent traditional surgery(laparotomy group).The intraoperative and postoperative condition between the two groups were compared. Results Two groups in age,sex,TNM stage,tumor diameter,the operation way were not statistically different.Laparoscopy group compared with laparotomy group decreased significantly(P<0.05)in incision length,intraoperative blood loss,postoperative hospital stay,postoperative gastrointestinal exhaust time,postoperative start eating time,postoperative complications.Incision and distance of the tumor,the number of lymph node cleaning and recent results have no obvious statistical difference in two groups. Conclusion Laparoscopic D2 gastric cancer radical prostatectomy has small trauma compared with the traditional D2 gastric cancer radical surgery,and postoperative recovery is fast.The safety of surgery,surgical curative effect,the recent result is the same with the traditional D2 gastric cancer radical surgery,which can be clinically spread.
laparoscopic; D2 gastric cancer prostatectomy; clinical research
R735.2
A
10.15972/j.cnki.43-1509/r.2015.02.014
2014-07-20;
2015-02-03
*通讯作者,E-mail:308805086@qq.com.
(此文编辑:蒋湘莲)
