重症监护室老年呼吸衰竭患者血糖水平及其波动情况与预后的关系
2014-12-02马伟
马 伟
(重庆市长寿区第三人民医院,重庆401221)
重症监护室(ICU)患者发生继发性血糖升高十分多见,高血糖状态提示患者体内存在明显的代谢功能紊乱,不仅会增加治疗难度,还会导致死亡率升高[1]。以往关于重症患者平均血糖水平与预后关系的报道较多,但对于血糖波动与预后的研究较少[2]。研究表明,血糖水平剧烈波动的患者预后明显差于血糖水平稳定者。2010年1月~2013年3月,我们观察了ICU老年呼吸衰竭患者血糖水平及其波动情况与预后的关系。现报告如下。
1 资料与方法
1.1 临床资料 纳入标准:①年龄60~80岁;②符合呼吸衰竭相关诊断标准[3];③入科时急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)评分≥15分;④无糖尿病病史;⑤临床资料完整。选择重庆市长寿区第三人民医院就诊并符合上述标准的ICU老年呼吸衰竭患者80例,其中男48例、女32例,年龄60~79(69.9±7.5)岁;平均血糖水平处于高值(>11.1mmol/L)25例,中值(7.8~11.1 mmol/L)40例,低值(<7.8 mmol/L)15例。排除恶性肿瘤、严重肝肾功能不全、有胰岛素过敏史、急性炎症、治疗后24 h内死亡者。根据预后将患者分为死亡组20例和生存组60例。
1.2 方法
1.2.1 指标观察方法 记录患者的APACHEⅡ评分、平均血糖水平及波动情况及28 d内的生存状况。入院时采用ACCU CHEK Active血糖检测仪(Roche,德国)每2~4 h检测1次,共检测3次,取其平均值。血糖波动采用绝对血糖波动幅度(MAGE)、血糖不稳定指数(GLI)表示,MAGE、GLI的计算参照刘大为等[4]的方法。
1.2.2 统计学方法 采用SPSS17.0统计软件。计量资料以±s表示,组间比较采用方差分析;率的比较采用χ2检验;APACHEⅡ评分与血糖水平、血糖波动的关系采用Pearson相关分析。P≤0.05为差异有统计学意义。
2 结果
2.1 两组APACHEⅡ评分、血糖水平及波动情况比较 见表1。
表1 两组APACHEⅡ评分、血糖水平及波动情况比较(±s)
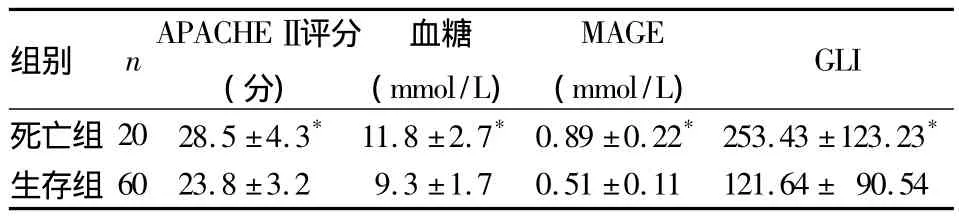
表1 两组APACHEⅡ评分、血糖水平及波动情况比较(±s)
注:与生存组比较,*P <0.05
组别 nAPACHEⅡ评分(分)GLI死亡组 20 28.5 ±4.3* 11.8 ±2.7*0.89 ±0.22*253.43 ±123.23血糖(mmol/L)MAGE(mmol/L)*生存组60 23.8 ±3.2 9.3 ±1.7 0.51 ±0.11 121.64 ± 90.54
2.2 不同血糖水平患者APACHEⅡ评分、血糖波动及死亡率比较 血糖高值患者28 d死亡率为48.0%(12/25),中值患者为17.5%(7/40),低值患者为6.7%(1/15);血糖高值患者28 d死亡率均高于中值、低值患者,P均<0.05。不同血糖水平患者APACHEⅡ评分、血糖波动比较,见表2。
表2 不同血糖水平患者APACHEⅡ评分、血糖波动情况比较(±s)
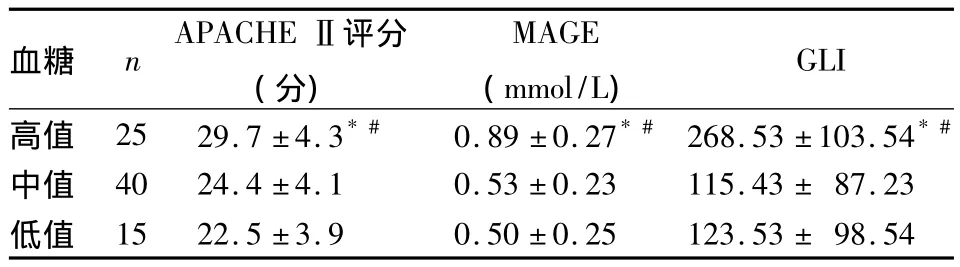
表2 不同血糖水平患者APACHEⅡ评分、血糖波动情况比较(±s)
注:与血糖低值比较,*P <0.05;与血糖中值比较,#P <0.05
血糖 nAPACHEⅡ评分(分)GLI高值 25 29.7 ±4.3*# 0.89 ±0.27*# 268.53 ±103.54*#MAGE(mmol/L)中值 40 24.4 ±4.1 0.53 ±0.23 115.43 ± 87.23低值15 22.5 ±3.9 0.50 ±0.25 123.53 ± 98.54
2.3 Pearson相关分析结果 平均血糖水平与APACHE Ⅱ评分无相关性,P >0.05。MAGE、GLI与APACHE Ⅱ评分均呈正相关(r分别为 4.32、5.65,P 均 <0.05)。
3 讨论
ICU老年呼吸衰竭患者处于高度的应激状态,会导致无糖尿病病史者发生应激性的血糖水平升高。其可能的机制包括胰高血糖素、糖皮质激素及儿茶酚胺水平应激性升高,而胰岛素分泌水平相对降低[5]。研究显示,多种细胞因子过量合成和释放、明显的胰岛素抵抗与应激性血糖升高相关[6]。血糖水平升高对机体存在损伤作用,不但会加重病情,还可能导致患者发生感染,使器官功能衰竭的发生率升高。
多项研究显示,血糖水平与重症患者预后存在密切关系;主张将血糖控制在正常范围以改善患者预后,降低死亡率。有研究显示,通过胰岛素强化治疗,将患者血糖控制在6.1 mmol/L以下,能够保护细胞功能,维持机体免疫功能稳定,降低器官功能衰竭及继发性感染的发生[7]。也有研究指出,在严重创伤患者的治疗中,胰岛素强化治疗控制血糖至正常水平,可以改善患者预后;原因是将血糖控制在正常水平可以降低机体炎性反应,保护重要器官功能[8,9]。本研究中,死亡组 APACHE Ⅱ评分、平均血糖水平、MAGE及GLI均显著高于生存组;且血糖高值患者APACHEⅡ评分、MAGE、GLI及28 d死亡率均显著高于中值和低值患者。说明随血糖水平及波动程度的增加,患者死亡率增高、预后越差。
Pearson相关分析表明,血糖水平与 APACHEⅡ评分无相关性,而MAGE、GLI与APACHEⅡ评分均呈显著正相关;说明患者血糖水平的波动与预后关系更密切,血糖波动越大,预后越差。原因可能是血糖水平的严重波动说明体内存在高水平的炎性反应,并可能存在更多的氧自由基等导致组织器官损伤有关[10]。本研究结果显示,血糖中值和低值患者的APACHEⅡ评分及MAGE、GLI、28 d死亡率比较均无统计学差异。以上均提示,血糖水平并非影响患者预后的最重要因素,血糖波动对患者预后的影响更为显著。
综上所述,ICU老年呼吸衰竭患者血糖水平越高、波动情况越严重,预后越差;其中,血糖波动情况对于评价预后具有更重要的意义。
[1]范学朋,柳梅,尚小珂,等.APACHEⅡ评分与危重患者血糖控制目标值的关系[J].中国急救医学,2013,33(10):921-924.
[2]张赤,张声,昌晓寒,等.每日唤醒对ICU慢性阻塞性肺疾病机械通气患者的影响[J].实用医学杂志,2013,29(16):2613-2615.
[3]傅小云,谌宏军,苏德,等.ICU重症患者严重低血糖临床分析及对预后的影响[J].中国急救医学,2012,32(8):689-691.
[4]刘大为,邱海波.重症医学—2011[M].北京:人民卫生出版社,2011:1240.
[5]戴喜明,潘速跃.早期改良强化胰岛素序贯治疗在ICU中的应用[J].中国老年学杂志,2011,31(16):3047-3049.
[6]张玉坤,彭科,王丽娜,等.ICU患者应激性血糖、血乳酸、APACHEⅡ评分与预后相关性研究[J].山东医药,2010,50(36):89-90.
[7]朱建民,贺春燕,胡云衢,等.胰岛素强化治疗对急诊重症监护病房危重病患者预后的影响[J].中国全科医学,2010,13(36):4061-4062.
[8]刘晓青,钟南山,陈思蓓,等.重症SARS患者的临床营养支持及血糖水平和胰岛素用量与结局的关系[J].中国医学科学院学报,2003,25(3):363-367.
[9]刘萍萍,胥志跃,卢秀兰,等.重症患儿血糖监测与危重度关系的研究[J].中华急诊医学杂志,2012,21(5):478-483.
[10]刘旭,王迪芬,熊杰,等.血糖水平及其变异性与重症患者预后关系的前瞻性观察研究[J].中国危重病急救医学,2012,24(9):538-540.
