无创正压通气治疗急性左心功能不全肺水肿病人疗效评价
2014-11-06庞怀刚高丽
庞怀刚高丽
(1.山东省泰山疗养院,271000;2.山东泰安市中心医院,271000)
无创正压通气治疗急性左心功能不全肺水肿病人疗效评价
庞怀刚1高丽2
(1.山东省泰山疗养院,271000;2.山东泰安市中心医院,271000)
目的探讨无创正压通气治疗急性左心功能不全肺水肿的临床疗效。方法选择116例急性左心功能不全肺水肿患者为研究对象,根据治疗方式的不同将患者分为常规治疗组及无创正压通气治疗组。两组患者均接受常规治疗,无创正压通气治疗组患者同时接受双水平气道正压通气(BiPAP)。比较两组临床疗效及治疗前后血气分析指标的差别。结果无创正压通气治疗组患者治疗有效率显著高于常规治疗组(78.3%vs 51.8%,P<0.05);无创正压通气治疗组住院期间病死率及气管插管率显著低于常规治疗组(P<0.05);治疗后2 h无创正压通气治疗组血气分析指标p(O2)、SpO2、p(CO2)均显著优于常规治疗组(P<0.05)。结论无创正压通气可显著改善急性左心功能不全肺水肿患者临床症状及血气分析指标,降低住院期间病死率。
急性左心功能不全;肺水肿;无创正压通气
急性左心功能不全肺水肿是内科的危重症,一般是在原有心脏疾病的基础上临床突然出现呼吸窘迫。患者心肌收缩及舒张功能受限、肺泡水肿,临床出现严重的低氧血症[1],如果未能及时采用有效治疗措施会引起多器官衰竭,危及生命。急性肺水肿的常规治疗措施包括氧疗、强心、利尿等措施,但对重症患者治疗效果往往不理想[2]。本组研究的目的是探讨无创正压通气治疗急性左心功能不全肺水肿的临床疗效,现报告如下。
1 资料与方法
1.1 临床资料选择2009-06—2013-06本院诊治的116例急性左心功能不全肺水肿患者为研究对象,其中男62例,女54例;年龄48~79岁,中位数年龄65.8岁。原发病为冠心病者72例,原发性高血压病史33例,心瓣膜病者8例,病毒性心肌炎者3例。根据美国纽约心脏病学会(NYHA)心功能分级,116例患者中心功能Ⅲ级者68例,心功能Ⅳ级者48例。根据患者治疗方式的不同将116例患者分入常规治疗组及无创正压通气治疗组,其中常规治疗组56例,无创正压通气治疗组60例,两组患者在年龄、性别及疾病构成等临床资料方面差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法常规治疗组患者接受常规吸氧、强心、利尿及扩血管等治疗,无创正压通气治疗组患者除接受常规抗心衰治疗措施外,同时给予双水平气道正压通气(BiPAP)治疗,吸气压力为8~20 cmH2O(1 cmH2O=0.098 kPa),呼气压力为4~12 cmH2O,氧浓度为35%~45%,并根据血气分析结果调整吸气及呼气压力。待患者临床症状改善后,调整参数直至撤离呼吸机。
1.3 评估指标比较两组临床疗效及治疗前后血气分析指标的差别。临床疗效评估,①显效:患者临床症状基本缓解,体征消失,血气分析指标恢复正常。②有效:患者临床症状、体征显著改善,血气分析指标接近正常。③无效:患者临床症状、体征及血气分析指标无显著改善,甚至加重。记录血气分析指标血氧分压p(O2)、血氧饱和度(SpO2)、二氧化碳分压p(CO2)。
1.4 统计学方法数据分析采用SPSS 13.0软件包,计数资料采用χ2检验,两组间符合正态分布的计量资料采用t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组临床疗效比较治疗后1周,无创正压通气治疗组患者治疗有效病例为47例(78.3%),常规治疗组为29例(51.8%),差异具有统计学意义(P<0.05,表1);无创正压通气治疗组住院期间病死率、气管插管率及主要症状、体征改善时间均显著少于常规治疗组(P<0.05,表2)。
2.2 两组治疗前后血气分析指标比较治疗前两组血气分析指标差异无统计学意义(P>0.05),治疗后2 h无创正压通气治疗组血气分析指标p(O2)、SpO2、p(CO2)均显著优于常规治疗组(P<0.05,表3)。

表1 两组治疗后1周治疗有效率比较[例(%)]

表2 两组治疗情况及症状体征改善时间比较
表3 两组治疗前后血气分析指标比较(mmHg,±s)
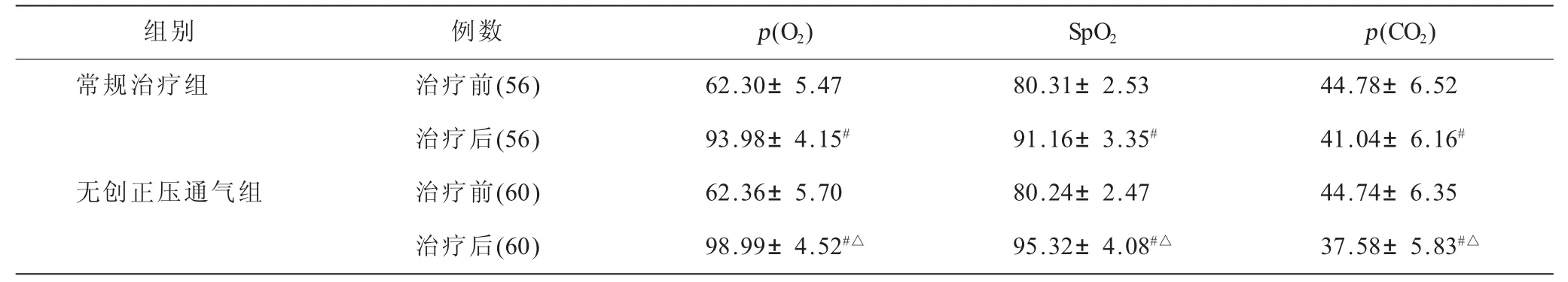
表3 两组治疗前后血气分析指标比较(mmHg,±s)
注:组内治疗前后比较,#P<0.05;无创正压通气组与常规治疗组比较,△P<0.05;1 mmHg=0.133 kPa
组别例数p(O2)SpO2p(CO2)常规治疗组治疗前(56)62.30±5.4780.31±2.5344.78±6.52治疗后(56)93.98±4.15#91.16±3.35#41.04±6.16#无创正压通气组治疗前(60)62.36±5.7080.24±2.4744.74±6.35治疗后(60)98.99±4.52#△95.32±4.08#△37.58±5.83#△
3 讨论
急性左心功能不全肺水肿的发病机制是由于突然发生的左心室射血不足或射血受阻,导致左心房压力及肺毛细血管静脉压异常升高,从肺毛细血管渗出的液体增多,引起肺水肿[3]。急性肺水肿患者肺表面活性物质减少,引起肺通气/血流比例失调,临床出现严重呼吸困难、喘憋,低氧血症较为严重。冠心病是急性左心功能不全肺水肿的最主要病因,由泵衰竭引起的呼吸窘迫由于心肌代偿能力差及收缩不协调等原因,常规治疗方法治疗效果往往不理想。
本组结果显示:无创正压通气治疗组患者治疗有效率显著高于常规治疗组(P<0.05);无创正压通气治疗组住院期间病死率及气管插管率显著低于常规治疗组(P<0.05);治疗后2 h无创正压通气治疗组血气分析指标p(O2)、SpO2、p(CO2)均显著优于常规治疗组(P<0.05)。结果表明:与常规治疗组相比,无创正压通气可显著缩短治疗时间、改善血气分析指标,患者气管插管率及病死率均显著降低。Winck等[4]在对无创正压通气治疗急性肺水肿进行Meta分析,结果表明与常规治疗相比,BiPAP可降低7%的病死率及18%的插管率,与本组结果类似。BiPAP治疗急性肺水肿的机制主要为[5-6]:①提高肺泡及间质压力,从而减少肺部毛细血管的液体渗出。②肺内压的升高可减少静脉回心血量,降低心脏前负荷,使肺淤血减轻。③部分取代患者的自主呼吸,减少呼吸肌做功。④促进气体交换,气道正压有利于促进塌陷的肺泡扩张及肺顺应性的改善,减轻肺水肿。⑤促进氧从肺泡进入到毛细血管,降低肺泡-动脉血氧分压,提高氧分压。
综上所述,无创正压通气可显著改善急性左心功能不全肺水肿患者临床症状及血气分析指标,降低住院期间病死率。
[1]Nouira S,Boukef R,Bouida W,et al.Non-invasive pressure support ventilation and CPAP in cardiogenic pulmonary edema:a multicenter randomized study in the emergency department[J].Intensive Care Med,2011,37(2):249-256.
[2]黄涛,关琦,余宵.无创正压通气治疗重症急性心源性肺水肿临床研究[J].临床荟萃,2010,25(5):429-431.
[3]方凯,王晓玲,柳月珍,等.无创正压机械通气辅助治疗急性心源性肺水肿的效果[J].岭南心血管病杂志,2012,18(3):271-273.
[4]Winck JC,Azevedo LF,Costa-Pereira A,et al.Efficacy and safety of non-invasive ventilationinthetreatmentof acute cardiogenicpulmonaryedemaasystematicreviewand meta-analysis[J].Crit Care,2006,10(2):69.
[5]李志家,梁克,杨涛,等.无创正压通气联合甲泼尼龙治疗急性肺水肿[J].实用药物与临床,2009,12(4):251-252.
[6]梁宏勇.无创正压通气在急性心源性肺水肿中的应用[J].海南医学,2012,23(11):21-23.
ObjectiveTo explore the curative effect of non-invasive positive pressure ventilation(NIPPV)in treatment of pulmonary edema with acute left heart insufficiency.Methods116 pulmonary edema sufferers with acute left heart insufficiency were selected as research subjects.They were divided into routine treatment group and NIPPV group according to the different treatment methods.Both groups received routine treatment,and the NIPPV group were treated with additional bi-level positive airway pressure(BiPAP).Clinical effect and blood gas analysis indexes before and after the treatment were compared between the two groups.ResultsThe effective rate of treatment in the NIPPV group was much higher than that in the routine treatment group(78.3%vs 51.8%,P<0.05).The mortality and tracheal cannula rate during hospitalization period in the NIPPV group greatly lowered than those in the routine treatment group(P<0.05);The indexes ofp(O2)、SpO2、andp(CO2)2 h after the treatment in the NIPPV group were superior to those in the routine treatment group(P<0.05).Conclusion NIPPV can obviously improve the clinical symptoms and blood gas analysis indexes of pulmonary edema sufferers with acute left heart insufficiency,and decrease the mortality during hospitalization period.
Acute left heart insufficiency;Pulmonary edema;Non-invasive positive pressure ventilation(NIPPV)
2013-11-21)
1005-619X(2014)05-0433-02
10.13517/j.cnki.ccm.2014.05.027
