宫腔镜与诊断性刮宫在围绝经期阴道出血诊断中的价值研究
2014-08-29田芬宋春丽
田芬 宋春丽
·论著·
宫腔镜与诊断性刮宫在围绝经期阴道出血诊断中的价值研究
田芬 宋春丽
目的 对比宫腔镜与诊断性刮宫对围绝经期阴道出血患者诊断价值,对两者诊断准确率及安全性进行对照分析。方法收集围绝经期阴道出血患者100例,将其分为宫腔镜组和传统诊断性刮宫组,每组50列。宫腔镜组采用宫腔镜进行检查,直视下对宫腔内并不进行活体钳取并做病理检查,传统诊断性刮宫组采用传统诊断性刮宫术并进行病理检查。对2组检查方法的检出率、并发症发生率进行对比分析。结果宫腔镜组检出阳性率明显高于传统诊断性刮宫组,2组检出阳性率分别为94%和78%,差异有统计学意义(P<0.05)。2组患者检出病理结果较为接近,但宫腔镜组子宫息肉的检出明显高于传统诊断性刮宫组,其检出比率为44.7%,2组比较差异有统计学意义(P<0.05)。宫腔组并发症发生率较传统诊断刮宫组更低,传统诊断性刮宫更容易引起出血增多、继发感染或肿瘤扩散等,2组差异有统计学意义(P<0.05)。结论宫腔镜组检出率明显高于传统诊断性刮宫,尤其是对息肉的发现能力,远高于诊断性刮宫,因此对于围绝经期阴道出血患者应该首选宫腔镜进行检查。
阴道出血;宫腔镜;诊断性刮宫;检出率
围绝经期是妇科疾病的高风险期,各种疾病均容易导致不明原因的阴道出血,其临床患病率较高,且原因复杂,包括子宫肌瘤、子宫息肉、肿瘤等常见因素[1]。由于子宫及附件结构复杂,常规的影像学检查难以检出细小的病灶,而息肉或小肌瘤恰恰是围绝经期阴道出血常见的致病原因之一,因此以往临床在影像检查无阳性结果的情况下多采用诊断性刮宫进行检查,但其有一定创伤,患者常难以接受,因此近年临床将宫腔镜作为诊断技术[2]。本研究对宫腔镜和诊断性刮宫检出率和并发症发生率进行对照研究,从而探索两者对围绝经期阴道出血患者的临床诊断价值。
1 资料与方法
1.1 一般资料 收集我院确诊为围绝经期阴道出血患者100例,将其随机分为宫腔镜组和传统诊断性刮宫组。宫腔镜组50例,年龄42~53岁,平均年龄(56±5)岁,病程2 d~3个月;传统诊断性刮宫组50例,年龄45~54岁,平均年龄(55±3)岁,病程1 d~4个月。2组患者均表现为不规则阴道出血,多为间断、少量出血,无1例阴道大出血患者,所有患者近期均无药物治疗病史,亦无明确妇科疾病病史。所有患者均行超声、CT或MRI等影像检查,且均为阴性结果。2组患者一般资料差异无统计学意义(P>0.05)。
1.2 方法 宫腔镜组:患者取膀胱截石位,常规对外阴、阴道及大腿内侧进行消毒,然后利用2%利多卡因进行局部宫颈管麻醉,麻醉过程注意患者生命体征并进行不良反应询问。然后采用5%葡萄糖溶液缓慢注入宫腔,以便将宫腔撑开,其注入压力约90~130 mm Hg,询问患者无特殊后缓慢置入宫腔镜,从宫底向宫颈逐一进行仔细观察,然后对两侧宫角和输卵管开口进行单独检查,如确认无病灶后可缓慢推出镜管,同时注意观察宫颈管;如有可疑病灶,应对可疑区域进行定位并钳取活体组织进行病理学检查。传统诊断性刮宫组:采用传统诊断性刮宫,刮取整个宫腔内膜进行病理学检查,所有患者均在术后使用2~3 d抗生素,以便预防感染。嘱咐患者术后1个月内不能性生活,注意个人卫生,避免继发感染发生。
1.3 统计学分析 应用SPSS 13.0统计软件,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
100例患者均能顺利完成相关检查和病理学检查,其中3例患者检查过程出现腹部不适等症状,经过针对性处理后能继续完成检查。
2.1 2组检查阳性率比较 宫腔镜组检出阳性率明显高于传统诊断性刮宫组(P<0.05)。见表1。
2.2 2组病理结果对比情况 2组患者检出病理结果较为接近,但宫腔镜组子宫息肉的检出明显高于传统诊断性刮宫组,其检出比率为44.7%,2组比较差异有统计学意义(P<0.05)。见表2。

表1 2组检查阳性率情况 n=50,例(%)
注:与宫腔镜组比较,*P<0.05

表2 2组病理结果对比情况 例(%)
注:与宫腔镜组比较,*P<0.05
2.3 2组检查并发症发生率对比情况 宫腔组并发症发生率较传统诊断刮宫组更低,传统诊断性刮宫更容易引起出血增多、继发感染或肿瘤扩散等,2组差异有统计学意义(P<0.05)。见表3。
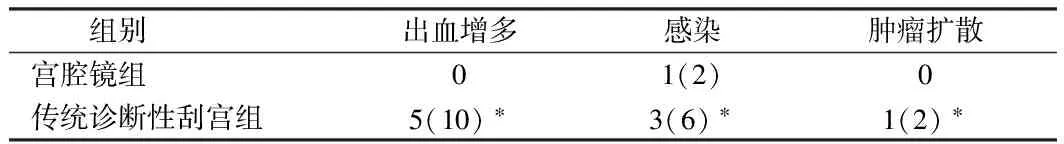
表3 2组患者检查并发症发生率对比情况 n=50,例(%)
注:与宫腔镜组比较,*P<0.05
3 讨论
围绝经期阴道出血原因复杂,常规的影像学检查难以明确诊断,且其检查检出率亦较低。随着宫腔镜技术的发展,其应用的范围越来越广泛,因此近年来越来越多的学者利用宫腔镜直视下对宫腔病变进行检查[3]。本研究对宫腔镜和诊断性刮宫的阳性率、并发症发生率进行比较,从而对两种检查方法的临床应用价值作出客观评价,为临床诊断方法的选取提供客观依据。
对于围绝经期阴道出血患者而言,必须找到明确的病因才能得到正确的治疗,临床首选超声、CT、MRI等常规检查,但影像检查手段均有不同程度的缺陷,往往能不明确诊断,因此以往诊断性刮宫对临床诊断显得尤为重要[4]。但诊断性刮宫有盲目性、创伤性等缺点,往往容易导致漏诊、并发症发生率较高,有研究报道认为诊断性刮宫内膜残留率高达25%[5],因此临床急需一种创伤小、效果好、阳性率高的检查方法。而宫腔镜能在直视下对宫腔进行全面检查,同时能有针对性的对可疑病灶获取活体组织进行病理学检查,同时还能观察宫颈管病变,对病变的定位、定性能力均有较大提高。且宫腔镜具有创伤小、并发症低、检出率高等特点,极大的满足了临床诊断的需要[6]。本研究结果表明,宫腔镜组检出阳性率明显高于传统诊断性刮宫组,2组检出阳性率分布为94%和78%,2组比较差异有统计学意义(P<0.05)。2组患者检出病理结果较为接近,但宫腔镜组子宫息肉的检出明显高于传统诊断性刮宫组,2组比较差异有统计学意义(P<0.05)。宫腔组并发症发生率较传统诊断刮宫组更低,传统诊断性刮宫更容易引起出血增多、继发感染或肿瘤扩散等,差异有统计学意义(P<0.05)。本研究结果证明宫腔镜相对于传统诊断性刮宫而言,具有更高的检出率和更低的并发症发生率,尤其是对于较小的病灶,宫腔镜检出的能力更为显著,因此本研究中宫腔组对子宫息肉等较小的病灶检出率明显高于传统刮宫组。
综上所述,宫腔镜能提高围绝经期阴道流血病因的检出率,尤其是对子宫息肉等较小的病灶,其优势更为明显。因此在影像检查无阳性结果的情况下,宫腔镜应该作为阴道流血患者首选的检查手段。
1 陈红.宫腔镜与诊断性刮宫对子宫异常出血诊断的比较.山东医药,2011,49:109-110.
2 彭雪冰,夏恩兰,成九梅.宫腔镜和B超对子宫内膜息肉的诊断价值分析.中国实用妇科与产科杂志,2004,20:305-306.
3 雷萍.宫腔镜、B超检查诊断异常子宫出血的临床探讨.中国妇幼保健,2012,21:3467-3468.
4 刘敏.宫腔镜诊断异常子宫出血105例临床分析.中国妇幼保健,2010,25:558-559.
5 关铮,尚存莲,赵春艳.宫腔镜检查对子宫内膜增殖症及内膜癌诊断的探讨.军医进修学院学报,2000,21:164.
6 段华.官腔镜应用范围、变化及发展趋势.中国实用妇科与产科杂志,2003,19:650-651.
10.3969/j.issn.1002-7386.2014.03.028
056001 河北省邯郸市中心医院
R 713.41
A
1002-7386(2014)03-0387-03
2013-07-22)
