麻醉恢复室延迟出科966例患者的影响因素调查与分析
2014-07-23祁海鸥黄晓玲
蔡 静,祁海鸥,黄晓玲
(浙江大学医学院附属邵逸夫医院,浙江杭州 310016)
医院麻醉恢复室(post anesthesia care unit,PACU)是对麻醉后患者进行严密观察和监测,继续治疗至患者生命体征恢复稳定的科室。由于受麻醉、手术及原有基础疾病等多种因素的影响,部分麻醉术后患者可能较长时间停留在PACU。患者在PACU 停留时间超过2h 称为延迟出科[1],延迟出科会降低PACU 的使用效率,延长其他患者在手术室的逗留时间,可能导致择期手术临时取消,引起PACU 人员安排发生变化,并且增加患者的住院费用和安全隐患[2],降低了医生、护士、患者及其家属的满意度[1]。笔者对2010年1月至2012年12月本院PACU 延迟出科情况进行回顾性分析,旨在探讨患者延迟出科的影响因素,为有针对性的采取改进措施提供依据,现将结果报告如下。
1 对象与方法
1.1 对象 纳入标准:术后进入PACU 的患者,包括全麻术后患者、区域麻醉后患者、局麻手术后病情不稳定患者、放射和心导管检查介入全麻术后患者;排除局麻术后病情稳定患者、门诊手术患者、自然分娩的产妇和术后直接入ICU 的患者。符合纳入标准患者72 691例,延迟出科966例,
1.2 方法 参考相关文献,自行设制延迟出科病情调查表,调查表包括延迟出科患者的住院号、性别、年龄、手术方式、麻醉医生、麻醉类型、美国麻醉医师协会(American society of anesthesiology,ASA)分级[3]、入室时间、出室时间和患者术中意外情况、PACU 期间用药及生命体征变化情况等及延迟出科的相关因素。表格由护士在患者出PACU 时填写。
1.3 统计学方法 应用SPSS19.0统计软件进行统计学分析,不同年份的相应影响因素导致延迟出科发生率比较、3年PACU 延迟出科发生率比较采用x2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 延迟出科患者一般资料 2010~2012年PACU 延迟出科966例,其中男488例、女478例;年龄16~92岁,平均年龄(59.8±15.3)岁;全身麻醉915例,区域麻醉51例;ASA 分级Ⅰ级87例、Ⅱ级386例、Ⅲ级357例、Ⅳ级126例、Ⅴ级10例;总滞留时间3 484.58h,平均滞留时间(5.06±2.63)h。
2.2 966 例PACU 延迟出科患者手术科室分布 见图1。
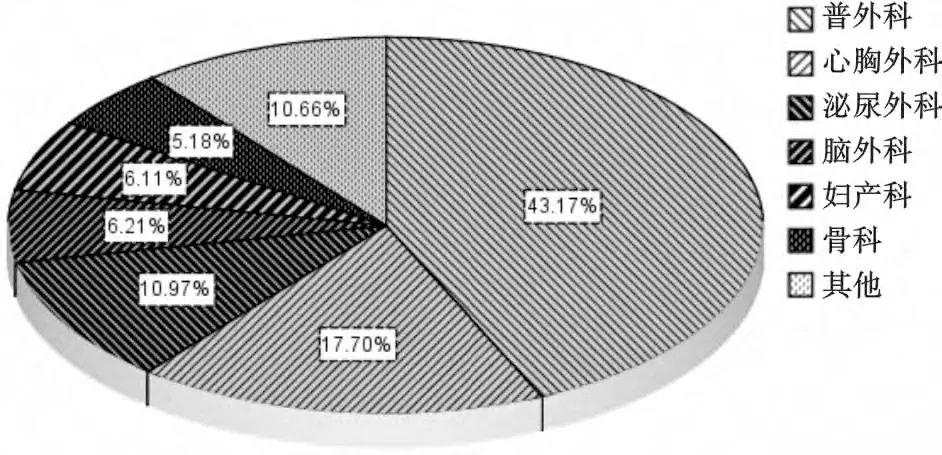
图1 患者PACU 延迟出科科室频数分布
2.3 PACU 延迟出科的影响因素 见表1。
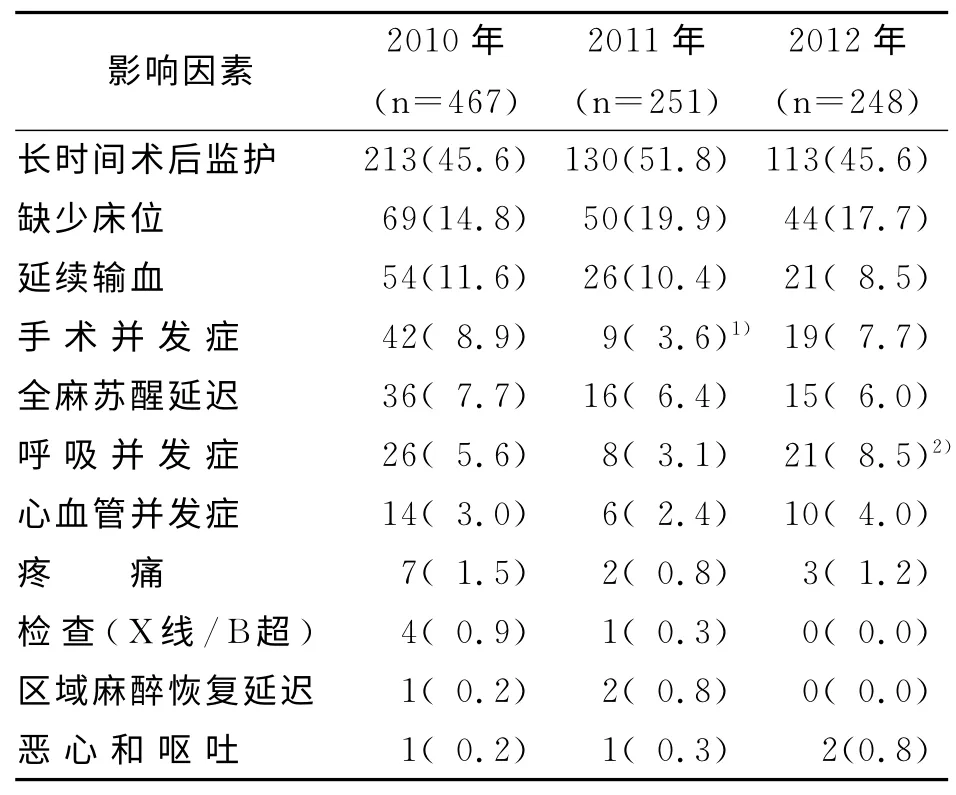
表1 PACU 延迟出科的影响因素 例(%)
2.4 2010~2012年PACU 延迟出科的发生率比较 见表2。

表2 2010~2012年PACU 延迟出科发生率比较
3 讨 论
3.1 影响PACU 患者延迟出科因素分析 调查结果显示PACU 延迟出科的影响因素是多方面的,主要影响因素是长时间术后监护、缺少床位、延续输血、手术并发症等。
3.1.1 患者长时间的术后监护 长时间的术后监护是首要影响因素,占47.2%。此类患者主要来源于普外科和心胸外科,多为恶性肿瘤(胃癌、肝癌、胰腺癌和食管癌等)根治性切除术后,因为患者一般情况差、手术时间长、创伤大、术中并发症多,所以患者在PACU 需加强监护,包括监测肌肉松弛程度、潮气量、呼吸末CO2分压、血气分析、中心静脉压、体温、尿量等,严密的术后监护保证了患者的复苏质量,一定程度上也延长了术后监护时间,造成延迟出科。
3.1.2 缺少床位 国外已有报道由于缺少床位致使PACU 患者 延迟出 科,Mather等[4]、Samad等[5]、Cowie等[6]报道缺少床位在延迟出科中的发生率分别为2.6%、23.7%、52%。本调查结果显示,163例(16.9%)患者是由于术后缺少床位而滞留PACU,其中缺少普通病房床位的患者29 例,缺少ICU 床位的患者134例。
3.1.3 延续输血 主要是术中未输完的血液带入PACU 继续输注。影响术中输血的因素有医院血库的管理模式、手术患者的术中医疗安全等[7]。医院血库库存血有限,术中遇到意外大出血或因术前对患者情况预估不充分等需临时用血,血库调配时间长,推迟了术中输血,使得未输完的血液带入PACU 继续输注,导致延迟出科。本次调查因输血导致延迟出科发生率10.5%。
3.1.4 并发症 本次调查2011年由于手术并发症引起延迟出科的发生率与2010年相比较低,差异有统计学意义,原因可能是微创外科技术的不断提高和3D 高清腹腔镜的引进,最大限度地减少了血管和神经损伤,从而减少出血等手术并发症的发生。同时结果也显示呼吸系统并发症引起延迟出科的发生率2012年明显高于2011年,原因可能是腹腔镜手术量及手术的复杂程度不断增加、机械通气时间长、CO2气腹压高,使得低氧血症、高碳酸血症的发生率升高,造成了延迟出科。
3.2 对策 采用多种措施来减少PACU 延迟出科的发生,提高PACU 的使用率。充分完善术前准备,加强心理护理,术后早期识别和干预,确保患者早期安全复苏。有研究报道[8],PACU 播放音乐和语言唤醒可以提高全麻患者的复苏质量,可以将其引入到日后的PACU 护理中,在提高复苏质量的同时,也可以缩短术后监护时间,减少延迟出科的发生。2010年底本院ICU 增设了10张床位,PACU 采用持续质量改进的方法对非计划性收治ICU 患者流程进行梳理及改进,明确医生资质与责任,增加重症监护设备与备用药物,分批派遣PACU 护士至ICU 进行短期轮训,通过综合措施的应用,既保证了危重患者在PACU 的安全,又使得由于缺少ICU 床位滞留在PACU 的患者数量不断减少。针对输血导致延迟出科的因素采取相应的改进措施,如医生尽量减少患者术中失血、严格掌握输血适应证、提倡成分输血或替代输血,使得因输血而滞留PACU 的发生率逐年降低。不断提高腹腔镜手术技术、缩短手术时间、降低气腹压,减少呼吸并发症引起的延迟出科。对全麻苏醒延迟、X线透视或B超检查、椎管内麻醉恢复延迟、疼痛、恶心和呕吐等因素,采用持续质量改进的方法对麻醉深度加强监测,通过加强多模式镇痛,如硬膜外镇痛、椎旁阻滞等,多种类型药物联合应用,减少了阿片类药物的使用。尤其对危重患者的精确管理,精准用药,减少麻醉过深导致的苏醒延迟。
[1]Lalani SB,Ali F,Kanji Z.Prolonged-stay patients in the PACU:a review of the literature[J].J perianesth nurs,2013,28(3):151-155.
[2]Dexter F,Epstein RH,Marcon E,et al.Strategies to reduce delays in admission into a postanesthesia care unit from operating rooms[J].J Perianesth Nurs,2005,20(2):92-102.
[3]Fitz-Henry J.The ASA classification and peri-operative risk[J].Ann R Coll Surg Engl,2011,93(3):185-187.
[4]Mather J,Tortora J,Fortunat G,et al.Postanesthesia care unit(PACU)delays[EB/OL].[2009-05-20].http://www.harthosp.org.
[5]Samad K,Khan M,Hameedullah,et al.Unplanned prolonged postanesthesia care unit length of stay and factors affecting it[J].J Pak Med Assoc,2006,56(3):108-112.
[6]Cowie B,Corcoran P.Postanesthesia care unit discharge delay for nonclinical reasons[J].J Perianesth Nurs,2012,27(6):393-398.
[7]张爱民,陈杰,史计月,等.手术大出血患者术中输血影响因素分析[J].中国全科医学,2006,9(18):1550-1551.
[8]李勤,戴琳峰,薛滢,等.语言唤醒对全身麻醉患者苏醒质量的影响[J].中华护理杂志,2010,45(10):889-891.
