完整结肠系膜切除在结肠癌手术中的应用效果探讨
2014-05-31曹建国周亮季良方健徐虎斌曹俊杰
曹建国 周亮 季良 方健 徐虎斌 曹俊杰
结肠癌是胃肠道肿瘤中最为常见的恶性肿瘤之一,大多数发生于40~50 岁的人群。据世界卫生组织(WHO)资料显示,我国结直肠癌病死率2005年比1991年增加70.7%,年均增加4.71%,且结肠癌患病率和病死率的不断上升[1]。目前对于结肠癌的主要为手术,配合一定的放疗或化疗治疗[1-2],但患者术后并发症较多,局部复发率较高,且远期生存率较低。随着医疗技术的进步,目前完整结肠系膜切除已逐渐应用于临床,推动了结肠癌患者根治术的发展。本组研究就本院结肠癌患者实施完整结肠系膜切除,并与结肠癌根治术进行对比,取得了较好效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2011年2月~2013年2月张家港市第一人民医院收治的结肠癌患者132 例,按手术方式分为观察组(n=69)和对照组(n=63)。观察组男39 例,女30 例;年龄52~76 岁,平均(64.4±4.6)岁;病程1 个月~4年,平均病程(2.2±0.9)年;采用完整结肠肠系膜切除术。对照组男29 例,女34 例;年龄51~77 岁,平均(63.7±4.3)岁;病程1 个月~4年,平均病程(2.2±0.8)年;采用常规的手术切除治疗。2 组患者性别构成比、年龄、平均病程等一般资料比较,差异无统计学意义,具有可比性。
1.2 方法
1.2.1 结肠癌根治术 患者术前做好相关准备,麻醉满意后,患者取平卧位,消毒铺巾。逐层切开皮肤及皮下组织,距结肠切缘距离肿瘤至少10 cm,距结肠远切端2 cm,连同原发灶、肠系膜及区域淋巴结一并切除。在保护好大网膜的基础上,沿十二指肠悬韧带后切开后腹膜,分离相关动脉和静脉,做好结扎。分离结肠,并切除,清洗腹腔,逐层关腹[3]。以同样的方法切除右半结肠。
1.2.2 完整结肠系膜切除的手术方法 术前准备与麻醉与常规的结肠根治术相同两侧结肠系膜分离,同时分离位于肠系膜下的血管,彻底清除血管根部的淋巴结及血管周围的脂肪组织,夹闭肠系膜下血管并切断,清除干净邻近血管的脂肪组织以及位于血管根部的淋巴结,然后根据患者的病情行结肠切除及断端吻合术[4]。
1.3 疗效评价标准 (1)显效:患者疼痛消失,胃肠道功能恢复正常,大便通畅,其他相关指标较术前显著好转;(2)有效:患者疼痛减轻,胃肠功能恢复一般,大便难解,但无需用药,相关指标好转;(3)无效:上述症状、体征及实验室检查无变化,甚至恶化。且根据患者术后出现淋巴结转移,或其他器官的转移等判断患者复发情况[5]。
1.4 统计学方法 所有数据采用SPSS 17.0 统计学软件进行处理。正态计量资料采用“±s”表示;2 组正态计量数据的组间比较采用t 检验。计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验;以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者术后总有效率比较 观察组患者显效27 例,有效29 例,无效13 例,总有效率为81.16%,而对照组患者治疗后显效16 例、有效19 例、无效28 例,总有效率为55.56%,2组患者治疗后总有效率相比,差异有统计学意义(P<0.05)。见表1。

表1 2 组患者术治疗效果比较[n(%)]
2.2 2 组患者术后出血及术中清除淋巴结数比较 观察组术后出血167 mL、术后清点淋巴结数目有34 枚,而对照组术后出血461 mL,清除淋巴数目为13 枚,差异有统计学意义(P<0.05)。见表2。
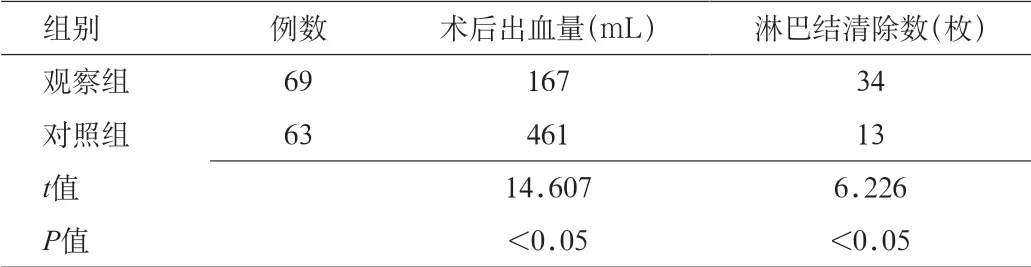
表2 2 组患者术后出血及术中清除淋巴结数比较
2.3 2 组患者术后并发症比较 观察组患者术后感染2例(2.90%)、残端肿瘤残余2 例(2.90%),而对照组患者术后感染4 例(6.35%)、吻合口瘘4 例(6.35%)、残端肿瘤残余9 例(14.29%),差异均有统计学意义(P<0.05)。见表3。
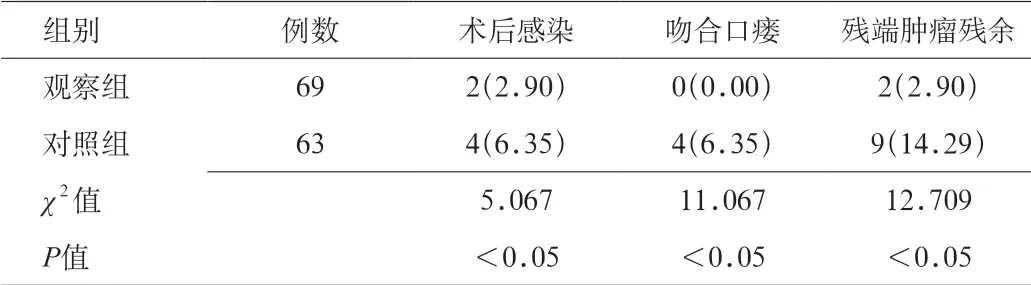
表3 2 组患者术后并发症发生情况比较[n(%)]
2.4 2 组患者3年生存率及局部复发率比较 观察组患者3年后生存率73.91%,局部复发率为4.35%,显著优于对照组的65.08%和28.57%,差异有统计学意义(P<0.05)。见表4。
3 讨论
随着全球环境及人们饮食结构的改变,近年来结肠癌的发病率不断升高,严重威胁着人们的健康及降低了患者的生活质量,给患者家庭和社会带来沉重的经济负担。对于结肠癌患者目前治疗的方式主要以手术为主,其目标在于提高患者术后的生活质量和远期生存率。
完整结肠系膜切除术是有德国Hohenberger 2009年提出的一种结肠癌治疗的方法,已逐渐应用于临床,最大程度上保证了结肠系膜的完整性,也尽可能多的切除了淋巴结的数量,减少了术后局部复发率,从而提高了患者的生存率[6-7]。完整结肠系膜切除术,采用血管高位结扎,不仅较大面积的清扫了淋巴结的数量,而且减少了术后的出血、感染、吻合口瘘,减少了残余的残端肿瘤的发生。本组研究结果与目前文献报道的研究结果一致[8]。
手术视野的清晰暴露是腹腔镜结肠切除术操作的关键因素。在过去的手术中无论是常规的手术还是腹腔镜手术,其手术视野是有限的,清除淋巴结数目较少,故其复发率及并发症的发生率均较高。而完整的肠系膜切除术,避免了手术视野的问题,从根本上切除了相关癌症细胞扩散的途径,较为彻底的清除了淋巴结[9]。故其有效率、术后出血、并发症发生率均得到显著的改善,与常规的结肠癌根治术相比,差异有统计学意义。
完整结肠系膜切除术实施的解剖基础为人类胚胎发育过程,手术沿着先天的胚胎发育层面进行锐性分离,保持结肠系膜的完整性,防止由于结肠系膜在手术中破裂而出现癌细胞播散的情况,大大降低了患者术后复发的情况。
综上所述,采用完整结肠系膜切除的手术方法可最大化的切除病灶、清扫淋巴结,在提高患者存活率、降低术后并发症发生率和复发率上显著优于常规的结肠根治术。
[1]刘奕武,沈雄飞,程勇.结肠癌完整肠系膜切除研究进展[J].中国全科医学,2012,15(4):345-346.
[2]杨猛,刘质泽,黄林平,等.直肠系膜切除在直肠癌前切除术中的应用[J].中日友好医院学报,2009,23(2):76-78.
[3]单龙成,杨煜.结肠癌手术治疗中应用完整结肠系膜切除的临床疗效分析[J].吉林医学,2013,34(31):6520.
[4]Bernardshaw SV,Ovrebo K,Eide GE,et al.Treatment of rectal cancer:reduction of local recurrence after the introduction of TME - experience from one University Hospital[J].Dig Surg,2006,23(12):51-59.
[5]张兴茂,周志祥,梁建伟,等.Ⅱ期结直肠癌根治术淋巴结检出数目与患者预后的关系[J].中华胃肠外科杂志,2010,13(4):260-262.
[6]叶颖江,申占龙,王杉.结肠癌完整结肠系膜切除术的实践与技术[J].中华普外科手术学杂志(电子版),2012,6(2):4-7.
[7]陈世满,涂小煌.结肠癌手术切除的完整结肠系膜切除术研究进展[J].中华临床医师杂志(电子版),2012,6(13):243-245.
[8]黄涛.完整结肠系膜切除在结肠癌手术治疗中的应用[J].中国实用医药,2013,8(32):55-56.
[9]Moore J,Hyman N,Callas P,et al.Staging error does not explain the relationship between the number of lymph nodes in a colon cancer specimen and survival[J].Surgery,2010,147(3):358-365.
