2008-2012年福建省5 907株鲍曼不动杆菌临床分布及耐药性分析
2014-04-09林宇岚陈守涛高丽钦甘龙杰欧启水
林宇岚,杨 滨,陈守涛,高丽钦,陈 曦,甘龙杰,欧启水
鲍曼不动杆菌(Acinetobacterbaumannii,Ab)是院内感染常见的条件致病菌,常引起重症病房(Intensive Care Unit,ICU)患者的严重感染[1]。近年来其感染率逐渐上升,并呈现多重耐药甚至泛耐药趋势,为了解我院Ab的临床分布与耐药性变迁,指导临床合理用药,对2008-2012年我院Ab临床分离菌株进行了分析,现报道如下。
1 材料与方法
1.1菌株来源 收集2008年1月1日至2012年12月31日本院住院患者各种标本Ab临床分离株,剔除同一患者相同部位的重复菌株。标本按《全国临床检验操作规程》第3版进行接种和分离培养。
1.2菌种鉴定 采用法国梅里埃VITEK II全自动微生物分析仪及配套的鉴定试剂。
1.3药敏试验 仪器法采用VITEK II全自动微生物分析仪及配套的药敏试剂;K-B纸片法采用英国OXOID公司的药敏纸片和郑州贝瑞特提供的MH琼脂平皿。依据2012年美国CLSI《抗菌药物敏感性试验指南》进行折点判断。以大肠埃希菌ATCC25922和铜绿假单胞菌ATCC27853为质控菌株。
1.4数据分析 以WHONET 5.4进行耐药统计。以SPSS16.0进行数据处理, 用χ2检验进行耐药率的显著性比较,P<0.05有统计学意义。
2 结 果
2.1分布构成 2008-2012年我院共分离Ab5 907株(649,1 223,1 119,1 398, 1 518株),除2010年略有下降外基本保持逐年递增趋势,检出株分别占当年细菌总分离株数的17.0%,20.6%,16.8%,19.2%和13.8%。分离率最高的5个病区是ICU 34.5%(2 038/5 907)、神经外科15.7%(927/5 907)、呼吸科12.7%(750/5 907)、骨科8.3% (490/5 907)和神经内科6.4%(378/5 907),占Ab分离株的77.6%,ICU的分离率一直高居榜首(33%~37%)。
2.2标本来源 呼吸道标本来源的Ab占81%(4 786/5 907),清洁中段尿7.0%(412/5 907),伤口、组织、脓液7.4%(436/5 907),血液2.6% (153/5 907),脑脊液胸腹水等无菌体液1%(61/5 907),其他1%(59/5 907)。
2.3耐药性分析 全院5 907株Ab对18种抗菌药物总体敏感率和耐药率结果显示:Ab对米诺环素耐药率最低(1.9 %~7.5%);其次是阿米卡星(15.0%~38.0%);2012年头孢哌酮/舒巴坦、美罗培南和亚胺培南的耐药率分别升至52.2%、72.7%和63.4%,均比2008年显著增高(P<0.01);2012年替加环素耐药率(9.5%)与米诺环素(7.0%)有显著差异(P<0.05);2009-2012年妥布霉素、复方新诺明、哌拉西林/他唑巴坦、氨苄西林/舒巴坦、头孢吡肟耐药率>50%,均比2008年显著升高 (P<0.01);对庆大霉素、哌拉西林、头孢他啶、环丙沙星、氨曲南耐药率均高于59.1%;MDRAB(多重耐药Ab)的检出率逐年增加(14.2%、21.3%、27.1%、36.2%及46.5%)。具体数据见表1。
3 讨 论
Ab是医院感染的重要病原菌,MDRAB(多重耐药Ab)、PDRAB(泛耐药Ab)、CRAB(耐碳青霉烯类Ab)等的广泛传播给临床感染的治疗带来极大困难。根据2011年全国耐药监测数据Mohnarin报告,Ab在医院感染病原菌中位居第四[3];2011年CHINET报告非发酵菌感染有增多趋势,尤其是不动杆菌属细菌[4]。但各个地区的耐药性存在差别,加强本地区Ab耐药率的监测,对指导临床针对性用药和医院感染控制具有重要意义。
2008-2012年我院住院患者Ab临床分离趋势呈逐年递增,MDRAB的检出率也是逐年增加,与文献报道一致[3-4],提示Ab在医院内的感染流行仍未得到明显遏制。但由于近年细菌培养标本送检量明显增加,标本取材送检逐渐规范,其他细菌分离率提高,反而使得Ab所占比例相对减少。这些分离株主要来自ICU、神经科、呼吸科、外科、血液科等,提示重症患者、免疫抑制、接受侵袭性医疗操作等是Ab感染的危险因素[5]。尤其是ICU病房作为Ab感染的高发区和MDRAB的流行区,应加强消毒隔离措施避免交叉感染和院内感染的扩张。
来源于下呼吸道标本的Ab占81%,但其他标本特别是无菌体液的分离率不足20%,与CHINET数据一致[6]。应结合临床综合判断Ab感染的价值[7], 以免治疗过度给患者带来不良反应和造成不必要的医疗资源浪费。
根据《中国鲍曼不动杆菌感染诊治与防控专家共识》[8]Ab感染临床治疗的方案主要有:以头孢哌酮/舒巴坦为基础加多西环素(静滴)或米诺环素(口服);含碳青霉烯类抗生素的联合方案则主要用于同时合并多重耐药肠杆菌科细菌感染的患者。2009-2011年我院头孢哌酮/舒巴坦的耐药率为19.1%~27.1%,与文献一致[6],虽较2008年(39.1%)有所下降但敏感率并未提高而是中介菌株增多, 2012年耐药率迅速升至52.2%,差异均有统计学意义(P<0.01)。目前仍可推荐用于联合用药但应慎重。而哌拉西林/他唑巴坦(61.3%)和氨苄西林/舒巴坦(63.1%)的耐药率均高于头孢哌酮-舒巴坦(P<0.01),虽然国外予以推荐但可能临床效果不如头孢哌酮-舒巴坦[8]。由于较少使用米诺环素,2008-2012年我院Ab对米诺环素耐药率保持最低(1.9%~7.5%),明显低于Mohnarin和CHINET报道[3-4],体现了地区的耐药差异。其次是阿米卡星,因为Ab虽然主要来源于呼吸道标本,但临床却较少用其治疗肺部感染。
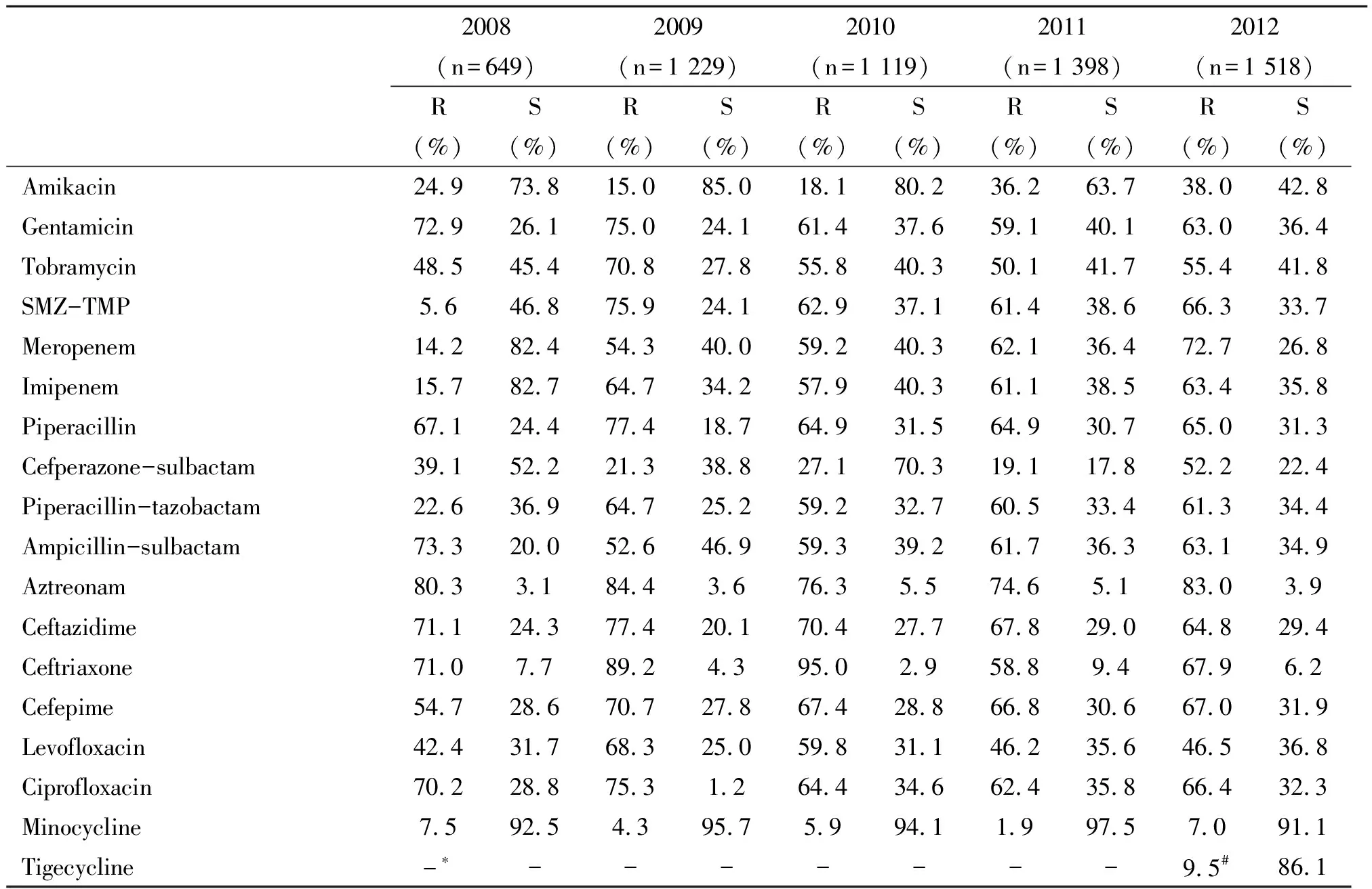
表1 2008-2012年鲍曼不动杆菌对抗菌药物的耐药率和敏感率(%)
Note: *no results; # by the standards of FDA[2]
但Ab对碳青酶烯类药物的耐药性却明显增加,且美洛培南的耐药率增加更快,2012年美罗培南与亚胺培南的耐药率分别是72.7%与63.4%,与2008年相比差异均有统计学意义(P<0.01),与Mohnarin和CHINET一致。CRAB耐药机制十分复杂,即使具有相同耐药表型的菌株也可能存在不同的耐药机制。CRAB克隆株的传播是造成中国多所医院临床分离菌对碳青霉烯类抗生素耐药率增加的重要原因[9-12],我院Ab对美罗培南、亚胺培南耐药率显著增加的原因、差异及耐药机制还应进一步研究。
2012年增加了替加环素 (tigecycline) 的耐药监测,它是新型甘氨环素类抗菌药物[2]。目前国外报道替加环素在体外研究中对绝大多数临床分离Ab敏感,国内也有研究表明其对Ab的抑菌率为97.3%,MIC90为2 mg/L[13-14]。但我院替加环素的抑菌率为86.1%,低于以上研究,却又高于其他文献[15],证实了目前Ab对该药敏感性差异较大,必须依赖药敏试验结果选择用药。对于MDRAB感染,推荐与其他抗菌药物联合使用[5],也还需更多的体外联合药敏数据证实。
随着Ab分离数和耐药性不断增加,必须采取切实有效的控制措施,除了合理选用抗菌药物进行针对性治疗,还应加强医院感染控制工作尽量遏制Ab的传播和流行。加强连续性的耐药监测活动,了解耐药变迁,对本地区、本单位临床合理使用抗菌药物具有重要的指导意义。
参考文献:
[1]Choi WS, Kim SH, Jeon EG, et al. Nosocomial outbreak of carbapenem-resistantAcinetobacterbaumanniiin Intensive Care Units and successful outbreak control program[J]. J Korean Med Sci, 2010, 25(7): 999-1004. DOI: 10.3346/jkms.2010.25.7.999
[2]Wang H, Ni YX, Chen MJ, et al. Performance standards for antimicrobial susceptibility testing of a novel glycylcycline: tigecycline[J]. Chin J Lab Med, 2009, 32(11):1208-1213. DOI: 10.3760/cma.j.issn.1009-9158.2009.11.002 (in Chinese)
王辉,倪语星,陈民钧,等.新型甘氨酰环素类抗菌药物替加环素的体外药敏试验操作规程[J].中华检验医学杂志,2009,32(11):1208-1213.
[3]Xiao YH, Shen P, Wei ZQ, et al. Moharin report of 2011: monitoring of bacterial resistance in China[J]. Chin J Nosocomiol, 2012, 22(22): 4946-4952. (in Chinese)
肖永红,沈萍,魏泽庆,等. Mohnarin 2011年度全国细菌耐药监测[J].中华医院感染学杂志,2012,22(22):4946-4952. (in Chinese)
[4]Hu FP, Zhu DM, Wang F, et al. 2011 CHINET surveillance of bacterial resistance in China[J]. Chin J Infect Chemother, 2012, 12(5): 321-329. (in Chinese)
胡付品,朱德妹,汪复,等. 2011年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2012,12(5):321-329.
[5]Karageorgopolulus DE, Falagas ME. Current control and treatment of multidrug-resistant Acinetobacter baumannii infections[J]. Lancet Infect Dis, 2008, 8(12): 751-762. DOI: 10.1016/S1473-3099(08)70279-2
[6]Xi HM, Xu YC, Zhu DM, et al. Chinet 2010 surveillance of antibiotic resistance inAcinetobacterbaumanniiin China[J]. Chin J Infect Chemother, 2012, 12(2): 98-104. (in Chinese)
习慧明,徐英春,朱德妹,等.2010年中国CHINET鲍曼不动杆菌耐药性监测[J]. 中国感染与化疗杂志,2012,12(2):98-104.
[7]He FM, Fan J, Yu ZB, et al. Analysis of clinical evaluation ofAcinetobacterbaumanniiin the ICU sputum sample sources[J]. Chin J Antibiotics, 2012, 37(5): 357-361. (in Chinese)
何发明,范晶,余泽波,等.ICU中痰标本来源的鲍曼不动杆菌的临床意义分析[J].中国抗生素杂志,2012,37(5):357-361.
[8]Chen BY, He LX, Hu BJ, et al. Diagnosis and therapy ofAcinetobacterbaumanniiinfections: the Same Minds of Experts in China[J]. Natl Med J China, 2012, 92(2): 76-85. DOI: 10.3760/cma.j.issn.0376-2491.2012.02.002 (in Chinese)
陈佰义,何礼贤,胡必杰,等.中国鲍曼不动杆菌感染诊治与防控专家共识[J].中华医学杂志,2012,92(2):76-85.
[9]Walsh TR, Toleman MA, Poirel L, et al. Metallo-lactamases: the quiet before the storm[J]. Clin Microbiol Rev, 2005, 18: 306-325. DOI: 10.1128/CMR.18.2.306-325.2005
[10]Limansky AS, MussiMA, Viale AM. Loss of a 29-kilodalton outer membrane protein inAcinetobacterbaumanniiis associated with imipenem resistance[J]. J Clin Microbiol, 2002, 40: 4776-4778. DOI: 10.1128/JCM.40.12.4776-4778.2002
[11]Ma XZ, LU L. Mechanisms of resistance to selected antibiotics inAcinetobacterbaumannii[J]. Chin J Clin Pharmacol, 2009, 25(1): 90-94. DOI: 10.3969/j.issn.1001-6821.2009.01.023 (in Chinese)
马序竹,吕媛.鲍曼不动杆菌对主要抗菌药物耐药机制[J].中国临床药理学 杂志,2009,25(1):90-94.
[12]Wang H, Guo P, Sun H, et a1. Molecular epidemiology of clinical isolates of carbapenem-resistantAcinetobacterspp. from Chinese hospitals[J]. Antimicrob Agents Chemother, 2007,51(11): 4022-4028. DOI: 10.1128/AAC.01259-06
[13]Souli M, Kontopidou FV, Koratzanis E, et al.Invitroactivity of tige-cycline gainstmultiple-drug- resistant, including pan-resistant, gram-negative and gram-positive clinical isolates from Greek Hospitals[J]. Antimicrob Agents Chemother, 2006, 50: 3166-3169. DOI: 10.1128/AAC.00322-06
[14]Zhang XJ, Xu YC,Yuan Y, et al.Invitroactivity of tigecycline and other 13 antimicrobial agents against multi-drug resistant bacteria[J]. Chin J Infect Chemother, 2009, 9(5): 365-368. DOI: 10.3321/j.issn:1009-7708.2009.05.010 (in Chinese)
张小江,徐英春,原英,等.替加环素等14种抗菌药物对多重耐药菌的体外抗菌活性研究[J].中国感染与化疗杂志,2009,9(5):365-368.
[15]Sun Q, Zhou HW, Hu YY, et al. The resistance of multi-drug resistantAcinetobacterbaumanniito tigecycline[J]. Chin J Lab Med, 2011, 34(4): 358-361. DOI: 10.3760/cma.j.issn.1009-9158.2011.04.015 (in Chinese)
孙谦,周宏伟,胡燕燕,等.多重耐药鲍曼不动杆菌对替加环素耐药状况分析[J].中华检验医学杂志,2011,34(4):358-361.
