623例妊娠小于28周出生缺陷监测结果分析
2014-04-03杭州市第一人民医院医疗集团杭州市妇幼保健院产前诊断筛查中心310006王小华
杭州市第一人民医院医疗集团—杭州市妇幼保健院产前诊断(筛查)中心(310006) 梅 瑾 王小华 王 昊
目前我国出生缺陷发生率在5.6%左右,每年新增出生缺陷数约90万例[1]。出生缺陷是导致早期流产、死胎、围产儿死亡、婴幼儿死亡和先天残疾的主要原因,不但严重危害儿童生存和生活质量,影响家庭幸福和谐,也会造成巨大的潜在寿命损失和社会经济负担。我国于1986年建立了以医院为基础的出生缺陷监测系统,监测期为孕满28周~产后7天。但各地区因条件所限,未能普遍开展对于妊娠小于28周的出生缺陷监测。本文对浙江省杭州市10家国家级出生缺陷监测点妊娠小于28周的出生缺陷623例监测结果进行分析,报告如下。
资料与方法
1.资料来源
杭州市10家国家级出生缺陷监测点2005-2011年的出生缺陷监测资料。
2.方法
10家出生缺陷监测点由专门培训的监测人员,依据全国妇幼卫生监测办“主要先天畸形诊断手册”中明确的出生缺陷的定义、特征、诊断标准,填报出生缺陷报告卡,从中收集妊娠小于28周的出生缺陷报告卡623例。
3.数据库信息
包括年龄;常驻地(城镇、乡村);文化程度(文盲、小学、初中、高中及中专、大专及以上);产次/孕次;胎儿性别;胎数;转归(活产、死胎、死产、7天内死亡、治疗性引产);诊断依据(临床、超声、尸检、生化检查、染色体、其他);畸形确诊时间;母亲孕期患病情况;母亲孕期服药情况;孕期接触有害物情况;以往生育情况等。
4.统计学处理
采用SPSS16.0统计软件包进行数据分析。
结 果
1.数据基本情况
623例出生缺陷中男性261例,占41.89%;女性227例,占36.44%;性别不详135例,占21.67%。发现出生缺陷的最小孕周为9周,平均孕周为20.93周。
2.妊娠小于28周出生缺陷类型及顺位
623例出生缺陷中,前10位出生缺陷类型依次为:多发畸形、唇腭裂、无脑儿、水肿水囊瘤、先天性心脏病、泌尿系统异常、21-三体综合征、脊柱裂、肺异常、脐膨出;各类畸形的发生例数及构成比见表1。
3.妊娠小于28周出生缺陷诊断及转归情况
所有确诊病例中,诊断方法有超声、染色体检查、基因诊断等,另有21例经尸检确诊(表2)。全部病例中诊断明确后行治疗性引产560例、发生死胎56例、继续妊娠但于出生后7天内死亡7例,见表2。

表1 623例妊娠小于28周出生缺陷儿缺陷类型及顺位
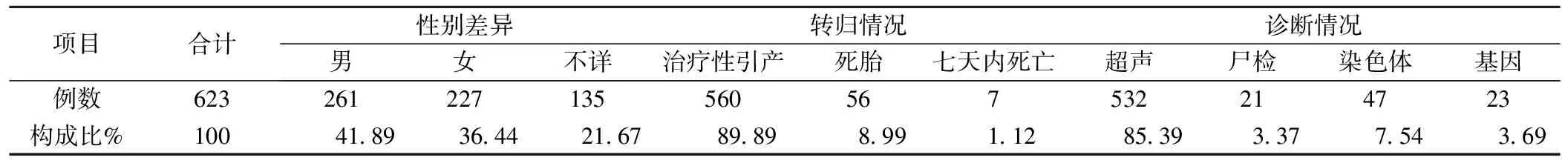
表2 623例妊娠小于28周出生缺陷儿诊断及转归情况
4.妊娠小于28周出生缺陷母亲人口信息情况
623例出生缺陷的母亲人口信息情况见表3。

表3 623例妊娠小于28周出生缺陷母亲人口信息情况
讨 论
1.妊娠小于28周出生缺陷的类型特点
本资料显示男性发生率明显高于女性,与大于28周出生缺陷患儿中情况一致,提示出生缺陷的性别差异从小孕周开始就一直存在。妊娠小于28周出生缺陷前10位依次为多发畸形、唇腭裂、无脑儿、水肿水囊瘤、先天性心脏病、泌尿系异常、21-三体综合征、脊柱裂、肺异常、脐膨出,与杭州市围产儿(大于28周~出生7天内)出生缺陷类型及顺位(依次为:先天性心脏病、多指、外耳及其他畸形、唇腭裂、小耳、梅毒、尿道下裂、并指、马蹄内翻足、直肠肛门闭锁)比较有明显的不同。
2.妊娠小于28周出生缺陷的诊断与转归特点
在所有病例中,超声确诊532例,占85.39 %。提示超声检查对妊娠小于28周出生缺陷的确诊起主要作用。随着超声检查技术水平的不断提高,很多畸形得以在较早孕周诊断。本组资料中发现疾病的最小孕周(9周)和平均孕周(20.93周)与湖州王军[2]等报道的数据(分别为11周和21.45周)接近。此外,资料中染色体异常总数为47例,占7.5%,提示产前筛查和产前诊断也是小孕周出生缺陷的主要诊断方法之一。尤其是21-三体胎儿的超声表现往往不典型,难以单独通过超声诊断,只能依靠产前筛查和产前诊断予以确诊。本组资料中绝大多数小孕周出生缺陷均采取相应干预措施终止妊娠,这对降低出生缺陷率、提高我国的出生人口素质具有重要的意义。
3.建议
结合以上分析结果,杭州地区正逐步实施采取以下干预措施:(1)改变出生缺陷管理思路。将出生缺陷预防模式从产前—围产保健预防模式扩展为孕前—围孕保健预防模式[3],把好婚检及孕前检查关,重点落实一级预防。(2)出生缺陷干预前移。城区孕妇在24周前从社区卫生服务中心转入助产技术服务机构产检,实施基层与分娩单位的双重管理,把握好24~28周之间的“过渡期”。(3)提高早孕管理水平。以区县(市)级妇幼保健机构为单位,要求全地区孕妇在28周以前,至少得到一次县级及以上医疗机构水平的筛查,包括B超。(4)强化专业人员培训。每年组织一次预防出生缺陷的继续教育,提高各级影像医生的孕早期B超检查缺陷儿的技术水平,做到早检查、早发现、早干预。(5)做好女工劳动保护。从源头抓起,与总工会联合举办女工保护相关培训班,提高企业的法制意识,在妇女的妊娠前期及妊娠期减少或杜绝与酚类、芳香环类有机化合物、铅汞等重金属化合物以及其他致畸、致突变试剂的接触[4]。(6)个性化的保健管理。针对育龄妇女的工作环境,生活习惯,健康状况,受教育程度等个性因素,建立个人保健档案,因地制宜增补叶酸,婚前医学检查,保健和咨询指导,心理营养调整等[5-10]。(7)细分小于28周出生缺陷监测。鉴于出生缺陷病种多、病因复杂,且多数病因不明,缺乏特异性的干预技术和措施,需关注妊娠早、中期的出生情况监测,及时发现异常,通过遗传咨询、产前诊断和选择性终止妊娠,以达到早期发现出生缺陷,减少围产儿死亡的目的。
参 考 文 献
1. 中华人民共和国卫生部.中国出生缺陷防治报告,2012.9.
2.王军,殷里平,张甦.湖州市1999-2008年出生缺陷监测结果分析及干预措施思考.中国卫生统计,2011(1):63-64.
3.郑晓瑛.出生缺陷研究的再思考.国际生殖健康/计划生育杂志,2011,(3):155-158.
4.吴金华,陈坤.出生缺陷影响因素研究进展.中国优生与遗传杂志,2009,(1):1-3.
5.速存梅,叶汉风.叶酸与出生缺陷的预防.国际生殖健康/计划生育杂志,2009,(1):31-33.
6.袁丽,陈玉华,王升华,等.母亲生活及行为方式对出生缺陷发生风险的影响.中国生育健康杂志,2011,22(3):151-154.
7.李栋,景学安,王华义,等.孕期化学物接触及基因多态性与先天性心脏病.中国公共卫生,2009,(9):1081-1083.
8.吴春燕,田昌碧.不良心理因素在孕期对母婴健康的影响.贵州医药,2005,(5):458.
9.何源莹,朱丽萍.出生缺陷的一级预防.中国妇幼保健,2010,(7):1009-1011.
10.祝轲,任榕娜.2001-2010年住院出生缺陷476例临床分析.中国实用儿科杂志,2011,(8):603-605.
