小切口单侧半椎板切除入路在脊髓肿瘤手术治疗中的应用效果观察
2014-03-29杨志刚杨成蓉蔡联军
杨志刚,杨成蓉,蔡联军
(雅安市人民医院神经外科,四川 雅安 625000)
脊髓肿瘤指以椎管内神经组织为来源的肿瘤,是临床常见的肿瘤类型[1]。文献报道,虽然脊髓肿瘤发病率较低,但其可对脊髓正常组织形成压迫,尤其是较长时间的压迫会导致患者感觉、运动等功能障碍,严重者可致残[2]。手术疗法是治疗脊髓肿瘤的唯一有效手段,以往较常见手术方式为全椎板入路术式,研究报道其可较全面切除肿瘤组织,而且手术视野开阔,便于操作[3]。但随着临床的广泛应用,其缺点也日益显露,主要为对脊柱结构破坏较大,影响脊柱稳定性,容易造成患者脊柱畸形等。有研究认为,小切口单侧半椎板切除入路对患者局部创伤程度轻,可较大限度地保持患者脊柱的稳定性[4]。本研究对小切口单侧半椎板切除入路在脊髓肿瘤手术治疗中的应用效果进行了观察分析,现报告如下。
1 资料与方法
1.1一般资料 选取2003年1月至2013年6月雅安市人民医院神经外科收治的脊髓肿瘤患者100例,将患者按随机数字表法分为两组。小切口单侧半椎板切除入路组(小切口单侧组)患者50例,男32例、女18例,年龄33~67(44.6±9.3)岁;病程8~14(10.3±0.6)个月;肿瘤位置:颈段15例,胸段19例,腰段10例,骶段6例;肿瘤类型:神经鞘瘤33例,脊膜瘤12例,其他类型5例。传统全椎板入路组(传统全椎板组)患者50例,男34例、女16例,年龄38~69(47.3±8.2)岁;病程8~13(11.4±0.7)个月;肿瘤位置:颈段14例,胸段20例,腰段11例,骶段5例;肿瘤类型:神经鞘瘤34例,脊膜瘤10例,其他类型6例。两组在性别、年龄、病程、肿瘤位置和肿瘤类型等组间比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准 纳入标准:①术前经MRI增强扫描检查,术后常规病理检查,并结合患者临床表现明确诊断为脊髓肿瘤者;②拟行手术治疗者。排除标准:①脊柱结构已遭受肿瘤破坏者;②临床资料收集不完整者。
1.3手术方法 小切口单侧组患者采用小切口单侧半椎板切除入路术式进行治疗:术前在X线辅助下对病变对应节段的椎板进行定位;全身麻醉完毕后予患者侧卧体位,肿瘤所在侧在上;以定位点为中心,依据肿瘤大小取相应长度的正中纵行切口,分离至棘上韧带处;在肿瘤侧骨膜下将椎旁肌分离,使椎板暴露在视野;依据肿瘤大小确定需要切除的椎板数量,椎板切除遵循外侧保留小关节突,内侧至棘突基底处,保留棘上、棘间韧带原则;椎板切除器械选择咬骨钳或磨钻;咬除黄韧带,使硬脊膜暴露。在接近肿瘤表面处切开硬脊膜,然后切开肿瘤包膜行囊内部分切除,再将肿瘤包膜与脊髓或神经根的粘连分离开;将肿瘤的供血血管电凝处理,随后切除肿瘤,充分止血;最后将硬脊膜椎旁肌肉与棘间韧带缝合,严密缝合筋膜。传统全椎板组患者采用传统全椎板入路术式治疗。
1.4观察指标 ①肿瘤切除情况分为三级(完全切除、部分切除和未切除),分级标准参照第24届全国脊柱脊髓学术会议提出的标准[4];②术后神经功能情况分为五级,Ⅰ级患者活动正常,Ⅱ级患者的远端关节能活动,Ⅲ级患者四肢可完成上举、屈伸动作,Ⅳ级患者只能在床上屈伸肢体,Ⅴ级患者四肢完全不能活动;③最早下床时间(d)、住院时间(d)及术后并发症发生情况,常见并发症有脊柱受压和周围组织坏死。
2 结 果
2.1两组患者肿瘤切除及术后神经功能情况比较 小切口单侧组手术肿瘤切除情况,术后神经功能情况显著优于传统全椎板组,差异有统计学意义(Z=8.18,11.26,P<0.05)(表1)。
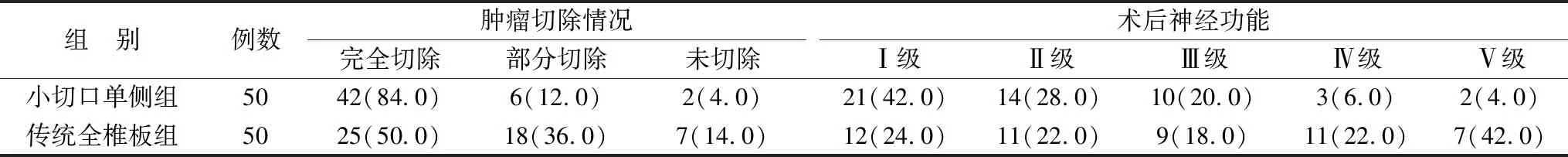
表1 两组脊髓肿瘤患者肿瘤切除及术后神经功能情况比较 [例(%)]
2.2两组患者最早下床时间、住院时间及并发症发生率比较 小切口单侧组最早下床时间、住院时间均显著短于传统全椎板组;并发症发生率显著低于传统全椎板组(表2),其中小切口单侧组脊柱畸形2例,椎管狭窄2例,传统全椎板组脊柱畸形6例,椎体滑脱3例,椎管狭窄4例(表2)。
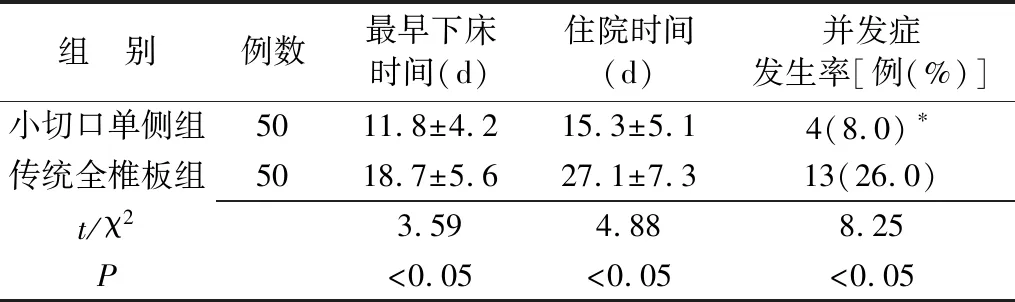
表2 两组脊髓肿瘤患者术后最早下床时间、住院时间及并发症发生率比较
3 讨 论
脊柱肿瘤是脊柱外科较特殊的一种疾病,包括上位、中下位颈段,胸段及腰骶段肿瘤,病理来源以神经鞘瘤居多,约占49%。有研究报道其虽然发病率低于脊柱创伤、脊柱退行性疾病,但其长期存在会压迫局部神经组织,最终引起患者神经功能障碍,如根性疼痛、感觉及运动功能障碍、大小便功能障碍等,对患者日常生活及工作可造成较大干扰[5]。部分病情较严重者可因此而致残,因而同样需要临床高度重视。手术疗法是脊柱肿瘤首选的治疗手段,其中全椎板入路是应用较普及的一种术式,文献报道其具有手术野清晰、处理病变彻底、暴露充分等优点[6],但亦有部分学者指出其术后脊柱畸形及不稳定等并发症的发生率较高,原因是该术式需要切除棘突,棘上、棘间韧带及关节突关节等,对患者脊柱结构造成较大的损伤[7]。有研究还指出采用该术式治疗的患者,其术后卧床及外固定时间较长,患者恢复较慢,容易发生各种并发症(如压疮等)增加了患者及其家属的精神、经济负担[8]。小切口单侧半椎板切除入路是近年来出现的一种新术式,研究报道其手术创伤较小,而且不必切除棘上、棘间韧带,同时还保留了关节突[9-10]。按照脊柱稳定性的三柱理论,该术式对脊柱后柱几乎无损伤,因而有助于维持患者术后脊柱的稳定性,减少了患者脊柱畸形等并发症的发生[11-12]。本研究结果显示,小切口单侧组手术肿瘤切除情况,术后神经功能情况显著优于传统全椎板组;而最早下床时间、住院时间均显著短于传统全椎板组;并发症发生率显著低于传统全椎板组,表明小切口单侧半椎板切除入路的手术效果优于传统全椎板入路术式,而且对患者创伤小,患者术后恢复较快,并发症发生少。李进等[13]的研究认为全椎板入路术式除了对脊柱结构有较大损伤外,还一定程度地破坏了脊髓周围的血液供应,导致患者术后脊髓功能恢复较差,而单侧半椎板切除入路术式可使椎体后部的结构较大程度地保持完整,有助于术后脊柱稳定性的维持。李进等[13]的研究也指出小切口单侧半椎板切除入路术式仅切除了大小在1.5 cm左右的病变侧椎板,而对侧椎板及其附着肌肉则保持完好,完全对脊柱稳定性无影响。该作者还指出采用该术式治疗患者术后早期(3 d左右)即可下床活动,对患者影响程度较轻,各种并发症发生较少。
综上所述,本研究结果显示小切口单侧半椎板切除入路术式手术效果优于传统全椎板入路术式,而且对患者创伤小,患者术后恢复较快,并发症发生少。值得临床进一步推广应用。
[1] 林国中,王振宇,谢京城,等.半椎板入路显微手术治疗颈椎椎管内肿瘤[J].中国临床神经外科杂志,2010,15(7):390-392.
[2] 卢小健,倪兰春,沈剑虹,等.半椎板入路在椎管髓外膜内肿瘤显微手术中的应用[J].中华神经外科杂志,2012,28(7):728-730.
[3] Wang Z,Sun J,Xie J,etal.Comparative analysis on the diagnosis and treatments of multisegment intramedullary spinal cord tumors between the different age groups[J].Neurosurg Rev,2012,35(1):85-93.
[4] 李建军.脊髓切开术治疗脊髓损伤的初步研究[C]//中国残疾人康复协会脊髓损伤康复专业委员会、国际脊髓学会中国脊髓损伤学会.第二十四届全国脊柱脊髓学术会议论文集,2012:1-1.
[5] 伍益,李智斌,谭林琼,等.高颈段椎管内肿瘤的显微手术治疗[J].中华显微外科杂志,2012,35(3):252-254.
[6] 丁晓,李志斌,伍益,等.微创显微手术治疗椎管内髓外肿瘤的临床应用[J].中外医疗,2013,32(19):89-90.
[7] 伍军,杨治权,张明宇,等.半椎板入路显微治疗椎管肿瘤[J].医学临床研究,2011,28(4):613-615.
[8] 樊雁峰,高燕,陈荣.半椎板入路椎管内髓外肿瘤显微切除21例[J].中国临床实用医学,2009,3(9):89-90.
[9] 曹刚,涂汉军,张力,等.高颈段脊髓肿瘤的诊断和显微手术治疗[J].中国临床神经外科杂志,2012,17(4):206-208.
[10] 张文斗,李涛,范波,等.小切口单侧半椎板切除入路在脊髓肿瘤手术治疗中的应用价值[J].山东医药,2011,51(26):65-66.
[11] Sridhar K,Ramamurthi R,Vasudevan MC,etal.Giant invasive spinal schwannomas:definition and surgical management[J].J Neurosurg,2001,94(2):210-215.
[12] Hung CH,Tsai TH,Lieu AS,etal.Giant invasive schwannoma of cauda equina with minimal neurologic deficit:a case report and literature review[J].Kaohsiung J Med Sci,2008,24(4):212-217.
[13] 李进,鞠延,杨开勇,等.半椎板切除显微手术治疗椎管内肿瘤[J].中华神经外科杂志,2007,23(5):329-331.
