腹腔镜与开腹手术行肝切除的对比研究
2014-02-07陈永军蔡小勇卢榜裕江文枢黄玉斌蒙元彪
陈永军 蔡小勇 卢榜裕 江文枢 黄玉斌 雷 宇 蒙元彪
(广西医科大学第一附属医院微创外科,南宁市 530021)
自1991 年Reich等[1]实施了世界上首例腹腔镜下肝切除术(laparoscopic hepatectomy,LH)以来,肝脏疾病应用腹腔镜诊疗已日渐得到推广和重视。LH具有创伤小、恢复快的优点[2],但也有人认为腹腔镜下切肝出血多,时间长,CO2气腹有导致肿瘤飞播种植的风险。为了进一步证实LH的临床效果,现收集我院行肝切除的80例病人进行回顾性研究,以探讨LH的安全性和可行性。
1 资料与方法
1.1 一般资料 选择2011年1月至2013年10月在我院行肝切除手术的病人共80例。纳入标准:不合并其他肝脏及胆道疾病的肝癌病人,肿瘤位于肝脏第Ⅱ、Ⅲ、Ⅴ、Ⅵ段,肿瘤为单一病灶,肿瘤大小及位置不影响第一和第二肝门的解剖,肝功能Child分级均为B级以上。排除标准:既往有腹部手术史;两个或两个以上病灶者;肝功能失代偿者;中转开腹者;心、脑和肾等重要脏器功能障碍者。将入选的80例患者分为腹腔镜组和开腹组,各40例。腹腔镜组:男21例,女19例;年龄34~68岁,平均(47.6~13.3)岁;术前麻醉ASA分级:Ⅱ级36例,Ⅲ级4例;全部为肝癌病人;肿瘤位置分类:Ⅱ~Ⅲ段21例, V段8例,Ⅵ段11例。开腹组:男23例,女17例;年龄33~68岁,平均(45.8~13.1)岁;术前麻醉ASA分级:Ⅱ级34例,Ⅲ级6例;全部为肝癌病人;肿瘤位置分类:Ⅱ~Ⅲ段22例,Ⅴ段8例,Ⅵ段10例。
1.2 手术方法
1.2.1 腹腔镜肝切除方法 患者平卧分腿头高位,术者站在病人两腿之间,两个助手分别站在患者两侧。脐下缘作一长约1 cm切口,置入套管,充入二氧化碳,使腹内压维持在15 mmHg,置入腔镜探查并在腔镜引导下置入其余的套管, 分别在左右上腹部各置入2个套管,作为主操作孔和副操作孔。
1.2.1.1 肝肿瘤切除 用于肿瘤位于肝脏第Ⅴ、Ⅵ段者。剑突下置入一个10 mm套管,通过此套管置入自制的第一肝门血流阻断器[3],将入肝血流阻断后,在距肿瘤边缘2 cm处用电凝钩切开肝被膜作为预切线,用超声刀沿预切线将肝肿瘤及周围部分正常肝组织切除,切除过程中遇管道用血管夹夹闭,去除肝门阻断器,检查肝断面。肝断面出血点用电凝钩止血或缝扎止血。切下的标本放入标本袋,延长脐下切口取出标本。冲洗肝断面检查无出血及无胆漏后,断面喷洒生物蛋白胶。放置腹腔引流管,结束手术。
1.2.1.2 肝左外叶切除 用于肿瘤位于肝脏第Ⅱ、Ⅲ段者。解剖格利森蒂,分别解剖出左外叶下支、左外叶上支后用血管夹夹闭后切断,再用同上方法将左外叶切除。亦可以用血管切割吻合器(ENDOGIA)切除左外叶,此法更简便,更加节约时间。
1.2.2 开腹肝切除术 采用右肋缘下或反L切口进腹。切断肝周围韧带,游离肝叶。根据肿瘤所在的位置全肝或半肝阻断入肝血流后,用电刀距肿瘤边缘2 cm处切开肝被膜作为预切线,沿预切线将肝肿瘤及周围部分正常肝组织切除,切除过程中遇管道予切断结扎,肝断面如有出血予缝扎止血。冲洗肝断面,检查无出血及胆漏后,断面喷洒生物蛋白胶。放置腹腔引流管,结束手术。
1.3 统计学方法 应用SPSS统计软件包(16.0版)统计分析,计数资料以频数n表示,采用χ2检验,计量资料以均数±标准差表示,采取两样本t检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 肝切除手术情况比较 LH组手术切口明显较OH组的短,差异有统计学意义(P<0.01)。在腹腔镜肝切除的早期,术中出血量LH组多于OH组,手术时间及麻醉时间长于OH组;但是随着术者的手术操作水平不断提高及高新腹腔镜器械的大量应用,出血量、手术时间、麻醉时间两者差异无统计学意义(P>0.05)。详见表1。

表1 两组患者术中情况比较 (x±s)
2.2 术后处理情况比较 两组均无死亡病例。术后LH组中出现1例胆漏,1例术后出血;OH组出现1例术后出血,均无需再次手术介入干预。LH组术后第1天均可下床活动,早期进食,而传统开放手术组的病人因为切口巨大及横断腹部肌肉的物理创伤及心理创伤,禁食时间、术后住院天数和止痛药(曲马多100 mg)用量上明显多于LH组,两者比较差异有统计学意义(P<0.01)。详见表2。
2.3 手术前后白细胞及中性粒细胞变化 OH组术后白细胞及中性粒细胞比例升高的增幅明显大于LH组,术后第3天LH组以上指标已回落正常,OH组仍高于正常。详见表3、表4。
表2两组患者术后恢复情况比较(x±s)
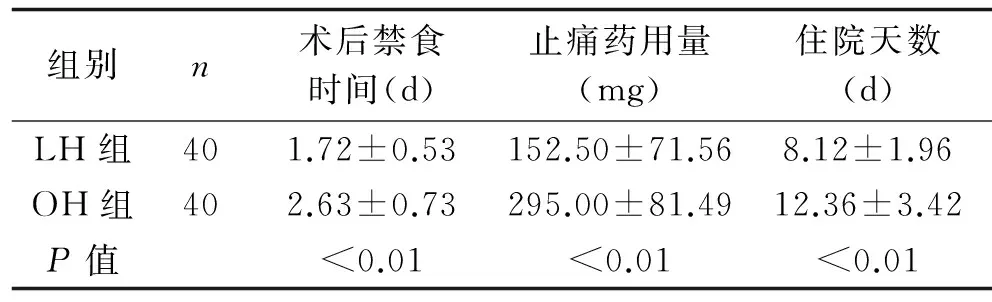
组别n术后禁食时间(d)止痛药用量(mg)住院天数(d)LH组401.72±0.53152.50±71.568.12±1.96OH组402.63±0.73295.00±81.4912.36±3.42P值<0.01<0.01<0.01

表3 两组患者手术前后白细胞变化 (×109/L,x±s)
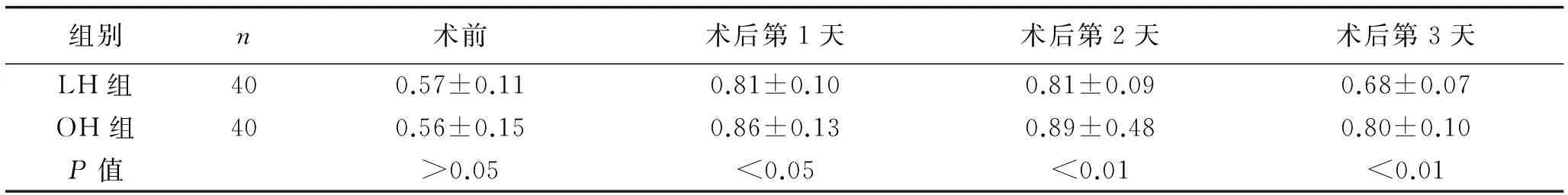
表4 两组患者手术前后中性粒细胞比例变化 (x±s)
2.4 手术前后肝功能(ALT和TBIL)变化评估比较 肝功能(ALT和TBIL)两组术前及术后组内组间比较差异均无统计学意义(P>0.05),详见表5和表6。
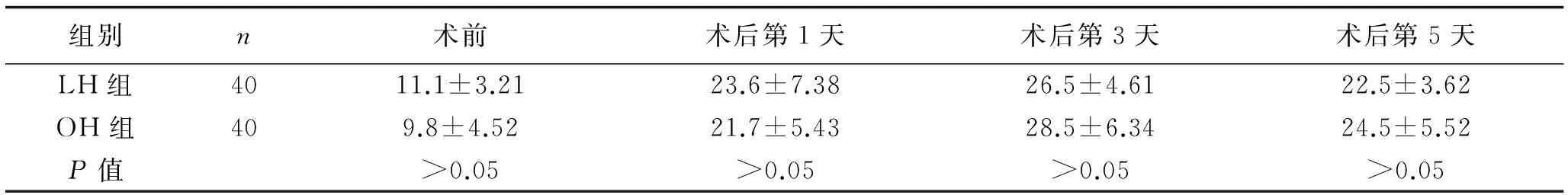
表5 两组患者手术前后TBIL变化 (μmol/L,x±s)

表6 两组患者手术前后ALT变化 (U/L,x±s)
3 讨 论
腹腔镜手术具有创伤小、术后恢复快和美观等优点, 已被绝大多数外科医生接受。但由于肝脏解剖位置特殊,血供丰富,腔镜下止血困难, 过往LH的发展较为缓慢。但随着腹腔镜技术的成熟和腹腔镜器械如肝门阻断器、超声刀、腹腔镜下血管切割吻合器(ENDOGIA)等的应用,以及对肝脏解剖的更为深刻的认识,近年来LH得到了飞速的发展。2004年初全世界的腹腔镜下肝切除已超过700例[4],而我科从2005年至2013年3月腹腔镜下肝切除已超过300例。LH的适应证被逐渐扩大,肝切除的范围已由肝边缘浅表病变的局部切除扩大到半肝乃至更大范围的规则性切除[5]。
病例的选择对于LH的成败起到重要的作用,而熟练的腹腔镜技术特别是腔镜下缝扎技术起到关键的作用。只要具备熟练的腹腔镜技术,以及对肝脏解剖的深刻认识,LH可达到OH一样的疗效且损伤更小。Belli等[6]的研究表明,腹腔镜较开腹肝脏手术具有减少术中出血 、促进患者早日恢复和缩短术后住院天数的优势,而且并不增加术后并发症发生率。
腹腔镜肝切除手术患者的术中情况(手术切口、术中出血)指标优于开腹肝切除手术患者,具体包括:①手术切口:本研究表明,LH组较OH组手术切口短,且优势明显。这对于病人的心理得到了很好的安慰,更利于术后早期鼓励病人下床活动,对患者的术后恢复也有极大的好处。最重要的是腔镜能为我们提供远比开腹手术更加清晰、深入的视野,这对肝脏这样位置比较深的器官来说,腔镜下操作的优势是非常明显的[7]。腔镜下清晰的视野可以达到小切口切肝的目的。②手术时间和麻醉时间:本研究中所耗时间LH组均大于OH组,这与腹腔镜下精细的解剖切肝有关,但差异无统计学意义。③术中出血:术中能否控制出血是腹腔镜肝切除成败的关键,术中出血也是中转开腹的最重要原因。出血多为切肝时肝断面的血管出血。本研究有以下两点体会:①使用自制的肝门血流阻断器阻断第一肝门,可以达到和开腹使用肝门血流阻断带一样的效果。切肝过程中必须小心仔细,遇管道要用血管夹夹闭后再切断,这样就能很好地避免出血了。规则性肝切除可解剖格利森蒂,选择性阻断入肝血流,达到精准切肝。对于肝脏边缘的肿瘤行局部切除(包括左外叶切除)时不一定需要阻断第一肝门,但可以预置腔镜肝门血流阻断器以备必要时使用。②阻断出肝血流(主要用于左肝切除):在切肝前常规在第二肝门处分离出左肝静脉,用血管夹夹闭或用带线针缝扎,该法不但能阻断血流,还能预防静脉内气栓形成 。LH经过近10年的经验积累,术中出血已明显减少,而且腹腔镜下放大术野和血管有利于精细操作,使用特殊的断肝器械和气腹压力减少腹腔内脏器血流量及腹部切口渗血与LH出血少有关。
本研究腹腔镜组术后禁食时间较开腹组明显缩短,这与腹腔镜手术对腹腔内胃肠道骚扰少,且术后病人早期下床活动等使胃肠道功能更快恢复有关。腹腔镜组术后止痛药用量较开腹组少,表明腹腔镜肝切除患者术后疼痛程度要比开腹的肝切除患者小。这可能与腹腔镜肝切除术术后病人心理因素有很大的关系。由于腹腔镜肝切除术术后患者手术切口小,切口分散,术后切口感染机会小,且病人早期下床活动,避免术后肺炎等并发症发生。进食时间早,这对于机体恢复的好处是不言而喻的。陈水平等[8]研究发现,腹腔镜辅助部分肝脏切除手术患者的住院时间明显短于单纯开腹手术者。本研究证实了这一说法。目前腹腔镜下肝切除术的并发症呈下降趋势,但术后仍需注意有无出血、胆漏、肝功能不全、肝功能衰竭、肺部感染和气体栓塞等并发症[9]。本组资料显示,两组患者并发症发生率差异无统计学意义。本研究中,LH组术后出血1例,为肝创面的渗血,在密切监测生命体征的条件下,予输血、药物止血等保守治疗,最后治愈出院。术后大出血多数由血管断端的血管夹或结扎线脱落引起,一旦发生后果严重。遇到这种情况应及时行剖腹探查止血。本组发生胆漏1例,为来自肝创面的少量胆漏,考虑为超声刀切肝时形成的焦痂术后脱落,引起微小胆管胆漏。但症状较轻,无明显腹膜炎体征,最后自行愈合。为防止胆漏发生,如术中无法明确有无胆漏,可用一块干净的方纱覆盖于肝创面,观察方纱上有无黄色液体,如仍无法明确时可术中胆道造影帮助判断。对于粗大的胆管,如一般的血管夹无法将他完全夹闭,应采用丝线缝扎。
要避免和减少并发症的发生,掌握腹腔镜下肝切除手术适应证和禁忌证是非常关键的。开腹肝脏切除的禁忌症包括:①难以耐受气腹的病人;②肿瘤位置影响第一和第二肝门的暴露和分离,无法安全进行腹腔镜下操作;③肝脏有两个或两个以上病灶,而且不在同一肝叶;④肝门部受侵犯及门脉癌栓;⑤肝脏Ⅰ、Ⅶ、Ⅷ段肿瘤的位置特殊, 如出现切肝过程中肝断面出血将会很难止血, 往往导致最后中转开腹。除以上禁忌证外,依据术者的腹腔镜技术的熟练程度及对肝脏解剖的深刻认识,适应证可适当放宽[10]。随着新技术和新手术器械的发展,腹腔镜肝切除术适应范围逐渐扩大,其禁忌证会逐渐减少 。
腹腔镜与开腹肝切除患者术前及术后血清谷丙转氨酶及血清总胆红素升高水平差异均无统计学意义。表明LH与OH相比,LH并不增加患者术后肝脏的损害,说明腹腔镜肝切除术是安全可行的。
严格掌握手术适应证,在具备良好腹腔镜设备医院及技术熟练的腔镜外科医师操作条件下,与OH相比,LH是安全可行的,而且具有创伤更小、恢复更快、伤口美观的优点。
[1] Reich H,McGlynn F,DeCaprio J,et al.Laparscopic excision of benign liver lesions[J].Obstet Gynecol,1991,78(5 n 2):956-958.
[2] 刘 荣,周宁新,黄志强,等.完全腹腔镜肝切除25例临床报告[J].中华普通外科杂志,2003,18(7):400-402.
[3] 卢榜裕,陆文奇,蔡小勇,等.腔镜下第一肝门血流阻断器在部分肝切除术中的应用[J].中国内镜杂志,2005,11(9):982-983.
[4] Rogula T,Gagner M.Current status of the laparoscopic approach to liver resection[J].J Long Term Eff Med Implants,2004,14(1):23-31.
[5] 刘 荣,黄志强,周宁新,等.腹腔镜解剖性肝切除技术研究[J].肝胆外科杂志,2005,13(2):96-99.
[6] Belli G,Fantini C,D′Agostino A,et al.Laparoscopic versus open liver resection for hepatocellular carcinoma in patients with histologically proven cirrhosis:short-and middle-term results[J].Surg Endosc,2007,21(11):2004-2011.
[7] 王存川,张清何.完全腹腔镜肝叶切除术治疗肝内胆管结石[J].中华普通外科杂志,2007,22(2):146-147.
[8] 陈水平,黄明文,余 新,等.腹腔镜辅助下与开腹部分肝脏切除的对比分析[J].实用临床医学,2008,9(6):59-61.
[9] 席兆华.腹腔镜肝切除术的研究进展[J].中国临床新医学,2008,1(1):94-96.
[10] Fong Y,Jarnagin W,Conlon KC,et al.Hand assisted laparoscope liver resection:lessons from an initial experience[J].Arch Surg,2000,135(7):854-859.
