CT在新生儿缺氧缺血性脑病中的诊断分析
2014-02-05伊东升
伊东升
CT在新生儿缺氧缺血性脑病中的诊断分析
伊东升①
目的:探讨新生儿缺氧缺血性脑病的CT征象。方法:收集86例新生儿缺氧缺血性脑病的临床与影像资料,就其发病机制、颅脑CT表现特点进行分析。结果:86例均出现不同程度的脑水肿,合并蛛网膜下腔出血29例、合并蛛网膜及硬膜下出血3例、合并颅内出血并破入脑室1例、合并硬膜下血肿及皮下血肿1例。结论:CT对新生儿缺氧缺血性脑病的检查和随访在临床诊治中具有重要价值。
新生儿;缺氧缺血性脑病;体层摄影术,X线计算机
伊东升,男,(1968- ),本科学历,主治医师。山东嘉祥县中医院影像科,研究方向:CT诊断。
[First-author’s address]Hospital of traditional Chinese medicine of Jiaxiang, Jiaxiang 272400, China.
新生儿缺氧缺血性脑病(hypoxic ischemic encephalopathy,HIE)是围产期窒息所致脑组织缺氧缺血性损伤,是新生儿窒息后的严重并发症。病情较重者可严重影响新生儿神经系统正常发育,导致不可逆的中枢神经系统损害,甚至永久性神经功能缺陷,如智力低下,癫痫和痉挛等后遗症。高危孕妇如肥胖、高龄及超重胎儿是发病的重要因素,仅凭临床表现进行诊断有一定困难,尤其不能确定有无伴有颅内出血。但随着CT的普及,使HIE的诊断准确率有了极大提高,本研究收集了86例病例资料,分析CT影像特点与临床表现的关系,探讨CT对诊断、治疗和预后的价值。
1 资料与方法
1.1 一般资料
收集自2004年以来在嘉祥县中医院住院治疗、临床有窒息史并经CT检查有不同程度HIE的新生儿86例,其中男性55例,女性31例;年龄1~10 d,平均2.7 d;剖腹产14例,早产儿5例,其余为顺产。86例均为新生儿窒息,其中轻度窒息20例,中度窒息29例,重度窒息37例。窒息原因:胎头吸引22例,胎位不正12例,产程异常21例,前置胎盘8例,脐带绕颈11例,脐带过短3例,妊高症和子痫3例,早产儿6例。
1.2 临床表现
HIE新生儿意识障碍,原始反射异常,肢体肌张力改变,严重有惊厥,中枢性呼吸衰竭等。根据临床诊断标准分轻、中、重3度[1-2]。①轻度:出生后24 h内症状明显,表现为过度兴奋,易激惹,原始反射略活跃,24 h后逐渐减轻,无意识障碍;②中度:病儿有意识障碍如反应迟钝,嗜睡,肌张力减低,原始反射减弱,惊厥,持续至出生后12 h以上;③重度:出生后即处于浅昏迷状态,呼吸不规则或呈间歇性,原始反射消失,惊厥,肌张力严重低下,多数病儿在出生后1周内死亡。
1.3 CT检查
CT扫描前给与镇静剂。使用西门子欢星CT平扫,层厚10 mm,层间距10 mm,矩阵512×512,扫描层面与听眦线平行,作从鞍上池平面连续向上扫描1~8个层面。
2 结果
2.1 CT表现与分级
所有病例均出现不同程度的脑水肿,CT表现为脑实质的低密度灶,以侧脑室旁脑白质内低密度灶为明显,最常累及额叶[3-4]。根据我国的新生儿缺血缺氧性脑病的临床诊断依据和分度,脑实质低密度影分布在两个脑叶者为轻度;脑实质低密度影分布在2~4个脑叶者为中度;广泛分布于脑实质者,脑灰白质界线消失,甚至伴有侧脑室受压变窄者为重度。本组病例中轻度20例,中度29例,重度37例,均与窒息程度呈正相关。中度至重度患儿多表现为脑室周围白质和灰质弥漫性低密度影,伴有灰—白质界面模糊或消失,甚至灰—白质密度反转征象,而丘脑、基底节、脑干和小脑的密度相对增高。
2.2 合并症CT表现
86例HIE新生儿中,合并蛛网膜下腔出血的29例(如图1所示);合并蛛网膜及硬膜下出血3例(如图2所示);合并颅内出血并破入脑室1例(如图3所示);合并硬膜下血肿及皮下血肿1例。凡合并颅内出血者,均为中--重度HIE患者。蛛网膜下腔出血,CT表现为直窦、基底池、小脑延髓池及大脑表面等处见到高密度影。硬膜下出血CT表现为枕部颅骨内板下见到弧形高密度影。
3 讨论
3.1 新生儿HIE原因
新生儿HIE的主要原因有母亲因素、胎盘异常、胎儿因素、脐带血流阻断以及分娩过程因素等。围产期缺氧主要发生在宫内,约80%~90%发生在产前或产时,产前常不易发现,故容易产生脑损伤,产后缺氧则容易认识及时处理,发现脑损伤的机会反而较少。窒息多见于足月儿,尤其是第一胎第一产程,多数脑瘫患儿为足月儿。
3.2 HIE发生机制
新生儿脑代谢旺盛,脑组织对氧的需要量占全身组织的50%以上,对缺氧敏感。无氧代谢增加乳酸大量堆积可致细胞毒性水肿,缺氧亦可造成脑血管扩张,使脑血供减少,从而进一步加重组织水肿。缺氧导致氧自由基以及钙离子平衡紊乱,脑血管自动调节功能障碍,导致神经元的水肿以及细胞坏死。当脑血流量减少时通过血流调节,血流通过短路供应到脑干、丘脑、基底节和小脑等,其他部位容易发生细胞坏死;因而易发生血管的终末端边缘带“分水岭”区域,以脑室旁周围白质为主。脑干、丘脑、基底节区和小脑不易受累。脑水肿是HIE的最基本病理改变,也是CT诊断的重要基础。
新生儿的脑部解剖有其自身的特殊性,脑部细小血管的内皮细胞连接松散,且血液供应的调节机制不完善。同时,神经细胞的髓鞘发育不完善,尤其是侧脑室前后角周围的髓鞘发育更为滞后。在缺氧缺血状态下,血管内皮细胞更易受损,导致血管通透性明显增加,引起脑水肿,进一步导致未发育完善的髓鞘受损,引起髓鞘变性、水肿。
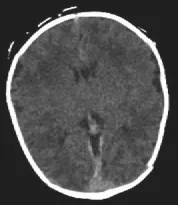
图1 中度HIE,双侧大脑半球广泛分布略对称低密度灶,伴蛛网膜下腔出血

图2 重度HIE,双侧大脑半球广泛分布略对称低密度灶,伴蛛网膜下腔出血、硬膜下出血

图3 重度HIE,脑灰白质不对称性低密度灶,左侧脑室受压变窄消失,伴蛛网膜下腔出血,脑室内出血
随着脑缺氧缺血的发展,在同等严重缺氧条件下,需氧量更大且对缺氧更敏感的灰质受损更为明显,CT表现为明显的低密度影,且灰白质交界消失,甚至灰白质密度反转现象。水肿及缺氧的加重,导致血管通透性增加,红细胞渗出;组织坏死缺氧和静脉高压导致血管破坏出血,可引起颅内出血。HIE合并的颅内出血以蛛网膜下腔出血常见。
3.3 CT表现
(1)脑水肿征象。双侧脑室周围白质区域的局限性或弥漫性,对称性或不对称性的低密度区,边界不清,多见于双额叶及顶枕叶,重者表现为广泛分布于脑实质的低密度水肿,并引起脑室受压变小。
(2)颅内出血征象。合并蛛网膜下腔出血29例,表现为大脑纵裂、侧裂池、小脑延髓池,直窦旁及脑表面片状及条状充满着血液的高密度影或鞍上池高密度铸型;硬膜下血肿3例,可见紧贴颅骨内板的新月形高密度影,范围比较广泛。小脑幕撕裂后形成的血肿表现为沿天幕走行的线状高密度影。1例蛛网膜下腔出血伴脑室内出血。
3.4 鉴别诊断
HIE病史明确,CT表现典型,一般不存在鉴别诊断问题。有时需与脑积水时脑脊液外渗所致的低密度灶、新生儿脑炎的脑实质低密度灶以及维生素K缺乏所致的脑出血灶鉴别。脑积水时有脑室扩大;新生儿脑炎多有母体感染史;维生素K缺乏所致的脑出血灶多以高密度血肿表现为主,血肿面积大,周围低密度水肿灶较小[5]。
3.5 CT对HIE的诊断价值
螺旋CT的密度分辨率高,能显示较早期HIE的异常,有助于选择早期的治疗方法,对于指导临床治疗及对其预后评估均有重要意义[6-8]。CT能直观显示脑水肿的部位、范围、大小以及是否合并颅内出血、出血类型及出血量;亦能观察脑室、脑池的变化。是否合并颅内出血,直接关系到对患儿治疗方法的调整,由于新生儿神经系统的发育不健全,对颅内病理损害的反应不准确,使临床分度与CT诊断分度有了程度上的不同,往往是临床轻,而CT较重,故在对HIE的诊断与治疗中,临床表现与CT影像所见密切结合,互相印证,有助于HIE的准确诊断与及时治疗。
4 结语
近年来研究表明,MRI对HIE诊断的敏感性和特异性高[4,9-15],但对于基层医疗机构,CT不失为有价值的诊断方法。
[1]杨于嘉.新生儿缺氧缺血性脑病诊断标准[J].中华儿科杂志,2005,43(8):584.
[2]胡荫崧,侯志雄,邓家秀,等.新生儿缺氧缺血性脑病的CT诊断[J].CT理论应用与研究,2011,20(4):531-535.
[3]张秀芸,丁娟,宋丹.新生儿缺氧缺血性脑病的CT临床价值和随访观察[J].医学影像学杂志,2012,22(5):750-753.
[4]Huang BY,Castillo M.Hypoxic-ischemic brain injury:imaging findings from Birth to Adulthood[J].RadioGraphics,2008,28(2):417-439.
[5]阎晓宇,董刚.新生儿缺氧缺血性脑病的CT诊断分析[J].南方医科大学学报,2007,27(4):553-555.
[6]赵同堂,王振波,陈桂芬.新生儿缺血缺氧脑病的CT诊断(附10例分析)[J].齐齐哈尔医学院学报,1997,18(2):120.
[7]王琳琳,李胜,邹文远.新生儿缺血缺氧脑病CT表现分析[J].西部医学,2010,22(9):1712-1713.
[8]陈波.新生儿缺血缺氧脑病的CT征象分析[J].临床医学工程,2012,19(12):2093-2094.
[9]Liauw L,Palm-Meinders IH,Grond J,et al.Differentiating normal myelination from hypoxic-ischemic encephalopathy on T1-weighted MR Images:a new approach[J].AJNR Am J Neuroradiol,2007,28(4):660-665.
[10]Sargent MA,Poskitt KJ,Roland EH,et al.Cerebellar vermian atrophy after neonatal hypoxic-ischemic encephalopathy[J].AJNR Am J Neuroradiol,2004,25(6):1008-1015.
[11]Pu Y1,Li QF,Zeng CM,et al.Increased detectability of alpha brain glutamate/glutamine in neonatal hypoxic-ischemic encephalopathy[J]. AJNR Am J Neuroradiol,2000,21(1):203-212.
[12]Liauw L,van der Grond J,van den Berg-Huysmans AA,et al.Is there a way to predict outcome in(near)term neonates with hypoxicischemic encephalopathy based on MR imaging?[J].AJNR Am J Neuroradiol,2008,29(9):1789-1794.
[13]McKinney AM,Teksam M,Felice R,et al.Diffusion-weighted imaging in the setting of diffuse cortical laminar necrosis and hypoxicischemic encephalopathy[J].AJNR Am J Neuror adiol,2004,25(10):1659-1665.
[14]Ghei SK,Zan E,Nathan JE,et al.MR imaging of hypoxic-ischemic injury in term neonates:pearls and pitfalls[J].RadioGraphics,2014,34(4):1047-1061.
[15]Shroff MM,Soares-Fernandes JP,Whyte H,et al.MR imaging for diagnostic evaluation of encephalopathy in the newborn[J].RadioGraphi cs,2010,30(3):763-780.
Research on CT diagnosis of hypoxic ischemic encephalopathy in neonates/
YI Dong-sheng// China Medical Equipment,2014,11(9):115-117.
Objective:Imaging features of hypoxic ischemic encephalopathy in neonates on CT scan were analyzed.Methods:Eight six cases of hypoxic ischemic encephalopathy in neonates were collected, and the pathogenesis, CT image characteristics were analyzed.Results:All of 86 cases have brain edema in different degree, and complicated with subarachnoid hemorrhage in 29 cases, subarachnoid and subdural hemorrhage in three cases, intracranial hemorrhage breaking into ventricles in one case and subdural hemorrhage with subcutaneous bleeding in one case.Conclusion:CT scan is valuable for detect the hypoxic ischemic encephalopathy in neonates and its follow-up examination.
Neonate; Hypoxic ischemic encephalopathy; Tomography, X-ray computed
1672-8270(2014)09-0115-03
R814.42
A
10.3969/J.ISSN.1672-8270.2014.09.041

2014-05-30
①山东嘉祥县中医院影像科 山东 嘉祥 272400
