骶管内注射纳洛酮治疗神经源性大便失禁的临床疗效观察
2014-01-29林军
林军
(东莞市大岭山医院 广东东莞 523819)
神经源性大便失禁在临床上较为常见,由于不能较好控制大便的时间、次数和程度,严重影响患者正常生活,并给患者的心理上带来负面影响[1]。我们采用骶管内注射纳洛酮对患者加以治疗,取得较好效果,现报告如下。
1 临床资料
1.1 一般资料 研究对象为2011年1月到2014年2月本院收治的170例神经源性大便失禁患者。入选标准[2]:非控制性排便次数>6次/d;肛门直肠压力学检查显示明显异常;无急性肠道感染和梗阻;排除直肠和肛门括约肌的器质性病变或物理性损伤。随机分为观察组和对照组,每组85例。观察组年龄(53.2±6.8)岁。病程(8.5±1.6)个月。男51例,女34例。对照组年龄(53.1±6.7)岁。病程(8.4±1.5)个月。男53例,女32例。组间一般资料差异无统计学意义,具有可比性。
1.2 方法 两组均给予综合保守治疗[3],如饮食调整,生物反馈训练(肌力训练,感觉训练,协调性训练,电针刺激等),盐酸洛哌丁胺口服等。观察组在此基础上加用骶管内注射纳洛酮治疗:患者取侧卧位,标定体表骶管裂口处,消毒后采用2mL的2%利多卡因进行局部麻醉,之后采用7号注射针与皮肤成25°~35°穿刺,沿脊柱方向向上进针3~4cm,有落空感后,回抽为负压真空,无血液和脑脊液为宜,缓慢注入1.2mg纳洛酮+4mL生理盐水,拔针后采用无菌纱块包扎,患者取平卧位休息30min,每3d治疗1次。两组均连续治疗3个月。
1.3 指标观察 (1)治疗效果[4]。显效:大便失禁次数减少≥80%;或减少未达到80%,但非控制性排便频率≤1次/d。有效:80%>大便失禁次数减少≥30%。无效:大便失禁次数减少<30%。显效率加有效率为总有效率。(2)直肠肛管相关指标:肛管收缩时间、收缩压、静息压、直肠感觉阀和感觉收缩时间阀。
1.4 数据处理 SPSS12.0软件处理相关数据,t检验计量资料,卡方检验计数资料以P<0.05为差异有统计学意义。
1.5 结果 (1)本次观察组显效率为68.2%(58例),总有效率为97.6%(83例)。对照组显效率为51.8%(44例),总有效率为87.1%(74例)。观察组总有效率和显效率均显著高于对照组(χ2=5.331,P<0.05;χ2=4.142,P<0.05)。治疗期间两组均未出现明显不良反应。(2)两组直肠肛管相关指标如表1所示。经过治疗,两组肛管收缩时间、收缩压、静息压、直肠感觉阀和感觉收缩时间阀均有显著性改善(P<0.01)。但治疗后观察组上述指标均显著优于对照组(P<0.01)。
表1 两组直肠肛管相关指标统计(±s)
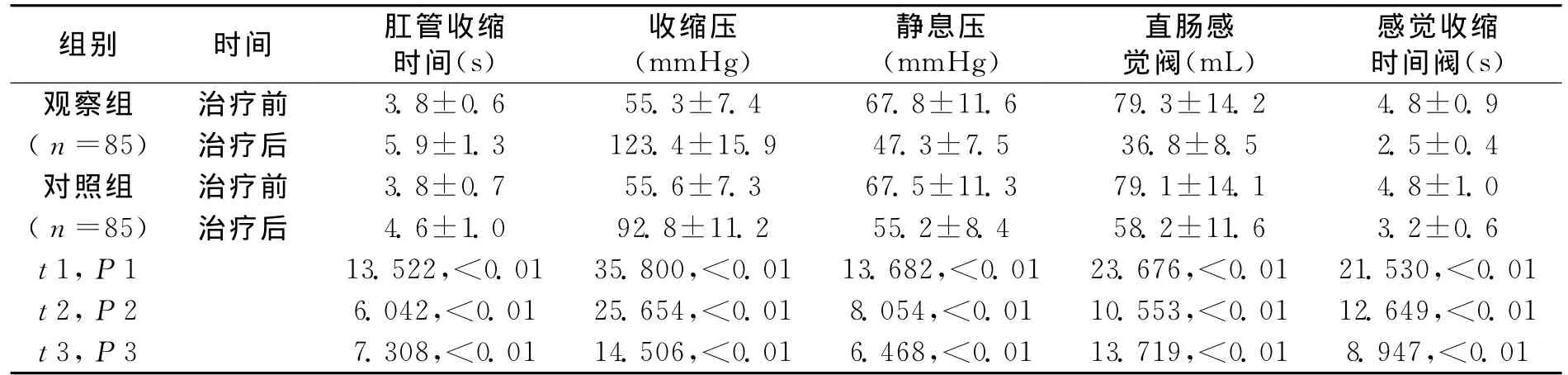
表1 两组直肠肛管相关指标统计(±s)
注:t1,P1为观察组治疗前后比较;t2,P2为对照组治疗前后比较,t3,P3为治疗后组间比较
组别 时间 肛管收缩时间(s)收缩压(mmHg)静息压(mmHg)直肠感觉阀(mL)感觉收缩时间阀(s)观察组 治疗前 3.8±0.6 55.3±7.4 67.8±11.6 79.3±14.2 4.8±0.9(n=85) 治疗后 5.9±1.3 123.4±15.9 47.3±7.5 36.8±8.5 2.5±0.4对照组 治疗前 3.8±0.7 55.6±7.3 67.5±11.3 79.1±14.1 4.8±1.0(n=85) 治疗后 4.6±1.0 92.8±11.2 55.2±8.4 58.2±11.6 3.2±0.6 t 1,P1 13.522,<0.01 35.800,<0.01 13.682,<0.01 23.676,<0.01 21.530,<0.01 t 2,P2 6.042,<0.01 25.654,<0.01 8.054,<0.01 10.553,<0.01 12.649,<0.01 t 3,P3 7.308,<0.01 14.506,<0.01 6.468,<0.01 13.719,<0.01 8.947,<0.01
2 讨 论
神经源性大便失禁是指由于神经系统的病变或功能退化导致的对排便控制能力的减弱。年龄因素导致的神经退行性病变,以及脑血管疾病、糖尿病周围神经系统病变或脊髓损伤等因素均可能导致大便失禁[5]。其临床病理变化主要为受神经系统支配的耻骨直肠肌和外括约肌自主控制力减弱,收缩功能下降,降结肠运动能力下降,肛门内括约肌张力相对上升。直肠黏膜缺乏膨胀感受,不能引起便意或排便动作,长期处于过度膨胀状态,导致肛门括约肌扩张松弛。临床治疗主要以改善神经系统功能为主要目标。
临床治疗方法较多,但各有其局限性。饮食调整主要是建立规律的进食和排便习惯,从而使得肛门括约肌在特定的时段内受到刺激,而避免任意时刻的排便,但其改善效果非常有限,而且耗时较长。外科手术治疗可以较好改善病情,但手术对患者的机体损伤较大,而且老年患者的机体耐受性较差,手术适应指征较窄[6]。药物治疗只能暂时性的改善病情,如本次采用的洛派丁胺无吗啡样中枢抑制作用,不影响肠腔内溶质和水的转运,安全性高,通过抑制肠蠕动而发挥止泻,但难以根治疾病。生物反馈疗法在临床上的应用范围较广[7,8],主要是通过对神经系统的规律性和持久性刺激,重建代偿性的大便控制功能,其具有无创性,但耗时较长,其效果也具有较大的个体差异性。因此临床上对于非外科手术患者,多采用综合保守疗法。
为了进一步提高治疗效果,我们在综合保守疗法的基础上加用骶管内注射纳洛酮治疗。纳洛酮属于内源性阿片类受体拮抗剂,能竞争性拮抗各类阿片受体,对μ受体有很强的亲和力,具有起效迅速,有效血药浓度高,作用持久的特点。控制排便的低级神经中枢负责承担排便的阴部神经、交感和副交感神经的调节,其位于脊髓骶2~4节的圆椎部,骶管注射纳洛酮可以抑制体内有害物质,提高对低级神经中枢的兴奋性,促进神经元代偿性重建,缓解神经水肿,改善神经功能[9]。骶管注射局部药物浓度高,靶向性强,而且技术成熟,安全性高[10]。纳洛酮还具有与拮抗阿片受体不相关的回苏作用和抗休克作用,不产生吗啡样的依赖性、戒断症状和呼吸抑制,其药物本身的安全性也较高。
从本次结果来看,观察组总有效率和显效率均显著高于对照组;两组肛管收缩时间、收缩压、静息压、直肠感觉阀和感觉收缩时间阀均有显著性改善,但观察组上述指标均显著优于对照组,提示综合保守治疗对于改善病情是很有必要的,骶管内注射纳洛酮能进一步提高治疗效果。两组均未见明显不良反应,提示骶管内注射纳洛酮并不会明显增加治疗风险。总之,我们认为,对于不采取外科手术治疗的患者来说,在综合保守治疗的基础上加用骶管内注射纳洛酮,对于进一步提高治疗效果具有积极意义,值得临床考虑。
[1]张芸芸,邵蓓,葛东红,等.糖尿病性神经源性膀胱患者球海绵体肌反射及阴部神经体感诱发电位与超声尿动力学的相关性[J].中华神经科杂志,2014,47(6):399-402.
[2]王若义,丁庆光,陈维秀,等.臀大肌瓣移位在治疗神经源性大便失禁中的作用[J].中华小儿外科杂志,2011,32(2):116-119.
[3]朱黎婷,朱毅.脊髓损伤神经源性肠道功能障碍的诊断、评价和康复治疗现况[J].中国康复医学杂志,2013,28(2):1163-1167.
[4]游泳,朱庆华,娄安锋,等.强化生物反馈治疗儿童神经源性逼尿肌尿道无收缩尿失禁的近期疗效[J].实用儿科临床杂志,2008,23(11):815-817.
[5]余瑾,黄顺仪,李莉,等.隔盐隔玉灸神阙命门治疗脊髓损伤康复期便秘的疗效观察[J].新中医,20l1,43(6):110-112.
[6]丁留成,黄懿,卫中庆,等.尿道吊带置入治疗神经源性尿失禁的研究与应用[J].中国组织工程研究,2013,17(44):7791-7796.
[7]谢燕崧,张民勤,梁丽红,等.直肠功能训练对脊髓损伤患者便秘的影响[J].广州医药,2012,43(3):62-64.
[8]郑樱,周红俊,李建军,等.国际脊髓损伤肠功能扩展数据集[J].中国康复理论与实践,2010,16(2):194-198.
[9]孙浩,巫祖强,陈戎,等.骸管内注射纳洛酮治疗神经源性大便失禁[J].广东医学,2008,29(3):439-440.
[10]侯翔宇,王维林.骶神经刺激治疗神经原性排便障碍的进展[J].中国临床康复,2004,8(26):5650-5651.
