两种经鼻通气方式在肺透明膜病早产儿拔管后运用的临床效果
2014-01-03黄晓睿周文姬高薇薇肖苑红刘妙玲
黄晓睿 周文姬 高薇薇 肖苑红 刘妙玲
早产儿肺透明膜病(HMD)占早产儿死亡原因的50% ~70%[1],在救治HMD 过程中保持呼吸道通畅和血氧饱和度至关重要,有创的机械通气(CMV)曾是HMD 通气治疗的唯一选择。然而考虑到机械通气引发的并发症,以及其护理的困难,改变单一依靠机械通气的临床思路才在近期治疗HMD 中得到实践。鼻塞式持续气道正压通气治疗(nCPAP)能提高早产儿气管插管拔管,即撤除有创机械通气的成功率,但nCPAP 易造成鼻损伤[2]。虽然这种鼻损伤可以通过停止使用nCPAP 而恢复,但是仍然有很大几率造成鼻部永久的皮肤缺损以及长期的功能后遗症[3]。
经湿化高流量鼻导管通气(HHFNC)是最新通过临床应用正逐步被认可的通气支持方法,它通过比nCPAP 更小的鼻导管,为患者提供一定流量(>1 L/min)和一定浓度的氧气。HHFNC 鼻导管的鼻部叉管长度一般<1 cm,且管径至末端逐渐变细,鼻导管置于鼻腔中不会造成压痕,同时HHFNC 也能为婴儿的上呼吸道提供一定的正压[2]。
本研究为随机对照试验,旨在通过观察HHFNC 和nCPAP 在HMD 早产儿气管插管拔管后,即撤除有创机械通气治疗后的治疗过程,从而比较两种通气治疗方法的优缺点,以方便临床实践参考。
1 对象与方法
1.1 研究对象
通过方便取样,根据纳入及排除标准,选取2012 年3 月~2013年5 月在本院新生儿科住院的HMD 早产儿100 例。所有参与研究的患儿家属均签署知情同意书并报医院伦理委员会批准。研究对象被随机分为HHFNC 组50 例,nCPAP 组50 例。研究中由于符合排除标准排除研究对象18 例,最终研究对象为82 例,其中HHFNC组42 例。nCPAP 组40 例。纳入标准:①根据病史、临床表现、胸部X 线检查及医生判断符合HMD 诊断标准[4];②孕周≤32 w;③常规使用氨茶碱,留置胃管;④需要气管插管有创机械通气,上机后根据经皮血氧饱和度(Transcutaneous Oxygen Saturation,TcSaO2)和血气分析结果调整呼吸机参数,维持患儿TcSaO288% ~92%。当平均气道压<8 cm H2O,FiO2<0.4 时拔除气管插管,改HHFNC 或nCPAP通气。排除标准:①上呼吸道阻塞;②气道畸形;③心血管疾病;④死亡或放弃治疗。HHFNC 组与nCPAP 组患儿一般临床资料比较两组胎龄、出生体重、性别、出生方式、拔管前有创机械通气时间以及拔管前使用肺表面活性物质(PS)的例数差异无统计学意义(p >0.05),见表1。
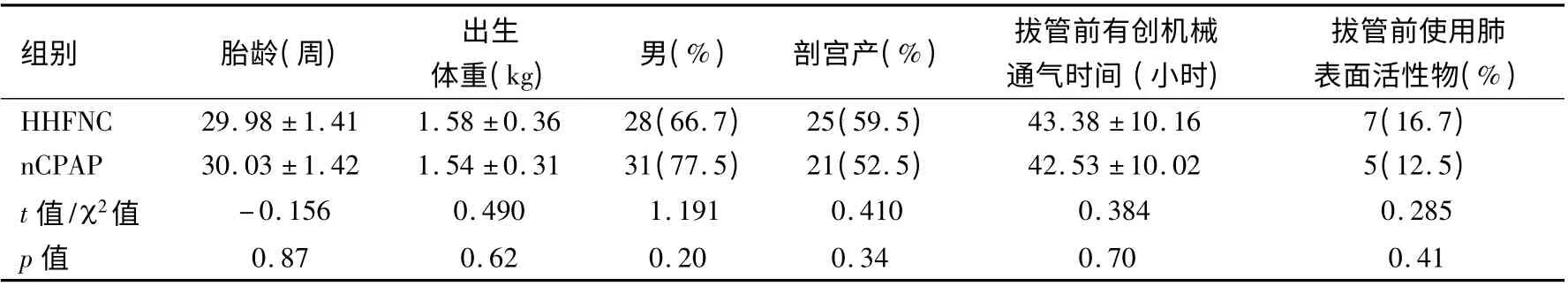
表1 HHFNC 组与nCPAP 组患儿一般临床资料比较
1.2 通气设备
①HHFNC 装置:使用RT329 高流量湿化氧疗系统(Optiflow(tm));②nCPAP 装置:Bubble CPAP。
1.3 研究方法
1.3.1 HHFNC 组治疗方法 根据医嘱,初始参数设置为Flow 2 ~8 L/m,FiO20.21 ~0.40。持续监测患儿心率、呼吸、血压、TcSaO2、血气分析、胸片等。根据患儿临床情况和血气分析结果遵医嘱调整通气参数,以维持PaO2在60 ~80 mmHg,PaCO2在40 ~50mmHg,Tc-SaO2在88% ~92%。HHFNC 通气下,当参数降至Flow <2 L/m,FiO2<0.3 时,遵医嘱予撤除HHFNC。
1.3.2 nCPAP 组治疗方法 根据医嘱,初始压力设置为6 cm H2O,吸入氧浓度(FiO2)0.3,维持FiO20.2 ~0.4,呼气末气道正压(Positive End - Expiratory Pressure,PEEP)4 ~8 cm H2O,TcSaO288% ~92%。nCPAP 通气下,当FiO2<0.3,PEEP <4 cm H2O 时,遵医嘱撤除nCPAP。
1.3.3 结果指标 ①HHFNC 或nCPAP 通气治疗7 天内的通气失败率和重插管率。通气失败指标:呼吸暂停(呼吸暂停>20 s),6 小时内超过6 次或1 次需要间歇性正压通气;酸中毒,PaCO2>66 mm-Hg[2];满足以上任一条件则考虑为通气失败。通气失败后患儿是否需要重插管进行有创机械通气取决于医疗小组的判断与决定。②鼻损伤率:HHFNC 或nCPAP 通气治疗的过程中出现鼻部皮肤或黏膜的完整性受损即考虑为鼻损伤。③通气治疗时间:从开始使用到撤除HHFNC 或nCPAP 的时间。
1.4 统计学分析
采用SPSS 17.0 对所有数据进行处理。使用卡方检验分析两组通气方式的鼻损伤率和7 天内重插管率;使用t 检验分析两组的通气治疗时间。
2 结果
2.1 HHFNC 组与nCPAP 组通气治疗结果比较
两组在拔管后7 天内的通气失败率和重插管率,以及在通气治疗时间上的差异无统计学意义(p >0.05);HHFNC 组的鼻损伤发生率明显低于nCPAP 组,其差异有统计学意义(p <0.01),见表2。

表2 HHFNC 组与nCPAP 组通气治疗结果比较 n(%)
3 讨论
本研究发现在HMD 早产儿气管插管拔管后的通气治疗中,HHFNC 与nCPAP 的通气治疗时间、7 天内通气失败率和重插管率没有明显差异,但使用HHFNC 的鼻损伤发生率明显低于nCPAP。该结果与COLLING 等[2]的研究结果一致。COLLING 等[2]也研究发现HHFNC 与nCPAP 在拔管后7 天内的通气失败率(p =0.48)和重插管率(p=0.61)无明显差异,同时HHFNC 组的鼻损伤情况明显好于nCPAP 组(p <0.01)。MAHMOUD 等[5]通过系统回顾也发现使用HHFNC 与nCPAP 在通气失败率上是没有明显的统计学差异的,而且对于早期应用HHFNC 或nCPAP 进行早产儿通气治疗,HHFNC 的撤机率甚至要高于nCPAP。
胎龄小,肺泡Ⅱ型细胞不足,导致PS 缺乏是早产儿肺透明膜病变的器质性病因,应用外源性PS(固尔苏)与产前皮质激素疗法一起,大大改善了早产儿的存活率和预后[6],但HMD 患儿的呼吸功能仍处于早产阶段,临床治疗过程需要保证充分的氧流量以及必须的血氧饱和度来支持呼吸循环的需要,这决定了HMD 通气护理治疗的重点是保证氧的有效供给。以往的自经口腔气管插管下的同步间歇指令通气(SIMV)联合肺表面活性物质治疗HMD 在实践中会造成无效的气体交换、气体潴留、不规则的动脉血压和脑血流波动以及神经系统并发症和慢性肺疾病等诸多并发症[7]。并发症的频发促使临床在HMD 通气治疗上寻找更趋合理的方法。nCPAP 和HHFNC 均是临床探索的新通气治疗方法。nCPAP 避免了气管插管的侵入性操作,能有效减少护理并发症[8];但nCPAP 注重理论上的给氧量,即用适形患儿鼻孔大小的鼻塞,通过口唇封闭来防止气漏和形成适度的气道压力,从而增加了鼻部损伤的风险[9],容易造成鼻黏膜及鼻中隔组织的损伤和坏死。同时nCPAP 不同程度的人为干预了患儿的自主呼吸,容易造成患儿烦躁不适。而HHFNC 鼻导管的鼻部叉管长度一般<1 cm,且管径至末端逐渐变细,鼻导管置于鼻腔中不会造成压痕,因此其造成患儿鼻损伤的风险较小,不适感也较低[2]。HHFNC 除了能提供一定浓度和流量的氧气外,还能将气体进行加温湿化,防止气道黏膜纤毛受损,还可提供一定的气道正压、改善黏膜灌注并刺激呼吸中枢[10]。其设备也操作简便,只需调整流量和氧浓度两项指标[11]。LOCKE 等[12]认为,当HHFNC 流量>2 L/min 时,其能为患儿气道提供与CPAP 相当的正性扩张压力。SREENAN 等[13]甚至检测出当HHFNC 流量为2.5 L/min 时,其能为患儿气道提供相当6 cmH2O 的持续正压。HHFNC 在护理时可以及时根据患儿的病情反应适当调节给氧的湿度,减少正压通气对气道的刺激,提高患儿在正压通气治疗过程中的自我顺应能力。
本研究发现使用HHFNC 与使用nCPAP 相比,明显能减少患儿鼻损伤的发生率。COLLING 等[2]认为,早产儿鼻黏膜损伤可能导致无法解释的败血症。在澳大利亚,每例院感的治疗花费约为10 000 美元,同时还会延长平均约5.2 天的住院天数[2]。院感对早产儿及其家庭,以及医疗系统均是重大的负担,因此保护早产儿皮肤完整性,防治鼻损伤是每个医护人员在实施通气治疗时的重要责任。本研究证明了使用HHFNC 的安全性,为以后的临床决策与护理观察提供了参考。
4 小结
本研究运用随机对照试验,对82 例HMD 早产儿在气管插管拔管后运用HHFNC 和nCPAP 通气治疗进行了观察与比较,发现HHFNC 在HMD 早产儿有创机械通气撤除后的运用效果与nCPAP 无明显差异,而且HHFNC 与nCPAP 相比对鼻部皮肤损伤更小,更加安全。
[1] 余加林.新生儿呼吸窘迫综合钲的防治[J]. 中国实用儿科杂志,2003:18(11):643.
[2] COLLINS C L,HOLBERTON J R,BARFIELD C,et al.A randomized controlled trial to compare heated humidified high-flow nasal cannulae with nasal continuous positive airway pressure postextubation in preterm infants[J]. The Journal of Pediatrics,2013,162:949 -954.
[3] ROBERTSON J,MCCARTHY S,HAMILTON A,et al. Nasal deformities resulting from flow driver continuous positive airway pressure[J]. Arch Dis Child Fetal Neonatal Ed,1996,75:F209 -212.
[4] 金汉珍,黄德珉,官希吉,等.实用新生儿学[M].3 版,北京:人民卫生出版社,2003:421 -423.
[5] MAHMOUD R A,ROEHR C C,SCHMALISCH G. Current methods of non-invasive ventilator support for neonates[J].Paediatric Respiratory Reviews,2011,12:196 -205.
[6] SWEET D G,HALLIDAY H L. The use of surfactants in 2009[J].Arch Dis Child Educ Pract Ed,2010,94:78.
[7] MEGETTIGAN M E,ADOLPH V R,GINSBERG H G,et al. New ways to ventilate newborn in acute respiratory failure[J]. Pediatr Clin North Am,1998,45:475.
[8] KEEN A.Continuous positive airway pressure in the intensive care unit:uses and implications for nursing management[J].Nurs Crit Care,2000,5(3):137 -141.
[9] 王 越,高薇薇,陈运彬,等.两种经鼻通气方式早期应用于早产极低出生体质量儿的临床效果比较[J]. 中国妇幼卫生杂志,2013,4(3 -4):13 -14.
[10] 杨祖铭,王三南,杨晓路,等.加热湿化高流量鼻导管辅助通气治疗新生儿呼吸窘迫综合征[J]. 临床儿科杂志,2012,30(12):1153 -1155.
[11] 杜岚岚,高薇薇,李 恺,等.湿化高流量鼻导管通气治疗极低出生体重早产儿呼吸暂停临床研究[J].中国新生儿科杂志,2013,28(4):241 -244.
[12] LOCKE R G,WOLFSON M R,SHAFLER T H,et al. Inadvertent administration of positive end - distending pressure during nasal cannula flow[J].Pediatrics,1993,91:135 -138.
[13] SREENAN C,LEMKE R P,HUDSON -MASON A,et al.High -flow nasal cannulae in the management of apnea of prematurity:a comparison with conventional nasal continuous positive airway pressure[J].Pediatrics,2001,107:1081 -1083.
