常规开颅手术与神经内镜辅助治疗高血压性脑出血疗效比较
2013-12-09孔晓锋郑俊宁李宏伟朱自锋
孔晓锋 郑俊宁 李宏伟 朱自锋
深圳宝安人民医院神经外科,广东深圳 518000
高血压性脑出血 (Hypertensive Intracerebral Hemorrhage,HICH)是神经外科常见病、多发病,病情发展迅速,临床死亡率、致残率高,为探讨神经内镜辅助手术与常规显微镜下小骨窗开颅手术治疗高血压性脑出血的临床疗效,2011年4月—2012年4月该院接诊76例高血压性脑出血患者,分别采用常规显微小骨窗开颅手术、神经内镜辅助手术进行治疗,结果满意,现报道如下。
1 资料与方法
1.1 一般资料
76例病例中男52例,女24例,年龄分布在56~73岁间,平均年龄(64.2±3.5)岁。入选病例有明确高血压病史,均经CT 扫描证实脑内出血,中线移位≤1 cm。血肿量由统一的多田公式计算为45~60 mL,平均为53.3 mL。脑出血区域经影像学确诊为基底节部位脑出血52例,皮质型脑出血12例,其它出血位置分布分别为脑室出血5例,壳核外侧出血4例,混合出血3例。所有患者均伴不同程度意识障碍,在对睁眼反应、语言反应和肢体运动3个方面进行的格拉斯哥昏迷指数(Glasgow Coma Scale,GCS)测评中,总分>12 分的28例,9~12 分的24例,<9 分的24例。将76例病人按随机原则分为采用常规开颅手术的对照组和神经内镜辅助治疗的治疗组,两组病人在分组过程中,其一般情况如年龄、出血量、GCS评分等可能影响实验结果的因素在两组的分布差异无统计学意义(P>0.05),以上手术均由该手术小组完成。
1.2 手术方法
1.2.1 常规开颅手术方法 入院完成检查确诊后,即行急诊全麻进行小骨窗显微镜下手术清除血肿,通常采用气管内全身麻醉。以基底节部位脑出血为例,麻醉后以翼点部为标准,在手术视野常规消毒后依次切开皮肤、皮下及帽状腱膜,沿切口剥离骨膜,去骨瓣,骨窗大小约直径3 cm,然后切开硬脑膜后于脑皮层无血管区穿刺到血肿,脑压板分离脑组织并进入血肿,显微镜下吸除血肿,双极电凝止血,完成对脑内出血区的处理。完成颅内血肿处理后,留置引流管,确认无出血后依次缝合组织,妥善给予敷料和包扎。48例病人术后均采取脱水及支持等治疗,并在早期辅助高压氧治疗,病人2 d 清醒25例,2周后清醒13例,1个月后清醒4例,植物生存4例。
1.2.2 神经内镜辅助手术方法与结果 神经内镜辅助手术在急诊全麻下进行,部分病例在全麻基础上。经CT 定位,按“一”字形或弧形切口,对选择的颅脑位置按结构分层依次切开,钻孔后扩大骨窗大约为1.5 cm×1.5 cm,以自制的胶片建立直径约1.5 cm 左右手术通道。然后从手术通道置入神经内镜(德国蛇牌PV440型脑室镜),在内镜观察下仔细清除视野血肿所致的大块血凝块,对肉眼不能确认的血絮等,可在脑室镜放大功能帮助下确定位置、冲洗和吸附清除,清除血肿过程中必须要在血肿内进行,尽量避免骚扰血肿附近脑组织避免对脑组织的损坏而出现再出血,尽量做到对正常脑组织结构的保护,清洗血肿过程可用无菌温生理盐水进行,冲洗应该做到轻柔缓慢。手术完毕后置入引流管,术后处理与显微镜组治疗一样。实验组和对照组在术后均强调对高血压的控制,保持血压在140/80 mmHg 左右。所有手术均由同一组医师完成。
1.3 手术效果评价标准
以患者死亡率、感染发生率、并发症出现率和患者手术半年后生活能力的测定作为评判手术疗效的标准,生活能力测定采用日常生活活动(activity of daily living,ADL)中Barthel 指数进行量化评定[1]。其中>60分者为良好级别,60~41分者为中等级别,<40分者记录为差等。良好、中等、差等级别的分别有轻度、中度、重度功能障碍,分别能基本、部分(不包括如购物等较复杂行动)、大部分不能(甚至需要别人服侍)完成日常活动。
1.4 统计方法
该研究所得数据均采用SPSS 10.0 软件进行统计数据处理,并使用χ2进行检验。
2 结果
2.1 术后死亡、感染、并发症情况
两组病人中神经内经组死亡病例为1例,常规显微手术治疗组死亡病例为2例,均为GCS评分<9 分的病例。术后复查头部CT 显示血肿绝大部分清除,无一例出现再出血,该组病人两天清醒15例,2周后清醒9例,1个月后清醒1例,植物生存2例。感染病例中,对照组发生高热17例,其中肺部感染14例;实验组发生高热4例,其中肺部感染3例。并发症发生情况中,对照组出现消化道出血21例,多脏器衰竭4例;实验组中消化道出血5例,多脏器衰竭1例。见表1。
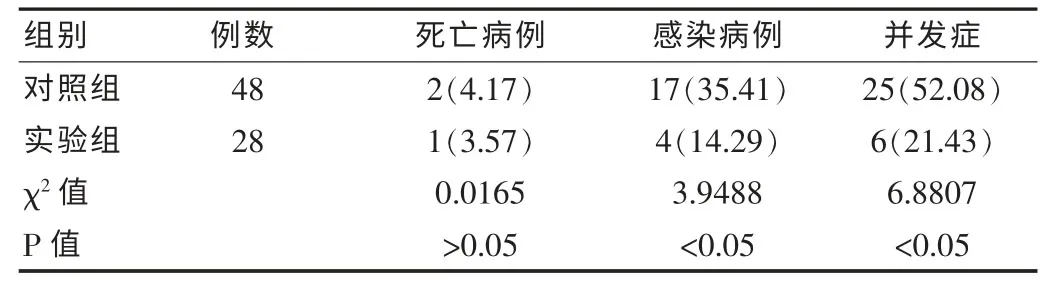
表1 实验组对照组术后情况比较[n(%),自由度=1]
2.2 Barthel 指数评定
对照组良好级别有12例,中等级别有18例,差等级别有16例;实验组良好级别有9例,中等级别12例,差等级别有6例,具体比较,见表2。
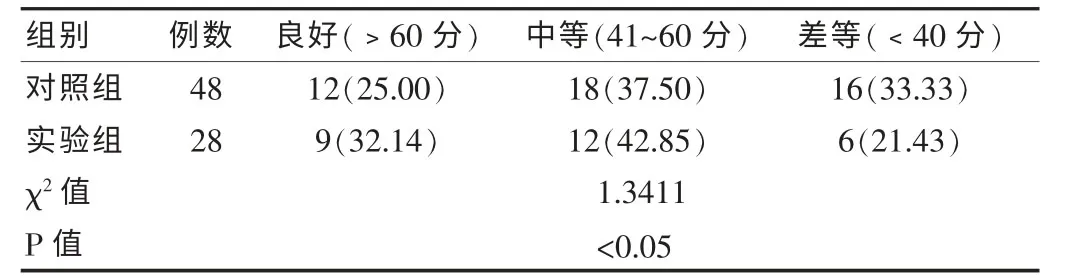
表2 实验组和对照组术后Barthel 指数评定比较[n(%),自由度=2]
3 讨论
高血压性脑出血(HICH)是高血压病最严重的并发症之一[2],多见于老年人,但现在在年轻的高血压病人也可发病,病死率可高达60%~90%[3]。高血压通常通过促使脑底小动脉发生玻璃样或者纤维样的病理性变化后,使得血管的脆性增加,弹性减低,从而极易导致患者在情绪波动强烈、过度劳累或者其它应激性反应情况下诱发血管的破裂,造成血液积聚颅脑,形成占位性脑血肿。
在该研究中,比较常规开颅手术和神经内镜辅助手术治疗高血压性脑出血的效果可以发现,采用神经内镜辅助手术治疗的实验组在致残率及ADL 评定上普遍比小骨窗显微镜下开颅手术所取得的效果要好,虽差异无统计学意义(P>0.05),但数据对比仍见明显效果。分析其差别,可能原因有:①常规小骨窗显微镜下开颅手术在治疗高血压性脑血肿时需要获得较大的视野,故手术伤口较脑室镜大,手术更加容易伤及脑血管,造成损伤相对较内镜治疗组大。在手术时间上,神经内镜组因为术前经CT定位后,伤口面积较小,所以手术时间相较对照组而言也更少,最大程度地减少手术时间[4]。②开颅手术可以导致较大面积局部血运改变,或者由于暴露较大面积刺激导致脑血管发生痉挛,增加了脑出血后脑部血管改变的程度,而且常规开颅手术破坏增加的炎症反应可向深部组织发展,增加了水肿的严重性。③开颅手术在总体时间上费时较长,感染可能性大[5],但开颅后对血肿的清除比较迅速,这种突然的血肿的清除引发了脑血管再灌注损害。而神经内镜辅助手术可以在血肿清除过程中比较缓慢的清除血肿。④神经内镜因其损伤小,定位准,手术时间快,止血彻底,因而常可回复骨瓣,让患者免受或少受2次手术痛苦,神经内镜手术这四个原因总的来说就是开颅手术增加了手术感染、物理损害和再灌注损害的风险,而神经内镜辅助治疗则可以达到微创、迅速治疗的目的,在解除患者血肿所致的生命威胁的同时减少了手术过程所带来的可能的风险。
综上所述,神经内镜辅助手术相较常规开颅手术来说有优势,特别是在患者死亡率、感染发生率、并发症发生率等方面更加明显,差异有统计学意义(P<0.05),值得临床推广应用。但是需要指出的是,神经内镜辅助手术对术者的操作熟练程度提出了较高要求,要开展神经内镜辅助手术,术者需进行严格的培训,增强业务能力。
[1]崔建亚.高血压脑出血开颅手术与微创手术的对比研究[D].山西:山西医科大学,2007.
[2]赵学俊.对比小骨窗显微手术与常规开颅手术治疗高血压脑出血的疗效[J].中国医药指南,2011(35):74-75.
[3]Valenzuela L,Nemtala E,Orrego M.Conservative treatment of hip and knee osteoarthritis:a systematic,step-by-step treatment strategy [J].Ned Tijdschr Geneeskd,2010,154(24):A1574.
[4]张亚卓.神经内镜神经外科学[M].北京:人民卫生出版社,2012:68-71.
[5]董军,周光华,黄强.神经内镜手术治疗慢性硬膜下血肿的探讨[J].中华神经外科杂志,2008,24(3):189.
