胰腺神经内分泌癌28例CT表现
2013-10-19杜丽娟詹茜邵成伟陆建平
杜丽娟 詹茜 邵成伟 陆建平
·论著·
胰腺神经内分泌癌28例CT表现
杜丽娟 詹茜 邵成伟 陆建平
目的探讨胰腺神经内分泌癌的CT影像学特征。方法回顾性分析28例胰腺神经内分泌癌的CT表现,观察肿瘤位置、瘤体直径、内部结构、强化方式、胰胆管改变、淋巴结及远处脏器转移情况等影像学征象。结果24例为单发,4例为多发(胰腺内均可见2个病灶),共有32个病灶,形态多呈结节状或团块状。其中18个病灶位于胰尾,10个位于胰头,2个位于胰体,2个位于胰体尾交界部。位于胰头的病例中有5例胰管扩张,1例胆管扩张,2例胰胆管均扩张,2例胰胆管无明显改变。瘤体直径1.0~20.0 cm,平均5.1 cm,其中直径<2 cm 1个,2~5 cm 23个,>5 cm 8个。增强后病灶均不同程度强化,强化峰值多位于胰腺期。23个病灶侵犯邻近血管或脏器,5例有淋巴结转移,6例发生远处转移。结论胰腺神经内分泌癌的CT表现具有一定的特异性,结合临床资料,做出术前诊断可能性较大。
胰腺; 内分泌腺肿瘤; 体层摄影术,X线计算机; 回顾性研究
胰腺神经内分泌肿瘤是消化道神经内分泌肿瘤的一个亚型,而神经内分泌癌是一种恶性程度较高的神经内分泌肿瘤。由于其生物学特征、病程发展、治疗方式及预后与其他的胰腺恶性肿瘤差别较大,因此术前的正确诊断显得尤为重要。目前,关于胰腺神经内分泌癌的影像学报道较为少见。本研究回顾性分析胰腺神经内分泌癌患者的CT表现,以提高其诊断率。
材料与方法
一、一般材料
选取2007年至2011年长海医院经手术病理及免疫组化证实的胰腺内分泌癌患者28例,其中男性14例,女性14例,年龄20~77岁,平均49岁。11例患者表现为中上腹隐痛、胀痛、消瘦;6例有低血糖,4例有高血糖,且经常规治疗无法控制;7例无明显临床症状,仅体检发现胰腺占位。
二、CT检查
28例均采用螺旋 CT(西门子Semation Sensation Cardiac 64排)扫描仪进行平扫加增强扫描。增强扫描采用CT专用高压注射器团注对比剂碘海醇80~100 ml,注射流速为3~4 ml/s,分别于注射开始后20~25 s、60~75 s、90~95 s扫描得到动脉期、胰腺期和平衡期图像。重建层厚为3 mm。观察瘤体的影像学特点,包括肿瘤的位置、形态、直径、内部结构、胰胆管情况、增强后肿瘤的强化情况以及肿瘤有无侵犯邻近器官、淋巴结及远处转移情况。瘤体直径取横轴位上最大面的长径,若多发,则每个病灶分别取值。内部结构主要观察瘤体密度是否均匀,瘤体内有无坏死及钙化等。CT值的测量取瘤体内实性部分。邻近组织器官被病灶包绕或与病灶分界不清均视为邻近器官侵犯。直径≥1 cm的淋巴结为肿大淋巴结,属淋巴结转移。CT片由3名高年资影像科医师分别阅读,并统一意见。
结 果
一、胰腺神经内分泌癌的影像学特征
28例胰腺神经内分泌癌中24例为单发,4例为多发,均为2个病灶,故共有病灶32个。18个病灶位于胰尾,10个位于胰头,2个位于胰体,2个位于胰体尾交界部。位于胰头的病例中有5例胰管扩张(胰管宽4~6 mm),1例胆管扩张(胆管横径>10 mm),2例胰胆管均扩张(胰管宽9~11 mm,胆管横径>10 mm),2例胰胆管无明显改变。瘤体直径1.0~20.0 cm,其中1个直径<2 cm,23个直径2~5 cm,8个直径>5 cm,平均直径5.1 cm。
直径<2 cm的1个病灶呈结节状,边界欠清晰,内未见明显坏死或钙化灶。2~5 cm直径的23个病灶呈结节状或团块状,其中5个病灶边缘较规则,4个病灶边缘欠规则,呈轻度分叶改变,11个病灶边缘呈分叶状,3个病灶边缘不可辨;17个病灶内可见坏死灶,4个病灶内可见钙化灶。直径>5 cm的8个病灶形态均呈团块状,其中2个病灶边缘较规则,4个病灶边缘呈分叶状,2个病灶边缘不可辨;8个病灶内均可见坏死灶,其中3个病灶内可见钙化灶,2个病灶内可见蜂房样分隔。
平扫病灶呈不均匀等、低密度,实性部分CT值29.3~48.8 HU。增强后病灶内实性部分(包括病灶的边缘和分隔)均有不同程度强化,动脉期CT值54.5~166.6 HU,胰腺期66.4~180.5 HU,平衡期59.3~135.1 HU,坏死部分无强化(图1、2)。 8个病灶强化峰值位于动脉期,21个病灶强化峰值位于胰腺期,3个病灶强化峰值位于平衡期。同体正常胰腺组织各期相CT值分别为11.2~60.4 HU(平扫期)、20.3~109.7 HU(动脉期)、44.0~141.8 HU(胰腺期)、48.5~118.4 HU(平衡期)。另外,有7个病灶强化程度始终低于同体正常胰腺组织。
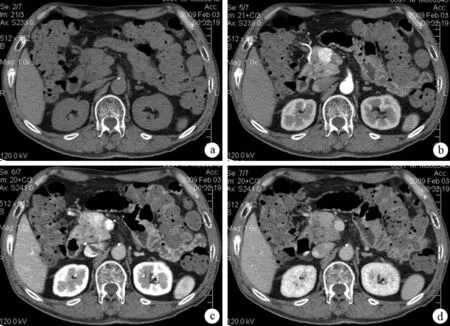
a:平扫期,胰头部见一等密度结节影;b:动脉期,结节显著强化,程度明显高于同体正常胰腺组织,低于同层面主动脉;c、d:胰腺期及平衡期,结节持续强化,程度始终高于同体正常胰腺组织
图1胰腺头部神经内分泌癌的CT征象
二、局部器官侵犯
23个病灶侵犯局部器官,其中9个侵犯邻近血管(包括肝动脉,肠系膜上动、静脉,脾动、静脉及左肾动脉等),6个侵犯邻近脏器(包括十二指肠和脾脏等),8个同时侵犯血管及脏器(包括肝动脉,肠系膜上动、静脉,脾动、静脉,十二指肠,脾脏和胃壁等)。9个病灶未见明显局部侵犯征象。
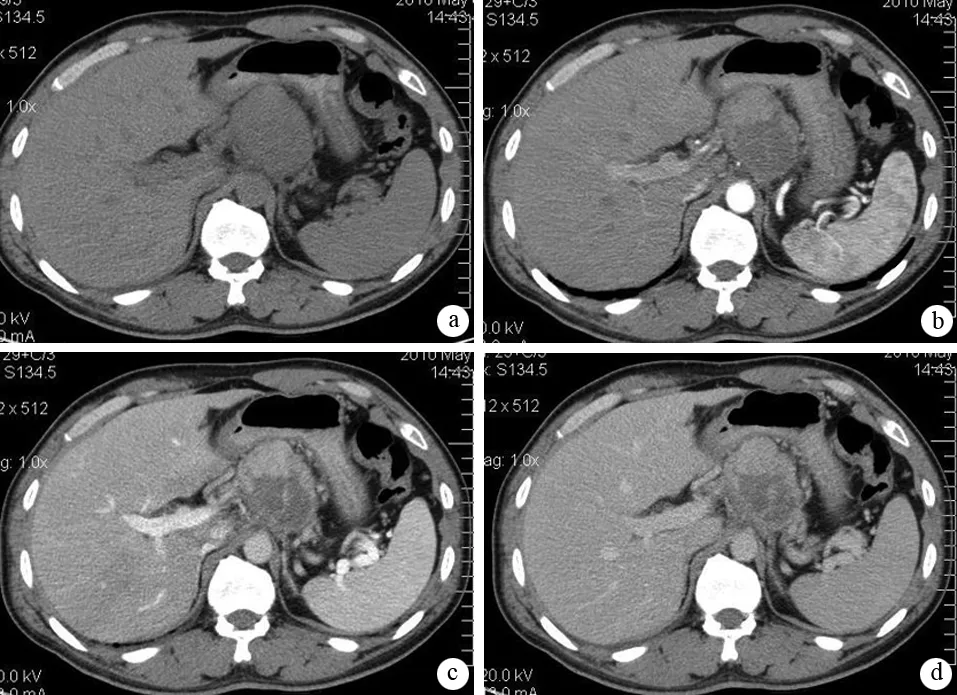
a:平扫期,胰体见一较大软组织肿块,边缘呈分叶状;b:动脉期,肿块不均匀强化,实性部分强化较明显;c、d:胰腺期及平衡期,肿块实性部分持续强化
图2胰腺体部神经内分泌癌的CT征象
三、淋巴结及远处器官转移
5例患者有淋巴结转移,分布多集中于腹膜后或病灶旁,但与病灶有明显分界。23例未见明显肿大淋巴结。6例发生远处转移(4例肝转移,2例左肾上腺转移),22例未见明确远处转移灶。
四、其他改变
9例患者有不同程度的胰源性门脉高压,主要表现为脾大、胃底食管静脉曲张等。1例患者于胰尾部可见一假性囊肿。1例患者同时发生了右肾透明细胞癌。
讨 论
胰腺神经内分泌肿瘤(pancreas endocrine tumors)是一类起源于全能干细胞或胰腺外分泌腺中分化成熟的内分泌细胞的较为少见的神经内分泌肿瘤。根据分泌激素的种类,肿瘤可分为功能性胰岛素瘤、无功能性胰岛素瘤、胃泌素瘤、胰高血糖素瘤等。各二级肿瘤根据肿瘤的生物学特性和免疫表型再行横向分类,分为良性倾向的高分化内分泌瘤、潜在恶性倾向的高分化内分泌瘤、低度恶性倾向的高分化内分泌癌、高度恶性倾向的低分化内分泌癌。本研究收集的是后3种类型,具有不同程度的恶性倾向,统称胰腺内分泌癌。根据世界卫生组织胰腺神经内分泌肿瘤分类标准(2004)和国际抗癌联合会胰腺神经内分泌肿瘤分类标准(2009),其共同的病理学特征是病灶≥2 cm,可见不同程度的局部侵犯或远处转移,或核分裂象≥2或4/10高倍镜视野[1-3]。
胰腺神经内分泌肿瘤好发于中青年,男女发病率无明显差异,本组男女比例为1∶1,但女性患者中有9例年龄≤45岁(20~45岁),男性只有3例≤45岁(38~45岁),提示女性的发病年龄较男性偏低。
胰腺神经内分泌肿瘤患者的临床症状除了肿瘤本身生长、侵犯所引起的症状外,还可出现一些内分泌紊乱的症状。功能性肿瘤可分泌胰岛素、胃泌素和胰高血糖素等,进而引起低血糖综合征、顽固的消化性溃疡及糖尿病等临床综合征。本组患者6例有低血糖,4例有高血糖。7例为体检发现而无明显不适,因此单从临床症状对其做出诊断较为困难[4-5]。
胰腺神经内分泌肿瘤的发病部位以胰尾较为多见。有学者报道[5],胰岛素瘤以胰尾部多见,而生长抑素瘤等则好发于胰头部,这可能与肿瘤的起源细胞相关。本组56%的病灶位于胰尾。肿瘤的形态常呈结节状或团块状,边界不清或欠清,边缘欠光整,可出现分叶状,这与肿瘤的恶性倾向相符合。肿瘤内部密度欠均匀,可见坏死、钙化灶。本组直径≤5 cm的病灶坏死率达70.8%,钙化率16.7%;直径>5 cm的病灶坏死率达100%,钙化率37.5%。与之前的报道一致[2,6]。胰腺神经内分泌肿瘤一般不累及胰管或胆管,但胰头部肿瘤可致胰胆管不同程度扩张。有报道认为,胰腺神经内分泌癌的肿块内部可见胰腺导管相关结构,说明其可能具有一定的侵犯导管的潜能[7]。胰腺神经内分泌癌为富血供肿瘤,增强后常明显强化,强化峰值以胰腺期较为多见,约占总病灶数的65.6%,与同体正常胰腺组织的强化峰值大致相仿,提示瘤体的血供与胰腺同源的可能性比较大。
胰腺神经内分泌癌可发生局部侵犯和远处转移,包括淋巴和器官转移,从而影响到治疗方法的选择,进而影响治疗效果和预后[8-9]。本组28例中23例发生局部侵犯,5例发生淋巴结转移,6例发生远处器官转移。这是与良性神经内分泌肿瘤相鉴别的一个较为重要的依据。
此外,本组资料显示9例患者发生不同程度胰源性门脉高压,表现为脾大、胃底食管静脉曲张等。与Yu等[6]的报道一致。有学者报道[10-12],胰腺神经内分泌肿瘤伴发其他肿瘤,如浆液性囊腺瘤、导管内乳头状黏液瘤(IPMN)、导管腺癌等。本组有1例患者同时发生了右肾透明细胞癌。
胰腺神经内分泌癌需与良性神经内分泌肿瘤相鉴别。后者通常体积较小、形态规则,平扫可呈等或等低密度,增强后较明显强化,胰管不受累、无扩张,邻近组织器官无明显侵犯征象。
胰腺神经内分泌癌还需与胰腺最常见的恶性肿瘤——导管腺癌相鉴别。(1)本病为富血管性,胰腺期明显强化且持续时间较长,而导管腺癌为乏血管性,增强后强化不明显;(2)本病瘤体内部坏死较常见,坏死的程度常更为彻底,表现为坏死灶密度更低,瘤体内还可见钙化,而导管腺癌则鲜见钙化;(3)本病对胰管的影响较导管腺癌轻;(4)本病的肿瘤形态较导管腺癌相对规则,边界较清[13]。
胰腺神经内分泌癌的瘤体内坏死明显或出现钙化时,需与胰腺囊性肿瘤,特别是浆液性囊腺瘤相鉴别:(1)胰腺囊性肿瘤的实性部分常表现囊壁上的实性结节,而本病则表现为囊壁不规则增厚或实性肿块;(2)胰腺囊性肿瘤内的囊性部分密度更低;(3)胰腺囊性肿瘤的边缘及内部分隔显示更为清晰[14]。
总之,胰腺内分泌癌的CT表现(包括平扫和增强)主要有以下几点:(1)胰尾部常见,可多发;(2)肿块直径常≥2 cm;(3)平扫病灶密度不均匀,可见坏死、钙化灶,病灶边缘欠清晰;(4)位于胰头部的肿块,其近端胰管常有不同程度扩张;(5)增强后有不同程度的强化,强化峰值常位于胰腺期;(6)病灶可侵犯邻近组织器官,亦可发生淋巴结及远处器官转移。以上几点结合患者的临床资料,做到术前诊断并不困难。
[1] Delellis RA,Lloyd RV, Heitz PU,et al. Pathology and genetics of tumours of endocrine organs. Lyon:IARC Press,2004,175-177.
[2] Rha SE, Jung SE, Lee KH, et al. CT and MR imaging findings of endocrine tumor of the pancreas according to WHO classification. Eur J Radiol, 2007,62:371-377.
[3] Bosman FT, Carneiro F, Hruban RH, et al. Pathology and genetics of tumours of the digestive system. Lyon: IARC,2010,13-14.
[4] Ishigaki S, Yoshihara A, Ohwada R,et al. Insulinoma with six islet cell tumors associated with severe hypoglycemia. Intern Med, 2009,48: 1041-1046.
[5] Arima H, Natsugoe S, Maemura K, et al. Asymptomatic somatostatinoma of the pancreatic head: report of a case. Surg Today, 2010, 40:569-573.
[6] Yu RS, Chen Y, Wang LH,et al. A large functional somatostatinoma in the pancreatic tail: atypical CT appearances. Turk J Gastroenterol, 2009,20:291-294.
[7] Chetty R. An Overview of practical issues in the diagnosis of gastroenteropancreatic neuroendocrine pathology. Arch Pathol Lab Med, 2008,32:1285-1289.
[8] Kouvaraki MA, Shapiro SE, Cote GJ,et al. Management of pancreatic endocrine tumors in multiple endocrine neoplasia type 1. World J Surg, 2006,30:643-653.
[9] 吕纯业, 胡先贵, 张怡杰,等. 胰腺神经内分泌癌的诊断和治疗(附8例临床报告).第二军医大学学报, 2005,26:859-862.
[10] Agarwal N, Kumar S, Dass J,et al. Diffuse pancreatic serous cystadenoma associated with neuroendocrine carcinoma: a case report and review of literature. JOP, 2009,10:55-58.
[11] Mortelé KJ, Peters HE, Odze RD,et al. An Unusual Mixed Tumor of the Pancreas: Sonographic and MDCT Features. JOP, 2009, 10:204-208.
[12] Chang SM, Yan ST, Wei CK, et al. Solitary concomitant endocrine tumor and ductal adenocarcinoma of pancreas. World J Gastroenterol, 2010,16: 2692-2697.
[13] Noone TC, Hosey J,Firat Z, et al. Imaging and localization of islet-cell tumours of the pancreas on CT and MRI. Best Pract Res Clin Endocrinology Metab, 2005,19:195-211.
[14] Hayashi K, Fujimitsu R, Ida M, et al. CT differentiation of solid serous cystadenoma vs endocrine tumor of the pancreas. Eur J Radiol, 2011,81:203-208.
CTfeaturesofneuroendocrinetumorofthepancreas:reportof28cases
DULi-juan,ZHANQian,SHAOCheng-wei,LUJian-ping.
DepartmentofRadiology,ShanghaiGeneralPrisonHospital,Shanghai201318,China
Correspondingauthor:SHAOCheng-wei,Email:cwshao@sina.com
ObjectiveTo observe computed tomography features of neuroendocrine tumor of the pancreas.MethodsComputed tomography scans for 28 patients with pathologically proven neuroendocrine tumor of the pancreas were retrospectively analyzed. The data of tumor locations, diameters of the tumor and internal composition, pattern of enhancement, changes of biliary and pancreatic duct, and lymphatic metastasis, remote metastasis were recorded.ResultsA total of 32 lesions were detected, 24 lesions were single lesions, while 4 lesions were multiple lesions (2 lesions within pancreas). The shapes of these lesions were nodule-like or mass-like. Eighteen lesions were located in pancreatic tail, 10 in pancreatic head, 2 in pancreatic body, and 2 between pancreatic tail and body. Among the lesions located in pancreatic head, pancreatic duct dilation were detected in 5 cases, bile duct dilation in 1 case, both biliary and pancreatic duct dilation in 2 cases, and no dilation in the remaining 2 cases. The diameters of the tumor ranged from 1.0 to 20.0 cm (mean 5.1 cm), and the size was <2 cm in 1 case, 2 ~5 cm in 23 cases; >5 cm in 8 cases. After enhancement, the lesions were enhanced to different degrees, and the peak value occurred in the pancreatic phase. Twenty-three lesions invaded adjacent vessels or organs, and lymphatic metastasis was observed in 5 cases, remote metastasis were recorded in 6 cases.ConclusionsNeuroendocrine tumor of the pancreas has certain features on computed tomography. It is highly likely to make the pre-operative diagnosis when clinical data is also taken into consideration.
Pancreas; Endocrine gland neoplasms; Tomography, X-ray computed; Retrospective studies
2013-01-15)
(本文编辑:屠振兴)
10.3760/cma.j.issn.1674-1935.2013.02.007
201318 上海,上海市监狱管理局总医院放射科(杜丽娟);第二军医大学长海医院放射科(詹茜、邵成伟、陆建平)
共同第一作者:詹茜
邵成伟,Email:cwshao@sina.com
