同时性子宫内膜和卵巢癌与子宫内膜癌卵巢转移的临床对比分析
2013-10-10覃庆锋
覃庆锋
(贵州省人民医院妇科 贵州 贵阳 550002)
子宫内膜癌,是女性最为常见的一种生殖系统的恶性肿瘤,通常发生在绝经后和围绝经期的女性群体中,主要是指一组在子宫内膜部位发生的上皮性的恶性肿瘤。卵巢癌,也是女性临床病症中一种发生于卵巢部位的恶性肿瘤。这两种疾病基本都属于原发性癌症。本文选择自2003年01月~2012年12月期间,我院收治的同时性子宫内膜和卵巢癌患者(A组)和子宫内膜癌卵巢转移患者(B组)各30例,并对他们的临床诊疗过程和结果进行统计、分析和比较。现将结果报告如下。
1 资料与方法
1.1 一般资料:随机选择2003年01月~2012年12月期间,我院收治过的同时性子宫内膜和卵巢癌患者30例,子宫内膜癌卵巢转移患者30例。将他们定为A组和B组进行分别治疗。
1.2 方法
1.2.1 手术治疗:对子宫内膜癌卵巢转移患者依据子宫内膜癌治疗方法进行手术分期治疗;对同时性子宫内膜和卵巢癌患者依据卵巢癌治疗方法进行分期的全面探查手术治疗。
1.2.2 辅助治疗:对子宫内膜癌卵巢转移患者进行放疗+化疗交替的辅助治疗;对子宫内膜和卵巢癌患者进行最少6个疗程的卵巢上皮性癌化疗治疗,即每隔3周对患者进行紫杉醇+顺铂(TP)方案或者顺铂+环磷酰胺 (PC)方案进行化疗。
1.2.3 术后随访:采用电话或门诊的随访方式对全部患者进行1~36个月的术后跟踪随访,以便于观察、记录和分析患者的术后情况。
1.3 统计学分析:利用SPSS12.0软件对全部60例患者进行临床治疗情况的数据统计和分析。当P<0.05时,比较差异有统计学意义。
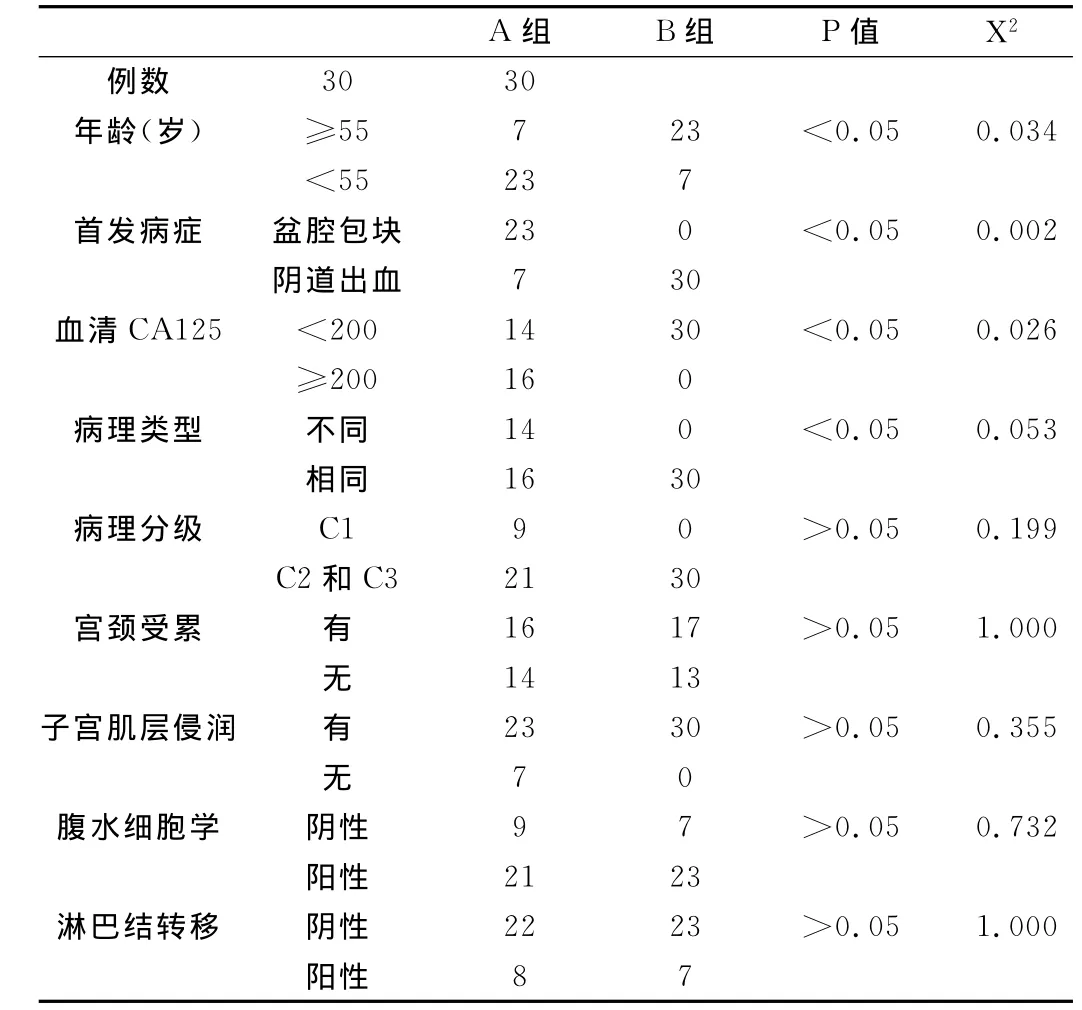
表1 两组患者的临床表现情况分析
2 结果
2.1 两组患者的临床表现情况分析:经过检测分析显示,两组患者在年龄、首发症状、血清CA125、卵巢与子宫病理类型方面具有显著性差异,比较存在统计学意义(P<0.05)。而在病理分级、宫颈受累、子宫肌层侵润、腹水细胞学以及淋巴结转移方面的比较不存在统计学意义(P>0.05)。详见表1。
2.2 两组患者术后疗效比较分析:经过术后1~36个月的跟踪随访记录分析显示,A组患者的术后治疗效果和预后情况明显要高于B组,特别是在生存时间和生存率方面尤为突出,组间比较具有显著性差异,存在统计学意义(P<0.05)。详见表2。

表2 两组患者术后疗效比较分析
3 讨论
目前,随着社会时代发展以及人们生活结构的改变,子宫内膜癌与卵巢癌同时发生的情况越来越多,并呈现逐年上升的趋势。而同时性子宫内膜和卵巢癌的临床症状有许多地方同子宫内膜卵巢转移症相似,因此,需要医疗人员进行严格、全面、细致的分析和诊断,以避免出现误诊。
3.1 病理鉴别同时性子宫内膜和卵巢癌与子宫内膜癌卵巢转移:经过试验分析显示,患者的子宫内膜以及卵巢双原发癌的病理类型不同时,较容易进行病症的诊断。在试验中,30例同时性子宫内膜和卵巢癌患者中有14例子宫内膜和卵巢的病理类型不同,其病症的诊断较为容易,但在30例子宫内膜癌卵巢转移患者中,全部患者的子宫内膜和卵巢的病理类型相同,导致医生在诊断时不容易进行病症的判断。女性的子宫内膜以及卵巢器官拥有相同的一个胚胎起源,也就是延伸形成的苗勒管系统。在人类机体活动中,作为形成单位的延伸苗勒管系统会对周围的环境情况进行反映,导致两个或多个的解剖部位在同一时间产生独立或相同的恶性肿瘤,给患者的生命安全造成极大的危害。由于病理类型的同源性,因此,医疗人员在采用免疫组化对患者进行诊断时就不容易进行病症的鉴别,从而导致出现误判或延时治疗等情况。根据研究分析显示,孕激素受体和雌激素受体在进行免疫组化的检验时,其所反映出的同时性子宫内膜和卵巢癌病症和子宫内膜癌卵巢转移病症存在差异性,即:A组当中,患者子宫同卵巢病理相同的为16例(占总例数的53.33%),不同的为14例(占总例数的46.67%);而B组当中,患者子宫同卵巢病理相同的为30例(占总例数的100.0%)。同时对同时性子宫内膜和卵巢癌患者(30例)以及子宫内膜癌卵巢转移患者(30例)进行一组免疫组化的检测分析,其检测的内容主要包括有PR、ER、P53、bc-l2、K-i67以及 HIR-2/nen。对结果进行比较分析,得出两组患者只有在PR、ER和bc-l2的结果比较方面存在显著性差异,具有统计学意义(P<0.05),也就是同时表达和反映患者两组患者在子宫内膜以及卵巢部位的肿瘤发展情况。而在P53、CAM512、K-i67、CEA、vimentin、CA125、CA199以及 HER-2/neu方面的结果分析显示存在对比性,但不具有显著差异,因此两组结果比较不存在统计学意义(P>0.05)。
目前,有部分学者提出在两种病症的病理诊断中采用相对特异化的分子生物标记对其病理情况进行鉴别。据有关报道显示,在10例子宫内膜性癌症患者中,对其第10染色体的同源丢失性磷酸酶-PTEN(张力蛋白基因)的突变情况以及杂合性丢失情况进行观察和分析,发现有3例患者为同时性子宫内膜和卵巢癌病症,有7例患者为子宫内膜癌卵巢转移病症。因此我们可以认定,在对患者子宫内膜和卵巢病理类型的鉴定过程中,可以采用特异分子的生物标记方法对其进行甄别和判断,这也是判断同时性宫体和卵巢癌症的一种新的临床病理诊断标准和途径。
3.2 临床鉴别同时性子宫内膜和卵巢癌与子宫内膜癌卵巢转移:在对同时性子宫内膜和卵巢癌以及子宫内膜癌卵巢转移患者的临床诊断过程中,对子宫内膜癌进行诊断时通常是在进行诊刮之后通过其病理进行确定的。在进行手术时,医疗人员必须首先对患者的腹腔情况进行探查和分析,并对切下的部分进行卵巢大小、子宫肌层浸润深度以及盆腔播散程度等方面的观察测量,然后将其子宫和卵巢一同送往实验室进行病理处理。若患者子宫内膜和卵巢两个部位的病理类型不同,则较容易对其双原发癌症进行确诊,并按照卵巢癌的治疗方面进行分期手术治疗,其中包括对盆腔淋巴结、转移病灶、阑尾和大网膜部位的切除手术。若患者子宫内膜和卵巢两个部位的病理类型相同时,则必须根据患者卵巢的大小、子宫内膜癌灶对肌层浸润的程度等方面对子宫内膜癌是否存在卵巢转移情况进行判断。经过本次试验研究比较显示,两组患者的具体临床情况如下:
3.2.1 A组(即双癌组)患者,其临床病症情况主要表现为:
3.2.1.1 患者的发病群体年龄较轻(<55岁的有23例患者,占76.67%),大多数患者是绝经前的妇女。
3.2.1.2 首发病症中,主要是盆腔内出现包块(有23例患者,占76.67%),且全部患者的卵巢直径>6.0cm。部分患者的卵巢肿物较为巨大,并且双侧均有存在。小部分患者存在阴道异常出血病症(有7例患者,占23.33%)。
3.2.1.3 血清CA125中,一半以上患者的术前血清CA125的值为≥200kU/L(有16例患者,占53.33%)。
3.2.1.4 子宫肌层浸润中,盆腔内扩散以及深度浸润的情况较为少见。
3.2.1.5 在治疗中,其治疗方法根据卵巢癌的原则进行手术治疗,外加化疗辅助治疗。并且患者的预后情况较好。
3.2.2 B组(即转移组)患者,其临床病症情况主要表现为:
3.2.2.1 患者的发病群体年龄较大(≥55岁的有23例患者,占76.67%),大多数患者是绝经后的妇女。
3.2.2.2 首发病症中,主要是绝经后出血(有26例患者,占86.67%),小部分患者存在盆腔包块(有4例患者,占13.33%)。
3.2.2.3 血清CA125中,30例患者的术前血清CA125的值全部为<200kU/L,占100.0%。
3.2.2.4 子宫肌层浸润中,肿瘤对肌层的浸润程度较深,且多半为盆腔内扩散和子宫深肌层的浸润。
3.2.1.5 在治疗中,其治疗方法根据子宫内膜癌的原则进行手术治疗,外加化疗以及放疗的辅助治疗。患者的预后情况较好,但比同时性子宫内膜和卵巢癌患者的预后情况差,并且术后3年内的无瘤生存率达到0。
3.3 临床治疗同时性子宫内膜和卵巢癌、子宫内膜癌卵巢转移:目前,在同时性子宫内膜和卵巢癌的临床诊治中,尚没有一个标准的、统一的治疗方案,大多是根据患者的实际病情采取相应的治疗措施,但对它的治疗同对子宫内膜癌卵巢转移患者的治疗在方法上有着原则性的区别。在本次研究中,双癌组(A组)采用的是卵巢癌手术治疗+6疗程化疗;而转移组(B组)采用的是子宫内膜癌手术治疗+化疗、放疗交替的方案进行治疗。经过对比,双癌组的术后治疗效果和预后情况明显要高于转移组,比较存在统计学意义(P<0.05)
[1]格央.子宫内膜癌卵巢转移的临床病理分析[J].中外医疗,2012,09(11):121-122
[2]姜萍,孙晓燕,龙菱.同时性子宫内膜和卵巢癌与子宫内膜癌卵巢转移的临床对比研究[J].中国实用妇科与产科杂志,2009,11(07):864-866
[3]郭文.中西医治疗子宫内膜癌和卵巢癌临床观察与护理[J].河南中医,2011,06(03):689-691
[4]马瑛,彭芝兰,杨谨.子宫内膜癌卵巢转移危险因素及保留卵巢的可行性探讨[J].实用妇产科杂志,2009,12(08):741-744
[5]周凤智,陈毅男,张国楠.子宫内膜癌卵巢转移临床病理分析[J].四川医学,2010,01(10):242-244
[6]王芝英,吴梅娟,闫鼎鼎,于爱军.子宫内膜癌卵巢转移的危险因素分析[J].肿瘤学杂志,2011,05(09):371-374
[7]柴芸,黄秀峰,谢幸,吕卫国,叶大风,陈怀增.子宫内膜癌卵巢转移的危险因素分析[J].中华妇产科杂志,2010,03(24):21-23
[8]宋学军,于爱军.年轻子宫内膜癌患者卵巢转移的危险因素分析[J].中国肿瘤,2012,07(02):592-595
[9]吴玉梅,赵群.子宫内膜癌卵巢转移的高危因素及预后分析[J].中国肿瘤临床,2012,16(07):914-916
