活动平台与固定平台全膝关节置换的比较研究
2013-07-02肖俊张朝贵唐广满许科峰刘卫峰汪建良
肖俊,张朝贵,唐广满,许科峰,刘卫峰,汪建良
(1.解放军101医院骨科,江苏 无锡 214000;2.湖南省娄底市中心医院骨科,湖南 娄底 417000)
对于老年重度骨关节炎(osteoarthritis,OA),全膝关节置换术(total knee arthroplasty,TKA)是一种能够有效缓解疼痛和恢复功能的治疗手段。很多研究显示,TKA 术后15年的假体生存率达90%以上[1]。基于上述成功经验,TKA越来越多地应用于更年轻和活动量更大的患者[2]。然而,长期的聚乙烯平台磨损和假体无菌松动常常是早期和晚期假体失效的原因[3]。活动平台假体TKA 的应用是为了在尽可能地适应膝关节复杂运动功能的同时减少聚乙烯假体磨损[4]。活动平台膝关节假体相对固定平台假体有很多理论上的优势,包括耐磨损和关节运动学等方面[5-7]。许多研究已经比较了固定平台和活动平台全膝关节置换的临床结果。然而,这些研究并没有清楚地揭示活动平台设计的假体全膝关节置换术后功能的优越性[8]。因此我们回顾了2009年3月至2011年3月我院骨科200例初次全膝关节置换术患者的资料,对固定平台假体和活动平台假体全膝关节置换术的早期疗效进行初步的比较。
1 资料与方法
1.1 一般资料 将2009年3月至2011年3月我院骨科确诊为OA 且既往无手术史的患者,随机应用活动平台型假体或固定平台型假体。再根据其应用的假体不同进一步分为两组:活动平台假体组和固定平台假体组。活动平台型假体组109例(116膝),其中男31例,女78例,年龄51~80岁,平均69.5岁;固定平台型假体组91例(97膝),其 中 男27例,女64例,年龄52~79岁,平均68.5岁。
1.2 方法 活动平台型假体使用Depuy RP假体,固定平台型假体使用Depuy PFC 假体(见图1~2)。所有的TKA 手术均由同一位富有经验的手术医师严格按照手术操作要求完成。术后由同一位康复师按照相同的康复计划指导患者功能锻炼。术后平均随访26个月(20~40个月)。
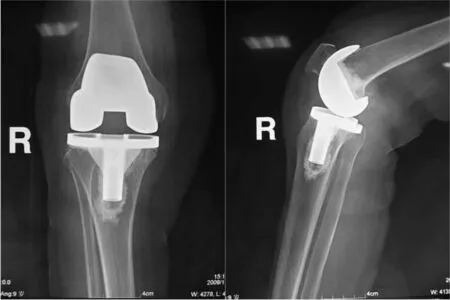
图1 活动平台型假体TKA 术后X线片
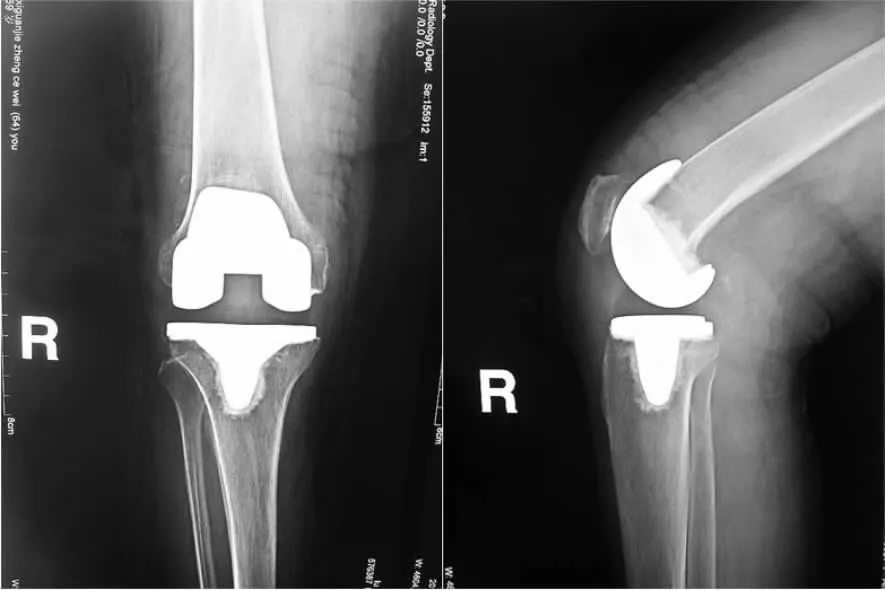
图2 固定平台型假体TKA 术后X线片
1.3 观察指标
1.3.1 临床指标 根据美国膝关节学会评分系统[9]对患膝进行术前及术后随访时的膝关节评分、功能评分和疼痛评分。根据Kim 等描叙的髌骨评分系统[10]进行术前及术后随访时的髌骨评分。
1.3.2 X线片检查指标 术后随访时在透视监视下拍术膝负重位X线片。在X线片上记录股骨角、胫骨角、胫骨平台后倾角、膝外翻角及髌骨高度(Insall-Salvati比值)。
1.3.3 统计学分析 应用两样本均数比较的t检验对计量资料进行统计学分析。对计数资料则应用χ2检验进行统计学分析。以P<0.05为差异有统计学意义。用SAS 6.12软件进行统计学分析。
2 结 果
2.1 临床结果 两组患者平均随访26个月,术前及最后随访时的检查结果见表1。固定平台组的体重指数和患膝内翻畸形与活动平台组相比差异无统计学意义(P>0.05)。活动平台组和固定平台组的术前膝关节评分、术后膝关节评分、术前疼痛评分、术后疼痛评分间差异无统计学意义。术前活动平台组患膝严重疼痛和中度者为79%,固定平台组为86%。术后患膝疼痛均明显改善。术后活动平台组中无疼痛和轻度疼痛者分别为87%、13%,固定平台组的为87.5%、12.5%。两组中均无中等和严重疼痛者。
术前活动平台组和固定平台组患膝屈曲挛缩率分别为(8.3±4.3)%,(8.5±3.5)%,最大活动度分别为(83.1±14.6)°,(80.1±16.9)°,两者相比差异无统计学意义(P>0.05)。术后屈曲挛缩率分别为(1±1.5)%(固定平台组)和(0.6±1.3)%(活动平台组),两组间差异无统计学意义(P>0.05)。活动平台组和固定平台组的术后最大活动度分别为(101.2±14.5)°,(120.42±13.8)°,两组间差异有统计学意义(P<0.05)。
活动平台组和固定平台组的术前功能评分、术后功能评分差异均无统计学意义。术前活动平台组和固定平台组分别有0.5%、1%的患者只能在户内活动,63.5%、15%的患者行走距离小于100m;术后两组分别有40%、47%的患者行走距离不受限,49%、43%的患者可以行走1km 以上。术前活动平台组和固定平台组的患者上下楼,分别为88%和81%需要辅助,术后则分别有96%、98%的患者可以正常上下楼。术前行走时44%的固定平台组患者和41%的活动平台组患者需要手杖和拐,术后则分别有94%、93%的患者可以正常行走不需要辅助。活动平台组和固定平台组术前髌骨评分、术后髌骨评分间差异无统计学意义。
3.2 X 线片检查结果 固定平台组和活动平台组的股骨角、胫骨角、胫骨平台后倾角间差异无统计学意义。两组的术前髌骨高度0.94cm(0.79~1.20cm)和0.95cm(0.76~1.21cm)、术后髌骨高度0.94cm(0.81~1.22cm)和0.94 cm(0.75~1.22cm)间差异无统计学意义(见表2)。
3 讨 论
TKA可以有效缓解严重膝骨关节炎患者的膝关节疼痛,改善膝关节功能。TKA 术后15年的假体生存率达95%以上[11]。但这些结果主要来自低活动量的年老人群。而当膝关节置换越来越多地应用于活动量更大的相对年轻的患者时,聚乙烯平台的磨损和假体的松动问题越来越受到重视[12]。由于相对于传统的固定平台膝关节置换有许多潜在的优势,活动平台假体膝关节置换在20世纪70年代开始应用于临床。活动平台的设计目的是通过增加假体关节面间的形合度和允许聚乙烯在胫骨假体上移动,进一步减少骨-假体界面和聚乙烯垫上下表面的应力,进而达到减少磨损的目的[13]。
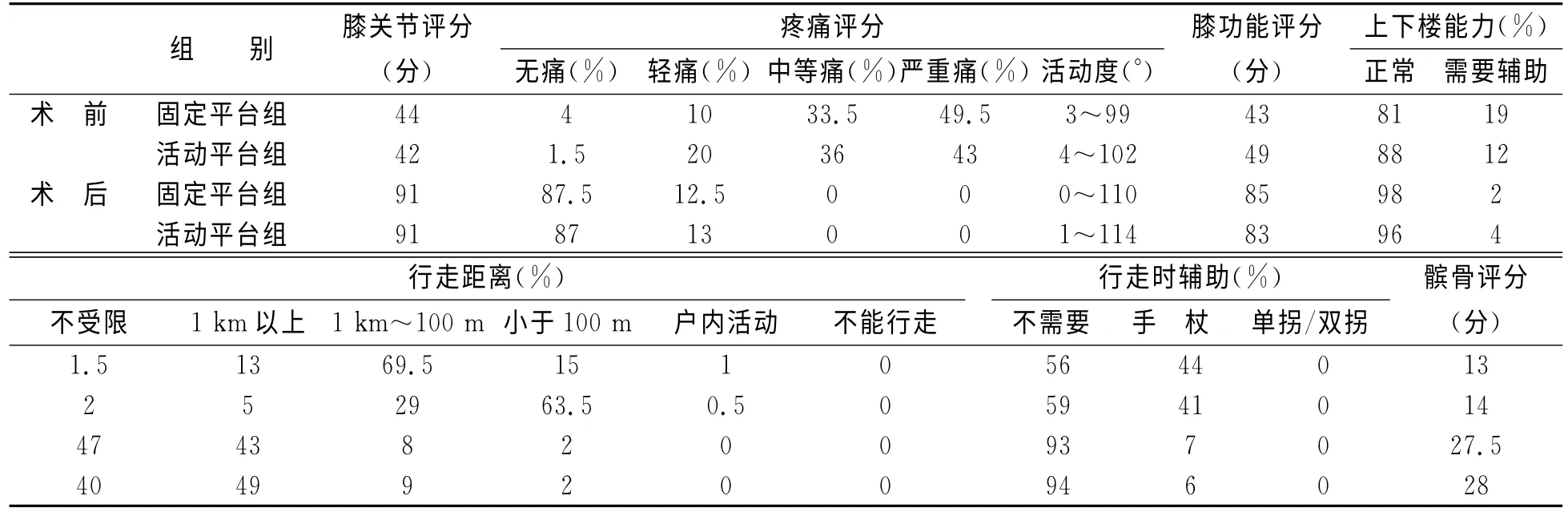
表1 固定平台组和活动平台组术后临床结果
表2 固定平台组和活动平台组术后随访的X 线检查结果()
活动平台假体膝关节置换的理论优势之一是会有更好的膝关节功能。我们的研究显示在关节的活动范围、残留痛、膝关节功能评分或一般健康方面两组没有明显区别。有一些比较研究也得出了类似的结果[14]。而且,一个关于活动平台和固定平台膝关节置换的随机试验的荟萃分析结果也显示两者在膝关节功能方面没有明显差别[15]。活动平台膝关节假体的另一个潜在优势是胫骨能够自动根据股骨调整力线,因此可以最大程度地减少胫骨假体旋转不良。理论上进一步可以改善髌股切迹,减少髌股疼痛的发生,这在我们的研究中也没有得到证实。聚乙烯平台脱位,是活动平台假体膝关节置换的一个潜在并发症,在我们的研究中没有发生。此外,有理论[16]认为活动人工膝关节假体最接近膝关节生理状态,活动中股骨假体与可旋转衬垫间匹配良好,应力分布均匀,聚乙烯衬垫的磨损减少,胫骨侧骨和假体界面应力减少,进一步减少机械失效和翻修手术的必要性,但在我们的短期研究中还不能得出支持这个观点的结论。
许多研究已经比较了固定平台和活动平台全膝关节置换的临床结果。然而,这些研究并没有清楚地揭示活动平台设计的假体全膝关节置换术后功能的优越性[8]。因此,本研究我们选用了同一厂家的活动平台和固定平台膝假体。所有的TKA 手术均由同一位富有经验的手术医师严格按照手术操作要求完成。术后由同一位康复师按照相同的康复计划指导患者功能锻炼。结果的评估由另外一位外科医师独立进行。本研究的不足之处在于两组患者的男女比例不一致,但我们认为不影响对两种不同假体膝关节置换的结果比较。尽管我们的研究平均随访2年多,但一个更长久的随访才能更好地评估一个假体能否更有效地预防松动。
总之,我们的研究结果显示,通过平均26个月的随访观察,活动平台假体和固定平台假体TKA术后都能明显改善患膝的功能和症状,但两者在膝关节评分、功能评分、疼痛评分、髌骨评分及X线检查结果方面均没有明显差异。这两种类型假体的磨损和远期存活率等情况需要进一步长期观察比较。
[1]Rodricks DJ,Patil S,Pulido P,et al.Press-fit condylar design total knee arthroplasty.Fourteen to seventeen-year follow-up[J].J Bone Joint Surg(Am),2007,89(1):89-95.
[2]Diduch DR,Insall JN,Scott WN,et al.Total knee replacement in young,active patients.Long-term follow-up and functional outcome[J].J Bone Joint Surg(Am),1997,79(4):575-582.
[3]Peters PC Jr,Engh GA,Dwyer KA,et al.Osteolysis after total knee arthroplasty without cement[J].J Bone Joint Surg(Am),1992,74(6):864-876.
[4]Callaghan JJ,Insall JN,Greenwald AS,et al.Mobilebearing knee replacement:concepts and results[J].Instr Course Lect,2001,21(50):431-449.
[5]Goodfellow J,O’Connor J.The mechanics of the knee and prosthesis design[J].J Bone Joint Surg(Br),1978,60(3):358-369.
[6]Buechel FF,Pappas MJ.Long-term survivorship analysis of cruciate-sparing versus cruciate-sacrificing knee prostheses using meniscal bearings[J].Clin Orthop Relat Res,1990(260):162-169.
[7]O′Connor JJ,Goodfellow JW.Theory and practice of meniscal knee replacement:designing against wear[J].Proc Inst Mech Eng H,1996,210(3):217-222.
[8]Kim YH,Kook HK,Kim JS.Comparison of fixedbearing and mobile-bearing total knee arthroplasties[J].Clin Orthop Relat Res,2001(392):101-115.
[9]Insall JN,Dorr LD,Scott RD,et al.Rationale of the knee society clinical rating system[J].Clin Orthop Relat Res,1989(248):13-14.
[10]Kim BS,Reitman RD,Schai PA,et al.Selective patellar nonresurfacing in total knee arthroplasty.10 year results[J].Clin Orthop Relat Res,1999(367):81-88.
[11]Ritter MA,Campbell E,Faris PM,et al.Long-term survival analysis of the posterior cruciate condylar total knee arthroplasty.A 10-year evaluation[J].J Arthroplasty,1989,4(4):293-296.
[12]Peters PC Jr,Engh GA,Dwyer KA,et al.Osteolysis after total knee arthroplasty without cement[J].J Bone Joint Surg(Am),1992,74(6):864-876.
[13]Goodfellow JW,O’Connor J.Clinical results of the Oxford knee.Surface arthroplasty of the tibiofemoral joint with a meniscal bearing prosthesis[J].Clin Orthop Relat Res,1986(205):21-42.
[14]Trousdale RT.Mobile VS.Fixed-bearing total knee arthroplasty:a clinical and radiologic study.By Woolson and Northrop[J].J Arthroplasty,2004,19(8):1061.
[15]Jacobs W,Anderson P,Limbeek J,et al.Mobile bearing vs fixed bearing prostheses for total knee arthroplasty for post-operative functional status in patients with osteoarthritis and rheumatoid arthritis[J].Cochrane Database Syst Rev,2004 (2):CD003130.
[16]O′Connor JJ,Goodfellow JW.Theory and practice of meniscal knee replacement:designing against wear[J].Proc Inst Mech Eng H,1996,210(3):217-22.
