肝胆管结核一例
2013-05-14常浩生杨绥冲聂勇黄建峰钱林枫李昌庚冯玉泉
常浩生 杨绥冲 聂勇 黄建峰 钱林枫 李昌庚 冯玉泉
患者,女,35岁。主要因“皮肤、巩膜黄染8个月”入院。患者8个月前无明显诱因出现皮肤黄染,伴有小便颜色加深、皮肤瘙痒、上腹部饱胀感,偶尔有背部不适感、食欲减退,无明显腹痛,无恶心、呕吐、发热、胸闷、心悸、咳嗽、咯痰及呼吸困难等伴随症状。患者于2009年5月11日就诊于北京协和医院,MRI检查显示:“肝门部梗阻,肝内胆管、左右肝管扩张,肝门部结构紊乱”(图1)。腹部超声检查显示:“肝内第一肝门处可见迂曲扩张管状结构,不排除肝门部胆管阻塞”。患者为进一步诊治于2009年5月18日来我院就诊。入院身体检查:全身皮肤、黏膜、巩膜中度黄染,无明显出血点。腹部平软,中腹部有深压痛感,无反跳痛,未扪及明显包块,肝、脾肋下未触及增大,双肾未触及异常,肝、脾浊音界正常,无叩击痛,双肾区无叩击痛,移动性浊音阴性,肠鸣音正常(4次/min),未闻及血管杂音。既往史:既往身体健康,否认患有肺结核、高血压病、糖尿病、冠心病等病史。患者自幼无月经史。甲型肝炎、乙型肝炎、丙型肝炎、戊型肝炎免疫学检查结果均阴性。免疫学检查结果显示(北京协和医院):人蛋白酶3特异性抗中性粒细胞胞质抗体(PR3-ANCA)、抗双链DNA抗体(DNA-IF)均阴性;促黄体生成素、促卵泡刺激素、孕酮均正常;肿瘤标记物CA19-9 229.91 U/ml、天冬氨酸转氨酶(AST)14 U/L、丙氨酸转氨酶(ALT)125 U/L、总胆红素(TBIL)164 μmol/L、直接胆红素(DBIL)125 μmol/L。术前我院X线胸片检查心肺正常;CT检查提示:肝内胆管扩张(图2)。
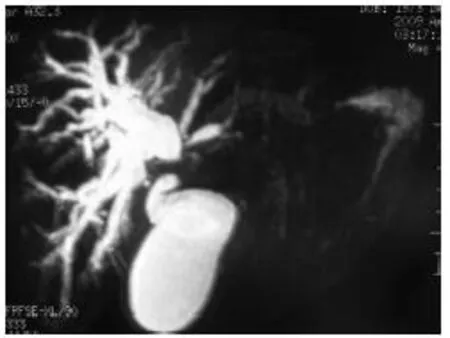
图1 磁共振胰胆管造影(MRCP),提示右肝管扩张、左肝管不显影
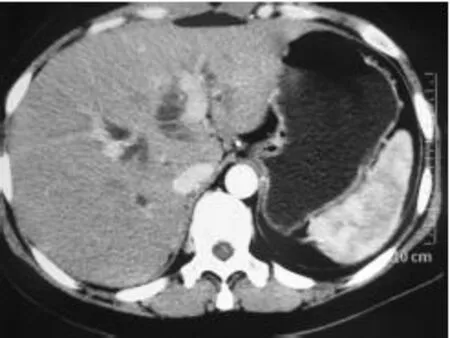
图2 CT增强扫描,门脉期可见与门静脉伴行的扩张肝管
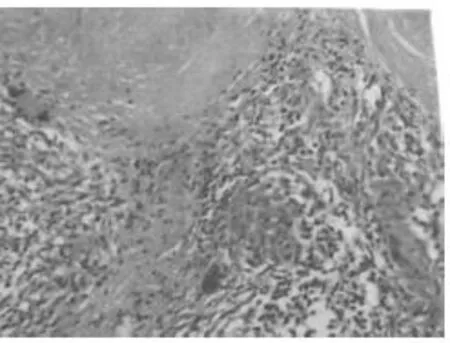
图3 患者病理检查,结果为结核结节形成(HE ×10)
完善术前检查后行剖腹探查术。术中探查:患者麻醉满意后,术者依次切开腹壁各层,显露腹腔发现,肝脏体积增大,肝脏与膈肌广泛粘连,膈肌腹膜可见大小不等乳白色结节,质地坚硬。肝脏呈暗褐色外观,胆囊轻度增大,体积约10 cm×5 cm×5 cm,胆囊壁布满大小不一的结节,如米粒大小,胆囊颈部及肝总管可触及实变,质地坚硬,胆囊颈部有1个1.0 cm×0.5 cm×0.5 cm的结节,质地坚硬,胆总管下段有1个2.0 cm×1.5 cm×1.5 cm的肿大淋巴结,肝脏表面有数个大小不一的白色结节,质地坚硬。肝十二指肠韧带上血管迂曲、扩张增粗。术中快速冰冻病理切片提示:炎症改变,不排除结核病变。小心游离出左右肝管分叉及肝管分叉以上的胆管分支。右肝管质地柔软,管壁未见异常,左肝管分叉部分向上的肝内胆管质地坚硬,管腔消失,用细胆管探子反复多次探查,通过狭窄部位进入左肝管,并流出白色脓性分泌物,约100 ml。考虑肝内胆管狭窄及肝外胆管壁增厚,组织松脆。无法行胆肠吻合术,决定行肝内胆管U形管引流术。术后病理确诊为结核(图3)。术后化验:血清结核抗体阳性。PPD试验硬结直径18 mm×20 mm,呈强阳性。术后病理回报:腹膜结核,累及胆囊;胆管结核。术后予以抗炎治疗,头孢米诺(氨羧甲氧头孢霉素)1.5 g,静脉滴注,2次/d,共7 d。病情平稳出院后14 d,患者就诊解放军第309医院予以抗结核治疗。结核化疗方案为2HRZS/10HRE;给予链霉素1.0 g,肌内注射,1次/d,共2个月,口服异烟肼、利福平和乙胺丁醇6个月,随访1年后,2010年5月10日来我院复查,实验室检查肝功能各项指标均正常。患者黄疸消失。
讨 论
肝结核主要是由全身粟粒性肺结核经过肝动脉血流进入肝脏,或消化道结核分枝杆菌经门静脉进入肝脏造成感染,只有当机体免疫力极度低下,大量结核分枝杆菌侵入肝脏时才致病。肝结核的基本病理变化是形成肉芽肿样改变,可因侵入病原菌的数量、部位和机体免疫功能状况等因素,发展成不同的病理类型。
肝结核的分型目前尚未完全统一[1],可分为以下几种类型:(1)粟粒型:为全身血行播散性粟粒性结核的一种,病变呈粟粒大小、质地坚硬,呈白色或灰白色多发小结节,可广泛散布于整个肝脏。病情严重,临床诊断困难,多为尸解或剖腹探查时发现。(2)结节型:病灶比较局限,形成2~3个以上、质地坚硬、灰白色的实质性单发或多发结节;或附近病灶融合成团,酷似瘤样病变,又称结核瘤。(3)脓肿型:结核病灶中心坏死形成白色或黄白色干酪样脓液,可以单发或多发,脓腔多为单房,少有多房。(4)胆管型:病灶累及胆管或结核脓液感染胆管形成胆管结核病变;胆管壁增厚、溃疡或狭窄。此型较少见。
本例报道就为胆管结核合并胆管脓肿形成。患者术中发现腹腔广泛粟粒样结节,肝十二指肠粘连致密、分离困难,反复穿刺均未探及胆总管,于肝门部切开肝门板后穿刺,分离出左肝管,内有大量脓液,右肝管抽出胆汁,这种胆管梗阻时间长,胆管结核分枝杆菌感染后组织脆弱,扩张不明显,术中切忌盲目切开,不能强行胆-肠吻合术。做U形管引流可减除黄疸,恢复肝功能;待抗结核治疗后结合X线造影所见,再行肝内胆管与肠管吻合,拔出U形管。该例患者各种病理类型同时存在。肝门部的肺外结核极为罕见,一般为肝结核,肝结核患者中1/3可累及胆管,而胆管结核也可累及肝脏。该例胆管结核患者,术中未能探及肝脏有明显结核样改变。胆管结核受累的途径有经动脉途径、门静脉途径、淋巴途径、周围器官组织的直接蔓延,甚至有经胃肠道逆行感染的可能。一般诊断应根据感染途径进行检查,如血液、X线胸片、胸部CT检查等。标本活检病理检查及诊断性治疗可以确定诊断。
其易延迟诊断或误诊的原因为:缺乏典型的结核中毒征象,如低热、盗汗、消瘦等表现。也无结核病感染病史及家族史。有些肺外结核症状轻,病情多变,较隐匿,甚至可以治愈。部分患者缺乏完善而非常必要的检查。肝门部占95%以上为肝门胆管癌,肝门胆管癌又占肝外胆管肿瘤的58%~70%,肝门胆管结核的发病率低[2],两者仅凭影像学检查所见差别甚微,极容易误诊或延迟诊断。而本例患者的临床特点是:(1)发病年龄较轻,居住在经济不发达地区;(2)患者自幼未出现过月经,曾经超声检查显示:子宫黏膜钙化;(3)缺少结核中毒症状及其他典型症状;(4)以上腹部症状和全身情况为主要表现;(5)生化检查主要以梗阻性黄疸及肝脏损伤为主。X线胸片检查显示无肺结核病灶,B超检查显示肿块血流信号弱或无;CT检查显示:低密度不均匀病灶,呈团块状,与胆管癌影像学所见相似。
通过本例患者的诊治过程,应总结经验教训,提高对肺外结核的整体认识;认真询问病史,进行详细的体格检查,完善辅助检查,了解疾病的演变过程;同时,避免诊断思维的偏差和局限性,在诊断过程中既要考虑常见病、多发病,又要想到患结核病的可能。
参 考 文 献
[1] 李月华,迟晶.肝结核的临床及病理特点.中国医科大学学报,1996,25(2):193-194.
[2] 黄志强,周宁新,黄晓强.肝门胆管癌的外科治疗.消化外科,2003,2(4):229-238.
