双水平气道正压通气治疗高龄心力衰竭的临床观察
2013-04-24秦朝晖朱汉东桂李丽
秦朝晖,朱汉东,熊 岗,徐 靖,李 光,柯 珊,桂李丽
双水平气道正压通气治疗高龄心力衰竭的临床观察
秦朝晖,朱汉东*,熊 岗,徐 靖,李 光,柯 珊,桂李丽
(武汉市亚心七医院心内科,武汉 430071)
探讨双水平气道正压通气(BiPAP)对高龄慢性心力衰竭急性加重期患者辅助治疗的有效性及安全性。分析2011年7月至2012年12月期间在武汉市亚心七医院心内科住院的40例慢性心力衰竭急性加重期的高龄患者[男22例,女18例,年龄(79.0±5.5)岁]的临床资料,对比分析使用BiPAP治疗前、后临床参数的变化(包括呼吸频率、血压、心率、血氧饱和度、血气分析、氨基端脑钠肽前体水平、心功能NYHA分级),统计气管插管率、呼吸机相关并发症发生率。与治疗前相比,BiPAP治疗后动脉血气分析氧分压、血氧饱和度均升高(<0.001);收缩压、舒张压、心率、呼吸频率、心功能分级、氨基端脑钠肽前体水平均下降(<0.01);治疗有效38例,气管插管2例;死亡2例。无呼吸机相关性肺炎、恶性心律失常、新发心肌梗死病例。BiPAP辅助治疗能够改善高龄心力衰竭急性加重期患者的多项临床参数,迅速、安全地改善患者的心肺功能。
双水平气道正压通气;心力衰竭;老年人;低氧
中国人口正在老龄化,社会及医疗保障体系面临越来越大的挑战[1,2]。慢性心力衰竭是高龄患者的常见疾病,同时常常合并多种基础疾病,易在短期内并发重要脏器的严重并发症,预后极差[3]。新近的临床研究表明,无创机械通气明显地扩大了机械通气的临床应用范围,尤其是在辅助治疗急性心源性肺水肿时,可显著降低气管插管率和死亡率[4−6],可以与标准的、强化的药物治疗发挥协同作用。双水平气道正压通气(bilevel positive airway pressure,BiPAP)是目前无创通气中的常用模式。本研究旨在讨论无创BiPAP用于高龄慢性心力衰竭急性加重期辅助治疗的疗效和安全性。
1 对象与方法
1.1 研究对象
2011年7月1日至2012年12月31日期间武汉市亚心七医院心内科重症监护病房收治的40例慢性心力衰竭急性加重期合并低氧血症的高龄患者,其中男性22例,女性18例,年龄(79.0±5.5)岁,>90岁3例,80~90岁12例,75~79岁16例,70~74岁9例。合并高血压病37例(高血压病3级30例);冠心病27例(急性心肌梗死8例、心绞痛19例,其中陈旧性心肌梗死10例、室壁瘤2例、缺血性心肌病6例);心脏瓣膜病4例;糖尿病14例;慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)16例;慢性肾功能不全14例;卒中5例。
1.2 病例选择
慢性心力衰竭急性加重合并低氧血症的高龄患者,符合无创BiPAP通气方式治疗适应证,无禁忌证。入选标准:(1)年龄≥70岁;(2)存在左心衰竭合并Ⅰ型呼吸衰竭的临床表现和检验结果,如血气分析提示低氧血症,血氨基端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-pro-BNP)增高;(3)血流动力学相对稳定;(4)神志清醒,能够合作;(5)能耐受鼻/面罩,无影响使用鼻/面罩的面部畸形或创伤;(6)不需要气管插管保护(无误吸、严重消化道出血、气道分泌物过多和排痰不畅等情况);(7)可能合并COPD、哮喘急性发作、呼吸肌疲劳、低通气综合征等临床疾病。排除标准:(1)昏迷,自主呼吸微弱;(2)严重低氧血症、酸中毒,需气管插管支持才能纠正时;(3)误吸可能性大;(4)上呼吸道机械性阻塞;(5)严重肺部感染、分泌物多不易排出;(6)面部创伤、手术后、畸形;(7)精神极度紧张、不能配合BiPAP。
1.3 治疗方法
所有患者在使用BiPAP以前均立即给予利尿、扩张血管、强心等药物治疗,患者均使用凯迪泰公司Floton ST25无创呼吸机治疗(BiPAP)。工作模式:S/T;设置呼吸频率:10~12次/min;吸呼比为1∶2;氧流量<10L/min;压力宜逐渐调整:吸气相正压(inspiratory positive airway pressure,IPAP)由8~12cmH2O(1cmH2O=0.098kPa)、呼气相正压(expiratory positive airway pressure,EPAP)由4~6cmH2O逐渐上调,直至疗效最佳时。根据血气分析结果调整呼吸机参数,如果临床情况改善,PaCO2下降>16%、pH>7.30、PO2>60mmHg(1mmHg=0.133kPa),提示初始治疗有效,继续无创通气治疗。否则应尽快调整治疗方案,或改气管插管,以免延误治疗时机。每次用3~6h,1~3次/d,病情较重者持续使用至病情缓解,最长的使用136h,一般在(47.7±35.3)h,IPAP(12.7±3.2)cmH2O,EPAP(4.9±1.2)cmH2O。
1.4 监测指标
(1)一般生命体征的监测:一般状态、神志等;(2)呼吸系统的症状和体征:呼吸困难的程度、呼吸频率、胸腹活动度、辅助呼吸肌活动、呼吸音、人机同步性等;(3)循环指标:心率、血压、NT-pro-BNP;(4)呼吸机通气参数:潮气量、压力、频率、吸气时间、漏气量等;(5)指脉氧饱和度监测、动脉血气分析;(6)血糖、电解质、肝肾功能。
1.5 统计学处理
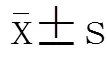
2 结 果
与治疗前比较,无创BiPAP辅助治疗后血气分析结果,氧分压、血氧饱和度升高(<0.001);收缩压、舒张压、心率、呼吸频率、心功能分级、NT-pro-BNP水平下降(<0.01);二氧化碳分压、pH值、碳酸氢根离子浓度,差异无统计学意义(>0.05;表1)。
本组治疗有效38例,气管插管2例。院内死亡2例,其中1例因拒绝气管插管死亡,1例气管插管后放弃进一步治疗,自动出院后死亡。无呼吸机相关性肺炎、恶性心律失常、新发心肌梗死病例。
3 讨 论
慢性心力衰竭急性加重是临床常见的急危重症,治疗较为棘手,常导致患者反复住院,预后差,是高龄患者常见的死亡原因。高龄是心力衰竭的主要危险因素之一,>80岁人群心力衰竭的发病率较<60岁人群增高10倍[7]。无创机械通气在救治急性肺水肿方面已有报道,但是,无创BiPAP用于高龄心力衰竭急性加重期的报道较少。
高龄患者由于年老体衰、心肺肾储备功能差、呼吸肌退化,同时可能合并多种疾病,如COPD、卒中、高血压、冠心病、糖尿病、慢性肾功能不全等,因此,在慢性心力衰竭急性加重时更容易发生呼吸肌疲劳,导致低氧血症和组织缺氧,进一步使心力衰竭恶化和多器官功能衰竭,使治疗难度增加。张磬文等[8]的研究结果提示高龄组冠心病和高血压性心脏病引起的心力衰竭比例最高。

表1 患者BiPAP辅助治疗前、后临床参数的比较
BiPAP: bilevel positive airway pressure; SBP: systolic blood pressure; DBP: diastolic blood pressure; HR: heart rate; R: respiratory rate; NT-pro-BNP: N-terminal pro-brain natriuretic peptide; SaO2: arterial oxygen saturation; PaO2: arterial partial pressure of oxygen; NYHA: New York Heart Association; PaCO2: arterial partial pressure of carbon dioxide; HCO3-: bicarbonate. 1mmHg=0.133kPa
Tallman等[9]报道美国国家急性失代偿性心力衰竭(ADHERE)注册登记研究中2 430例急性失代偿性心力衰竭无创通气治疗的成功率为97%,院内死亡率为7.9%。本研究结果显示,40例患者行无创BiPAP有效38例,无呼吸机相关性肺炎、恶性心律失常、新发心肌梗死病例;无创BiPAP平均应用48h后,NT-Pro-BNP明显下降,从12 940ng/L降至6 490ng/L,提示无创BiPAP辅助治疗可以改善高龄患者慢性心力衰竭急性发作的临床结局,与国外研究结果相似。总结武汉市亚心七医院应用无创BiPAP的初步经验有:(1)无创BiPAP治疗前期对医护人员进行全员充分的岗前培训,避免漏气、误吸、痰堵等情况发生,保证呼吸机的安全有效使用;(2)正确地选择合适的病例,如各种病因导致的心力衰竭急性加重同时合并低氧血症;(3)在规范的药物急救下,尽可能早地应用无创BiPAP通气治疗;(4)必须加强多种监测措施,包括有创动脉血压和中心静脉压监测,随时调整呼吸机参数,避免延误诊治时机。
正确使用无创BiPAP呼吸机时应注意以下几点:(1)必须与患者进行充分的沟通,减轻患者心理上的恐惧与不安,增强对治疗的信心;(2)正确连接好通气管路并带好面罩后才能开启呼吸机;(3)在最初20min内医护人员必须陪伴患者适应无创呼吸机的治疗,等待患者适应无创呼吸机和取得初步疗效后,再以合适的松紧度固定头带;(4)帮助患者选择合适的体位,通常选择半卧位,头部抬高>30°;(5)选择适合患者脸形的鼻/面罩,使漏气量最小;(6)不在较高的吸气压力参数下将呼吸机管道与鼻面罩连接后再戴到患者面部,以免在连接过程中由于漏气使患者感到明显不适;(7)EPAP不宜过高,压力随病情调整;(8)加强呼吸道的管理:气道的湿化、分泌物的及时清除,以保持气道通畅。
无创BiPAP应用于高龄心力衰竭患者,其作用机制可能涉及以下多个方面:(1)增加肺顺应性,防止肺泡萎陷,改善氧合,提高血氧分压和血氧饱和度;(2)减少肺毛细血管液体渗出,有利于肺泡氧穿过肺泡毛细血管膜进入毛细血管,改善通气血流比,减少肺内的分流;(3)帮助患者克服气道阻力,减轻呼吸肌负荷,使呼吸肌做功减少,心脏所需做功相应减少,降低了心肌氧耗量及对冠脉血流的需求;(4)缓解高龄心力衰竭患者呼吸肌的疲劳,增强患者吸气深度和吸气量;(5)增加胸内正压,使静脉回心血量减少,降低左心跨壁压力,降低后负荷,提高心输出量,改善心脏功能。本研究显示高龄心力衰竭急性加重期患者使用BiPAP辅助治疗能够改善多项临床参数,迅速、安全地改善患者的心肺功能。因此,高龄心力衰竭合并低氧血症患者应该尽早应用无创BiPAP辅助治疗。
[1] Wong IO, Cowling BJ, Leung GM,. Age-period-cohort projections of ischaemic heart disease mortality by socio-economic position in a rapidly transitioning Chinese population[J]. PLoS One, 2013, 8(4): e61495.
[2] Feng Z, Liu C, Guan X,. China’s rapidly aging population creates policy challenges in shaping a viable long-term care system[J]. Health Aff (Millwood), 2012, 31(12): 2764−2773.
[3] 张鹏宇, 李 芳. 老年人心力衰竭临床特点分析[J]. 中华老年医学杂志, 2012, 32(7): 1469−1470.
[4] Shirakabe A, Hata N, Yokoyama S,. Predicting the success of noninvasive positive pressure ventilation in emergency room for patients with acute heart failure[J]. J Cardiol, 2011, 57(1): 107−114.
[5] Yamamoto T, Takeda S, Sato N,. Noninvasive ventilation in pulmonary edema complicating acute myocardial infarction[J]. Circ J, 2012, 76(11): 2586−2591.
[6] Salman A, Milbrandt EB, Pinsky MR. The role of noninvasive ventilation in acute cardiogenic pulmonary edema[J]. Crit Care, 2010, 14(2): 303.
[7] Pladeck T, Hader C, Von Orde A,. Non-invasive ventilation: comparison of effectiveness, safety, and management in acute heart failure syndromes and acute exacerbations of chronic obstructive pulmonary disease[J]. J Physiol Pharmacol, 2007, 58 (Suppl 5): 539−549.
[8] 张磬文, 拓西平, 杨显兵, 等. 高龄老年心力衰竭患者病因谱分析[J]. 中国老年保健医学, 2009, 9(5): 11−12.
[9] Tallman TA, Peacock WF, Emerman CL,. Noninvasive ventilation outcomes in 2430 acute decompensated heart failure patients: an ADHERE Registry analysis[J]. Acad Emerg Med, 2008, 15(4): 355−362.
(编辑: 张青山)
Efficacy and safety of bilevel positive airway pressure ventilation in elderly patients with acute exacerbation of heart failure
QIN Zhao-Hui, ZHU Han-Dong*, XIONG Gang, XU Jing, LI Guang, KE Shan, GUI Li-Li
(Department of Cardiology, Wuhan Asia Heart Hospital No.7, Wuhan 430071, China)
To evaluate the efficacy and safety of bilevel positive airway pressure (BiPAP) ventilation as adjuvant therapy in the aged patients with acute exacerbation of chronic heart failure.A total of 40 aged patients with acute exacerbation of chronic heart failure admitted in our department from July 2011 to December 2012 were enrolled in this study. There were 22 males and 18 females, with the age of (79.0±5.5)years. Their respiratory rate, blood pressure, heart rate, pulse oxygen saturation, arterial blood gas analysis, serum level of N-terminal pro-brain natriuretic peptide (NT-pro-BNP), and the class of New York Heart Association (NYHA) before and after BiPAP ventilation were recorded and compared. The rates of endotracheal intubation and complications after BiPAP ventilation were analyzed.After BiPAP ventilation, arterial partial pressure of oxygen, and arterial oxygen saturation were elevated compared with those before treatment (<0.001), but, systolic blood pressure, diastolic blood pressure, heart rate, respiratory rate, NYHA class, and serum level of NT-pro-BNP were reduced (<0.01). Of all patients, 38 cases were effective to BiPAP ventilation, and 2 cases required endotracheal intubation. Two patients died in hospital. No breathing machine-related pneumonia, severe arrhythmia, or newly occurred myocardial infarction was found.BiPAP, as an adjuvant therapy, improves the clinical symptoms in the elderly patients with acute exacerbation of heart failure, and promotes the heart and lung function rapidly and safely.
bilevel positive airway pressure; heart failure; aged; hypoxia
R541.6; R592
A
10.3724/SP.J.1264.2013.00234
2013−06−14;
2013−07−18
朱汉东, E-mail: zhuhandong_JP603@126.com
