高龄急性心肌梗死患者的临床特点
2013-04-24朱冰冰程训民张启高宫剑滨
朱冰冰, 程训民, 王 磊, 马 瑞, 杭 涛, 张启高, 宫剑滨
高龄急性心肌梗死患者的临床特点
朱冰冰, 程训民*, 王 磊, 马 瑞, 杭 涛, 张启高, 宫剑滨
(南京军区南京总医院心内科, 南京 210002)
探讨高龄和非高龄急性心肌梗死患者的临床表现和治疗措施的差异。将临床确诊为急性心肌梗死年龄≥75岁的46例患者(高龄组)与<75岁的308例患者(非高龄组)进行对照研究,回顾性分析其临床症状、危险因素和采用的治疗措施。与非高龄组比较,高龄组患者以呼吸困难、疲乏等心功能不全为首发症状者多见(39.1%16.6%,<0.01),女性(56.5%29.2%,<0.05)及非ST段抬高心肌梗死(45.7%28.2%,<0.01)多见。高龄组合并高血压、糖尿病(60.9%47.1%,34.8%15.6%,<0.05)比例高,而血脂异常、吸烟比例低于非高龄组(32.6%52.3%,34.8%63.6%,<0.05)。高龄组从出现症状到入院时间更长(<0.05),接受冠状动脉造影及再灌注治疗者少于非高龄组(78.2%95.8%,71.8%94.8%,<0.05。高龄组肾功能恶化者更多见(6.5%0.3%,<0.05)。高龄急性心肌梗死患者的不典型临床症状多见,而且接受再灌注治疗者的比例低。
急性心肌梗死; 危险因素; 冠状动脉造影; 高龄老年
随着人类寿命的延长,高龄急性心肌梗死(acute myocardial infarction,AMI)患者逐年增多,已成为高龄人群最主要的死亡原因之一[1]。高龄AMI患者有其自身特点,但以往的研究纳入老年人数量有限,且多以≥65岁为老年标准。本文回顾性分析75岁以上高龄AMI患者的临床表现、危险因素及处理措施,并与75岁以下非高龄患者进行对比分析,为高龄AMI患者的临床诊断、治疗和预防提供参考。
1 对象与方法
1.1 对象
2008年6月至2012年6月在南京军区南京总医院住院的AMI患者。分为2组:高龄组46例,年龄≥75岁(75~91岁),平均(79.5±3.4)岁;非高龄组308例,年龄<75岁(36~74岁),平均(61.8±8.4)岁。
1.2 AMI诊断标准
AMI诊断标准根据中华医学会心血管病学会《急性ST段抬高型心肌梗死诊断和治疗指南》(2010)和《不稳定性心绞痛及非ST段抬高型心肌梗死诊断和治疗指南》(2007)。心肌坏死的生化标志物(肌钙蛋白)升高超过正常值上限,并有动态变化,同时至少伴有下列1项心肌缺血的证据:缺血症状;新发缺血性心电图改变(新发ST-T改变或左束支传导阻滞)。排除标准:冠状动脉畸形、多发性大动脉炎及非冠状动脉粥样硬化所致AMI者。
1.3 方法
对入选的患者采集临床资料、危险因素及冠状动脉造影特点,并进行病例对照分析。包括早发冠心病家族史(第一代直系亲属父55岁、母65岁以前患冠心病者,则认为有冠心病家族史)。吸烟史,指平均每天至少1支,并且连续吸烟时间≥1年,现仍在吸烟或入院时戒烟不足1个月者。高血压诊断标准按照《中国高血压防治指南》(2010):血压≥140/90mmHg,或已在降压治疗。糖尿病指空腹血糖≥7.0mmol/L或餐后2h血糖≥11.1mmol/L或已接受糖尿病治疗。血脂异常:根据我国《中国成人血脂异常防治指南》(2007):既往或本次入院血脂指标中符合以下任意一项者:总胆固醇(total cholesterol,TC)≥5.18mmol/L;低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)≥3.37mmol/L;甘油三酯(triglyceride,TG)≥1.70mmol/L;高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)≤1.04mmol/L。肥胖定义为体质量指数(body mass index,BMI)≥30kg/m2。
1.4 统计学处理
统计分析采用SPSS10.0软件完成。计量资料以均数±标准差表示,采用组间检验;计数资料用阳性例数与阳性率表示,比较用2检验。<0.05为差异有统计学意义。
2 结 果
2.1 高龄组与非高龄组AMI临床症状比较
高龄组以胸痛为首发症状者26例(56.5%),显著低于非高龄组(248例,80.5%,<0.01)。高龄组以呼吸困难、极度疲乏等心功能不全症状为首发症状者占18例(39.1%),显著高于非高龄组(51例,16.6%,<0.01)。以其他症状如上腹部不适、恶心、呕吐、心悸、出汗及晕厥等为首发症状者两组间差异无统计学意义(4.3%2.9%,>0.05)。
2.2 高龄组与非高龄组AMI心电图比较
两组心电图表现也有所不同,高龄组心电图表现为ST段抬高型心肌梗死(ST elevation myocardial infarction,STEMI)者24例(52.2%),显著低于非高龄组(219例,71.1%,<0.05)。而高龄组以非STEMI(NSTEMI)表现者21例(45.7%),显著高于非高龄组(87例,28.2%,<0.01)。高龄组表现为完全性左束支传导阻滞者1例(2.2%),非高龄组2例(0.6%),两组间差异无统计学意义(>0.05)。
2.3 高龄组与非高龄组AMI危险因素比较
两组间AMI危险因素的比较见表1。高龄组与非高龄组比较,女性比率显著增多(<0.05);吸烟史及血脂异常高龄组显著低于非高龄组,而合并高血压、糖尿病者高龄组比率显著高于非高龄组(<0.05)。
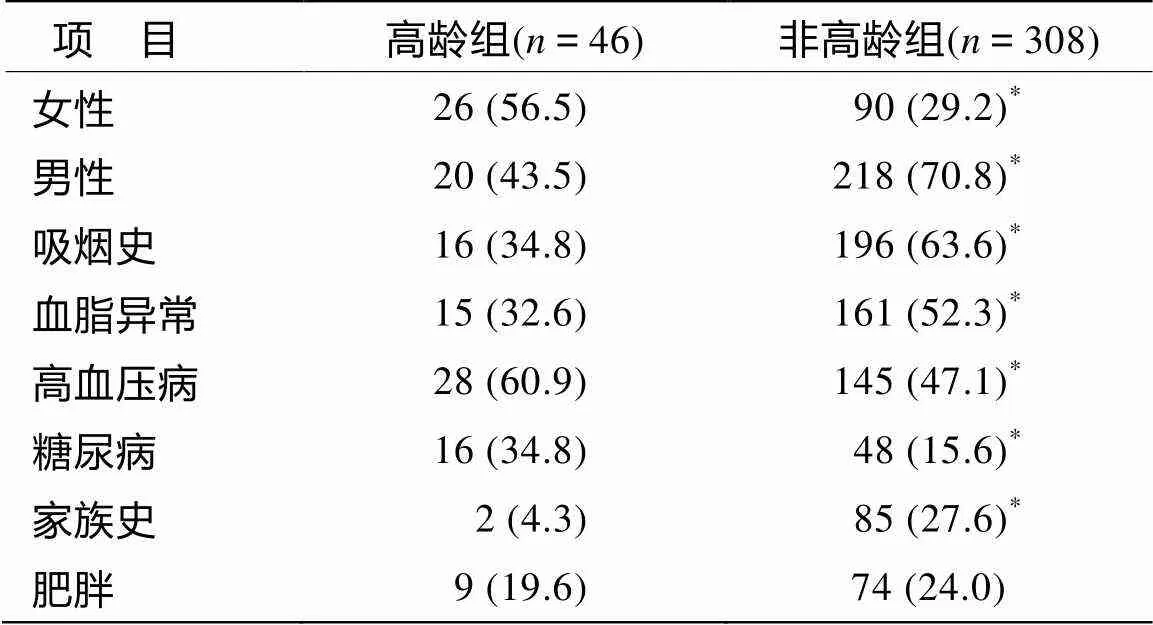
表1 高龄组与非高龄组急性心肌梗死危险因素的比较
注: 与高龄组比较,*<0.05
2.4 高龄组与非高龄组AMI再灌注治疗比较
24例高龄STEMI AMI患者仅3例进行了静脉溶栓治疗(12.5%),219例非高龄组STEMI AMI患者37例进行了静脉溶栓治疗(16.9%),两组差异无统计学意义(>0.05)。高龄组冠状动脉造影比率显著低于非高龄组[78.2%(36/46)95.8%(295/308),<0.05]。高龄组46例患者中选择经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗(32例)或冠状动脉旁路移植术(coronary artery bypass graft,CABG)者(1例)占71.8%,显著低于非高龄组(=308)的94.8%(分别264例和28例,<0.05)。但冠脉造影后接受直接PCI治疗者高龄组占88.9%(32/36),非高龄组占89.5%(264/295),两组间差异无统计学意义(>0.05)。
2.5 高龄组与非高龄组AMI从出现症状到入院的时间比较
两组从出现症状到入院的时间比较见表2。高龄组平均410min显著长于非高龄组265min。

表2 高龄组与非高龄组AMI从症状发作到入院的时间
注:与高龄组比较,*<0.05
2.6 高龄组与非高龄组AMI并发症的比较
两组心肌梗死并发症比较见表3。高龄组3例患者出现肾功能恶化,需血液净化治疗,显著高于非高龄组。心源性休克、肺水肿及严重的心律失常等并发症非高龄组比率稍高于高龄组,但无显著差异。两组院内死亡率比较无统计学意义。
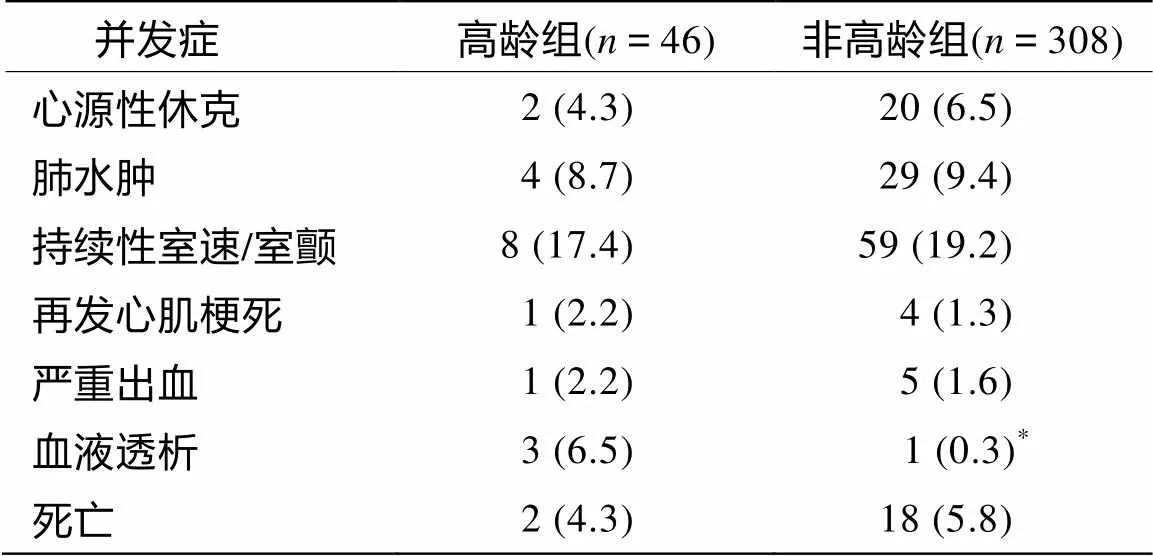
表3 高龄组与非高龄组AMI并发症的比较
注: 与高龄组比较,*<0.05
3 讨 论
本研究发现高龄AMI患者首发症状与非高龄AMI患者明显不同,高龄AMI患者以典型冠状动脉缺血性胸痛为首发症状者仅占一半,许多以呼吸困难、胸闷不适、疲乏倦怠为首发症状。以往的研究也发现,85岁以上高龄AMI患者有20%以精神状态异常为首发症状[2]。也有研究者发现高龄患者在心肌梗死急性期无胸痛主诉者占近70%[3]。其可能原因:老年人痛觉迟钝,对疼痛敏感性降低;老年人AMI常为多支冠状动脉病变,发病缓慢,与侧支循环已形成有关;高龄患者多数合有高血压、糖尿病、缺血性心脏病、慢性阻塞性肺病、慢性肾功能不全、消化系统疾病以及骨关节病等慢性病,这些疾病的存在导致了心肌梗死发病时症状不典型。此外,许多高龄患者合并有脑供血不足及自主神经功能下降,不能正确描述症状,并且冠状动脉梗死性胸痛伴随的出汗、恶心、呕吐等症状较非高龄人少见。此外,因老年人冠状动脉病变病程长,侧支循环已形成,临床表现为NSTEMI多见。因此,老年人若突然出现不明原因的胸闷不适、呼吸困难、疲乏倦怠等精神状态异常,应及时检查心电图及血清心肌坏死标志物,以除外AMI的可能性。高龄AMI患者由于症状不典型,直接导致了就诊延迟。本研究发现高龄患者从症状发生至入院平均近7h,导致部分患者错过了最佳血运重建时机。
本研究发现两组患病率的性别构成比差异显著,非高龄组以男性为主,占70%,而高龄患者女性占56%。表明随着年龄增加,AMI患者发病性别逐步缩小,也表明女性AMI年龄较男性为迟,这可能与高龄人群中女性的比例显著增多有关[4]。
高血压、糖尿病、血脂异常、吸烟、冠心病家族史及性别(男性)等被认为是经典的冠心病危险因素。本研究发现高龄AMI患者最常见的危险因素为高血压和糖尿病。临床研究表明,老年人的血管顺应性下降,胰岛功能退化,高血压和糖尿病的发病率随着年龄的增加而增多。血压的升高可促使动脉粥样硬化的发生与发展,血压越高,病程越长,动脉粥样硬化程度越重,患者冠心病的可能性越大。血压升高可触发粥样斑块破裂,导致急性冠脉综合征的发生。研究表明,对80岁以上高血压患者,将收缩压降至150mmHg以下可显著降低其致死性与非致死性心血管事件[5]。因此,有效控制老年高血压患者的血压是减少其AMI发生的最主要措施之一。糖尿病患者发生冠心病的几率为非糖尿病者的2~4倍,AMI时的死亡率较非糖尿病者高2~3倍[6]。高血糖导致血管内皮功能紊乱,加重炎症反应及氧化应激,动脉粥样硬化病变进展快,病变广泛且严重[7]。因此,高血糖也是高龄AMI患者院内死亡的独立危险因素之一[8]。此外,糖尿病由于心脏植物神经受损,痛觉传入神经功能减退,使痛域提高导致对疼痛不敏感,故可能发生无痛性心肌梗死或无典型缺血性胸痛。由于高龄者糖尿病多见,这也是高龄AMI患者症状不典型、就诊迟的原因之一。因此,预防糖尿病及早期诊断及有效治疗糖尿病是减少老年人AMI发生的重要手段。此外,对糖尿病不典型症状应予重视,注意监测心电图及心肌坏死标记物的变化以利早期明确诊断,积极治疗,减少并发症,降低死亡率。
本研究发现,高龄AMI患者接受冠状动脉造影者显著低于非高龄组。但是在接受冠状动脉造影的高龄患者,很容易接受PCI治疗,这可能与患者及家属或部分医生观念保守有关。传统的观念认为老年人AMI因其合并症多,身体状况差,冠状动脉病变复杂,PCI操作难度高,风险大,往往趋向非侵入治疗。AMI随年龄的增加其并发症和病死率显著增高[9]。临床研究表明,急诊直接PCI能及时、持续、充分地开通梗死相关动脉,是恢复冠状动脉血流最好的治疗方法,能挽救更多的心肌,保留更好的心功能,明显降低死亡率[10]。尽管高龄患者多支和复杂冠状动脉病变显著多于非高龄者,但急诊PCI治疗毕竟仅处理罪犯血管,手术成功率高,手术时间并无明显延长。此外,经桡动脉进行PCI诊断治疗的普及,显著减少了外周血管并发症[11]。因此,应动员高龄AMI患者接受冠状动脉造影检查,推荐选择冠状动脉血运重建治疗。
本研究发现高龄组及非高龄组AMI患者接受溶栓治疗的比率均比较少。前者可能与高龄患者就诊迟,并且担心出血并发症多有关;后者与近年来普遍开展急诊冠脉内介入诊疗有关。
此外,高龄AMI组有3例住院期间因肾功能恶化而行血液净化治疗,显著高于非高龄组,这与高龄患者多存在肾功能减退有关。研究表明入院时估算肾小球滤过率(eGFR)降低[<60mL/(min·1.73 m2)]并伴有肾损伤者,AMI后1个月至1年死亡率增加近6倍。肾功能不全是AMI后并发症及死亡的独立危险因素[12,13]。因此,高龄AMI患者治疗时应重视肾功能的保护,尤其是行介入治疗时,应注意对比剂对肾功能的影响。既往研究报道高龄AMI患者心源性休克、肺水肿、恶性心律失常等并发症多见,病死率高[14]。但本研究两组患者并发症及住院期间病死率差异无统计学意义,这可能与本研究中高龄组患者病例数偏少有关。
总之,高龄AMI患者的不典型临床症状多见,而且接受再灌注治疗者的比例低。
[1] Page M, Doucet M, Eisenberg MJ,. Temporal trends in revascularization and outcomes after acute myocardial infarction among the very elderly[J]. CMAJ, 2010, 182(13): 1415-1420.
[2] Banach M, Drozdz J, Okonski P,. Immunological aspects of the statin¢s function in patients with heart failure: a report from the Annual Conference of ESC-Heart Failure 2005[J]. Cell Mol Immunol, 2005; 2(6): 433-437.
[3] Akiyama J, Aonuma K, Nogami A,. Thrombolytic therapy can reduce the arrhythmogenic substrate after acute myocardial infarction: a study using the signal-averaged electrocardiogram, endocardial catheter mapping and programmed ventricular stimulation[J]. Circ J, 1999, 63(11): 838-842.
[4] Sielski J, Janion-Sadowska A, Sadowski M,. Differences in presentation, treatment, and prognosis in elderly patients with non-ST-segment elevation myocardial infarction[J]. Pol Arch Med, 2012, 122(6): 253-261.
[5] Beekett NS, Peters R, Fletcher AE,. Treatment of hypertension in patients 80 years of age or older[J]. N Engl J Med, 2008, 358(18): 1887-1898.
[6] Park KH, Ahn Y, Jeong MH,. Korean Acute Myocardial Infarction Registry Investigators. Different impact of diabetes mellitus on in-hospital and 1-year mortality in patients with acute myocardial infarction who underwent successful percutaneous coronary intervention: results from the Korean Acute Myocardial Infarction Registry[J]. Korean J Intern Med, 2012, 27(2): 180-188.
[7] Marso SP, Mercado N, Maehara A,. Plaque composition and clinical outcomes in acute coronary syndrome patients with metabolic syndrome or diabetes[J]. JACC Cardiovasc Imaging, 2012, 5(3 Suppl): S42-52.
[8] 郭丽君, 何立芸, 高 炜. 高龄急性心肌梗死患者院内死亡的临床因素分析[J]. 中华老年多器官疾病杂志, 2007, 6(4): 229-232.
[9] 李 静, 华 琦, 李博宇, 等. 高龄心肌梗死患者临床特点和住院期间转归[J]. 中华老年多器官疾病杂志, 2011, 10(1)40-43.
[10] Zheng X, Li JJ, Yuan JQ,. Coronary intervention in patients ≥75 years old with ST-elevation myocardial infarction: in-hospital and 6-month clinical outcomes[J]. Chin Med J, 2010, 123(16): 2171-2175.
[11] Jinnouchi H, Sakakura K, Wada H,. Transradial percutaneous coronary intervention for acute myocardial infarction reduces CCU stay in patients 80 or older[J]. Int Heart J, 2012, 53(2): 79-84.
[12] Bae EH, Lim SY, Cho KH,. GFR and cardiovascular outcomes after acute myocardial infarction: results from the Korea Acute Myocardial Infarction Registry[J]. Am J Kidney Dis, 2012, 59(6): 795-802.
[13] Bruetto RG, Rodrigues FB, Torres US,. Renal function at hospital admission and mortality due to acute kidney injury after myocardial infarction[J]. PLoS One, 2012, 7(4): e35496.
[14] Wang TY, Gutierrez A, Peterson ED. Percutaneous coronary intervention in the elderly[J]. Nat Rev Cardiol, 2011, 8(2): 79-90.
(编辑: 王雪萍)
Clinical features of acute myocardial infarction in very old patients
ZHU Bingbing, CHENG Xunmin*, WANG Lei, MA Rui, HANG Tao, ZHANG Qigao, GONG Jianbin
(Department of Cardiology, Nanjing General Hospital, Nangjing Military Command, Nanjing 210002, China)
To compare the differences in clinical manifestation and treatment measures in very old patients and elderly patients with acute myocardial infarction (AMI).Clinical data of 354 identified AMI patients who were admited in our hospital from June 2008 to June 2012 were subjected in this study. They were divided into 2 groups, that is, very old group [age ranging from 75 to 91years, mean (79.5±3.4)years,=46] and elderly group [age ranging from 36 to 74years, mean (61.8±8.4)years,=308]. Their clinical symptoms, risk factors and management strategies were retrospectively analyzed, and compared between the 2 groups.There were more patients having dyspnea, fatigue and other heart failure symptoms as the first symptoms at AMI onset in very old group than in elderly group (39.1%16.6%,<0.01). More women (56.5%29.2%,<0.05) and more non-ST-segment elevation myocardial infarction (45.7%28.2%,<0.01) was found in very old group (<0.01). In very old group, there were more patients with hypertension (60.9%47.1%,<0.05) and with diabetes mellitus (34.8%15.6%,<0.05), but less patients with dyslipidemia (32.6%52.3%,<0.05) and cigarette smoking (34.8%63.6%,<0.05) when compared with those from elderly group. Time from symptom onset to hospital admission was significantly longer in very old group (<0.05). Both coronary angiography (78.2%95.8%,<0.05) and reperfusion procedures (71.8%94.8%,<0.05) were less applied to the very old patients (<0.05). Worsening renal function was more frequently in very old patients(6.5%0.3%,<0.05).There are more atypical clinical presentation and less reperfusion therapy in very old patients with acute myocardial infarction.
acutemyocardial infarction; risk factors; coronary angiography; elderly
R541.4
A
10.3724/SP.J.1264.2013.00048
2012-12-10;
2013-02-20
朱冰冰, 现为南方医科大学硕士研究生
程训民, Tel: 025-80860979, E-mail: chengxunmin@163.com
