颅咽管瘤:“大头”的缘由
2012-12-29王惠新
大众健康 2012年9期

小张和小王结婚3年,恩爱有加。后来怀了孩子,足月妊娠,顺产一个漂亮可爱的男婴,取名跃跃。随着跃跃逐渐长大,两口子发现,孩子的个头比同龄孩子小,反应也慢,性格内向,不爱说话。小两口以为是孩子发育的个体差异,沒当回事。等到6岁那年,孩子常说头痛,眼睛看东西不太清楚,这下小两口害怕了。他们带孩子到医院,医生开了头颅CT检查,结果显示跃跃颅内有个阴影。
小张和小王惊呆了,立即带孩子到西安第四军医大学西京医院神经外科贺晓生教授那里就诊。贺教授详细了解小跃跃的症状,进行细致的检查——跃跃个子矮小,反应迟钝,寡言少语,头颅较大,向前方注视时两眼侧方余光所能看到的范围比正常小。
贺教授看了跃跃的头颅CT片,发现孩子颅内垂体与两侧视神经之间长了个东西,遂建议进一步做头颅MRI检查(图 头颅MRI检查)。最后,贺教授下了诊断:颅咽管瘤。此瘤虽属良性,但影响孩子的发育和视力,必须早期手术治疗。
对于颅咽管瘤的发生、发展以及预后,跃跃的父母实难理解。贺教授给予了深入解释。
颅咽管瘤是儿童常见的颅内肿瘤
颅咽管瘤是儿童最常见的颅内先天性肿瘤。据统计,我国人群中颅咽管瘤的发病占全部颅内肿瘤的4.7%~6.5%;其中,70%颅咽管瘤发生在15岁以下的儿童。
颅咽管瘤为胚胎残余组织肿瘤,起源于原始颅咽管残存鳞状上皮细胞,肿瘤为良性。瘤体生长缓慢,孩子的异常不太明显,很难被家长发现,部分患者就诊时瘤体已相当大。
瘤子多为囊性,部分为实体性,或囊性与实体相混合。头颅CT及MRI是目前明确诊断的最基本影像学资料。
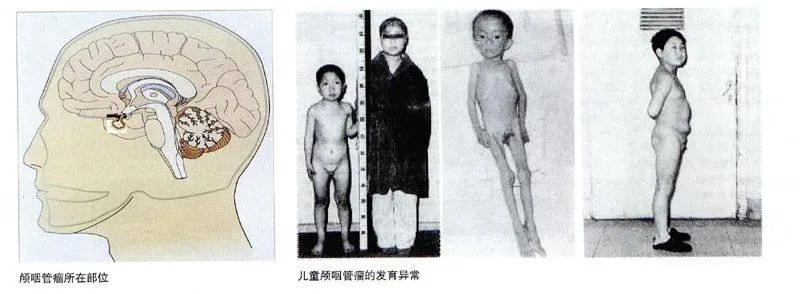
瘤体与周围重要的神经、血管、脑组织比邻,随着瘤体生长增大,这些结构逐渐受压,引起临床症状和体征。当瘤体压迫垂体时可造成内分泌异常;压迫视神经时,导致视力、视野改变;压迫额叶和颞叶脑组织时出现智力、性格障碍,甚至诱发癫痫;堵塞第三脑室时引起脑积水,表现为头痛、恶心、呕吐等颅内压增高症状。颅咽管瘤发生在鞍区垂体柄上,周围有双侧视神经、双侧颈内动脉、视交叉、终板,瘤体发展增大可压迫损伤这些结构(图 颅咽管瘤所在部位)。
如何早发现儿童颅咽管瘤
儿童颅咽管瘤首发症状多表现为发育异常,视力下降。但由于孩子的自我感觉和自我描述能力有限,极易被家长忽视。
征兆1 孩子身体和智力发育异常
在儿童颅咽管瘤中,2/3患者早期出现内分泌紊乱症状,比如:多饮、多尿、智力发育迟缓、身材矮小、向心性肥胖(即脊背浑圆敦实、腹部脂肪堆积),也有骨瘦如柴者(图 儿童颅咽管瘤的发育异常)。如果是男性青少年发病,性器官可不发育,第二性征缺乏或不明显。
征兆2 视力、视野改变
儿童颅咽管瘤中,以视力视野障碍为首发症状者约占60%~80%。由于肿瘤大小、形状、生长方向不同,对视觉通路压迫部位也就有别,临床表现各异。视觉通路最常受颅咽管瘤压迫和损伤的部位是两侧视神经和两侧视神经的连接处(也称视交叉),表现为双颞侧(两眼外侧)盲区增大,故又称颞侧偏盲。一侧或双侧视神经受压逐渐加重,可造成单眼或双眼视力下降甚或完全失明。婴幼儿常难以叙述视力和视野情况,加之对医生检查不予合作,其异常表现和体征多难被发现。
征兆3 颅内压增高
脑内充满着清亮无色透明的液体,叫做脑脊液,起缓冲震动保护脑子不受影响的作用。脑脊液不断产生,沿着自然通路,进入脑池系统,而后进入血液循环系统被吸收掉。脑脊液产生和吸收,维持动态平衡。颅咽管瘤可堵塞脑脊液循环通路,造成脑室扩张,颅内压增高,临床称作脑积水,表现为头痛、恶心、呕吐、视神经乳头水肿、视力减退等。部分患儿以颅内压增高为首发症状。婴幼儿,由于其颅骨较薄,骨缝尚未毕合,可出现颅缝裂开,头颅增大(图 颅咽管瘤导致大头);严重时,孩子出现意识障碍,表情淡漠或嗜睡,少数可进入昏迷状态。
手术是目前首选的治疗方法
贺教授认为,对于该病的治疗,手术是目前的首选方法。由于颅咽管瘤切除术所涉及的区域密布着重要的神经、血管和脑组织等结构,这就使得对患儿颅咽管瘤的治疗策略的采取、手术方式的选择、关键操作的把握,以及治疗预后的评估原则,成为小儿颅脑神经外科的难点。因此,家长在给患儿选择就诊医院时一定要谨慎,选择正规大型医院治疗。
微创手术除掉肿瘤
利用手术显微镜、神经内窥镜,直接对瘤体进行手术切除。根据颅咽管瘤的位置、大小、形态,选择最优的手术方式和进路,是很有讲究的。
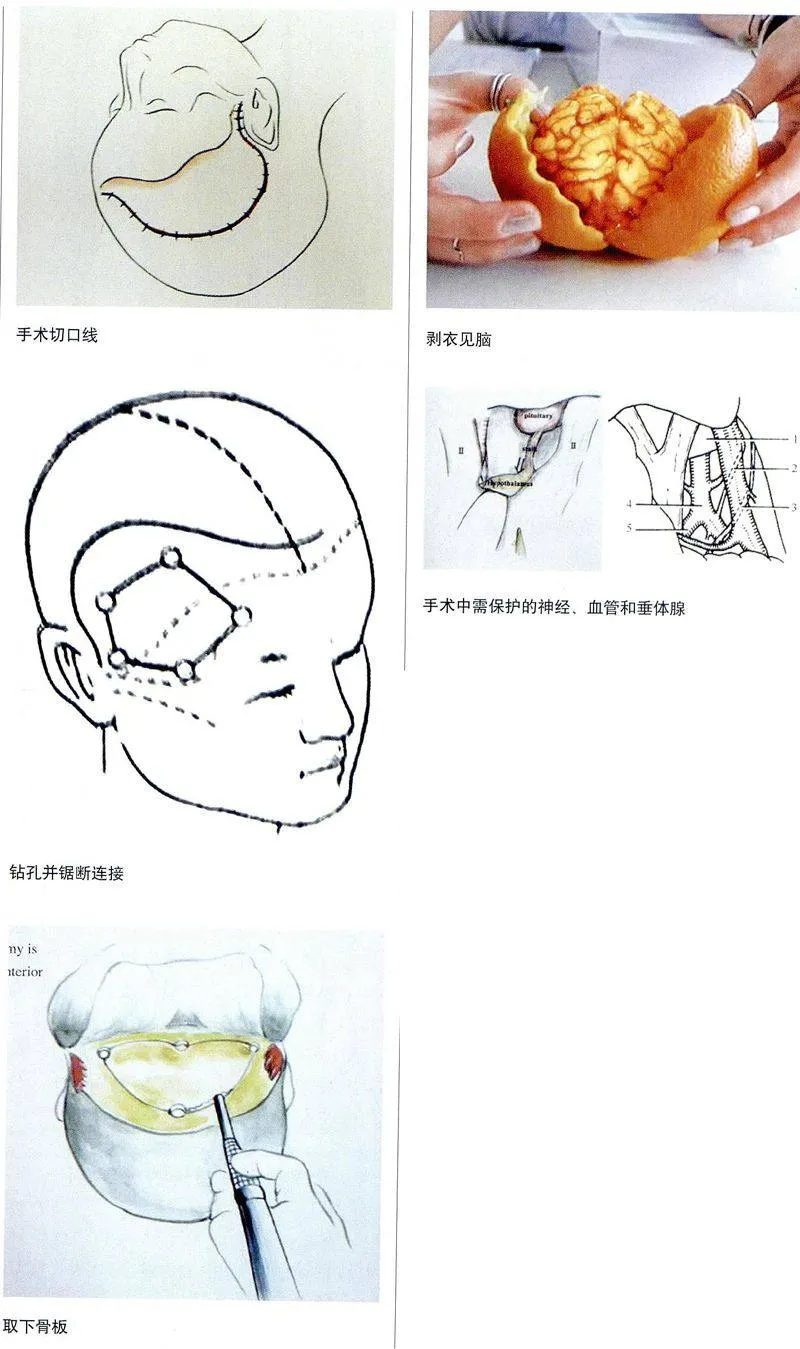
小跃跃的瘤体较大,体积为3cm×4cm×5cm,其中囊性成分占居三分之二。贺教授选择了开颅手术切除肿瘤。贺教授仔细分析了孩子颅内瘤子的位置、大小、形态,用黑色的记号笔,在孩子的头上画了一条弧线,也就手术切口线。沿着这条线,分层切开头皮,露出颅盖骨。(图 手术切口线)。
在头皮翻开暴露颅盖骨后,只见贺教授手持开颅钻,先在颅盖骨上钻出数枚洞孔,直径约1.5cm,而后用叫做“铣刀”的设备,将孔与孔之间的连接锯开(图 钻孔并锯断连接),这就形成了一块骨板,然后被整体揭了下来(图 取下骨板)。
这时青白色硬脑膜显露了出来。硬脑膜是覆盖脑子表面的一层膜,就像衣服一样保护这脑子。切开这层衣服,脑子清晰可见,就像去了壳的核桃一样(图 剥衣见脑)。
颅咽管瘤在脑子的底部,需要牵开抬起脑叶才能显露瘤体,便于切除。对脑组织丝毫的不慎操作,都可能给患者带来永远无法治愈的损害,所以需要轻牵细抬。只见贺教授,在手术显微镜下用带有尾线的脑面片,盖在脑表面上,用称作“自动牵开器”的装置,将脑子的额叶和颞叶,轻柔地分开。沿着这个裂隙,向脑底探查寻找瘤体。这个过程有相当风险,牵拉过度,有可能造成术后脑肿胀,由此引起患儿昏迷甚至死亡;脑底有重要的大血管(颈内动脉及分支)、颅神经(视神经、动眼神经)以及内分泌腺组织(垂体)(图 手术中需予保护的神经、血管和垂体腺),在显露时,稍加疏忽,即会酿成术中大出血,重者患儿休克死亡,或是术后颅神经功能障碍,表现为眼睑上抬不能,瞳孔散大,眼球运动困难,甚或视力减退。
显微镜下,贺教授全神贯注,极为小心地分离瘤子周围正常的脑组织、血管和数根颅神经,最大程度地显露肿瘤。手术室内,只听见麻醉机、监护仪有规则地监测提示音。贺教授左手拿着吸引器,将手术区内脑脊液(脑子表面和内部储存的状似水一样的液体,作用是起缓冲作用,以使脑子在受外力影响时不出现明显的震动和移位,旨在保护脑子)、渗血,予以清除,从而保证手术在清晰的区域中进行;右手把持着双极电凝器,灼烧瘤体表面的血管,以阻断肿瘤的血液来源,同时还可使瘤体缩小(图 双极电凝器烧灼瘤体)。由于瘤体较大,不能“一锅端出”,只可电凝烧灼一块,切除一块;再烧灼,再切除。这就是所谓的“分块切除”原则,使瘤体逐渐变小,最后完全摘除(图 手术视野)。
瘤子切完了,剩下的操作就是对手术野彻底止血。除了使用双极电凝器止血外,还需使用外用止血材料,以保证止血的可靠。如果止血不彻底,手术区有血块形成并积聚变大,造成继发性颅内压增高,就会带来致命危险。多数情况下,患儿术后会慢慢麻醉苏醒。但极少数的孩子,尽管术后已苏醒,也会因为术中止血不彻底,颅内再次出现血肿块,再度昏迷;如不及时发现,错过再次开颅清除血肿块的时机,则殃及生命。手术用的止血材料,都是可以逐渐溶解被机体最终吸收的。值得注意的是,手术中所用的脑棉片,必须全部取出,一旦遗留在脑内,可造成颅内感染,重者患儿持续发热,昏迷,甚至死亡。好在手术使用的脑面片,都带有蓝色或黑色尾线,作为标示,易于取出。
肿瘤终于取下来了,贺教授撤掉显微镜,开始分层缝合,称作“关颅”。缝合不严密,可导致伤口愈合不良,颅内的脑脊液经手术切口外溢,称“脑脊液漏”,常常需要再次缝合。
手术完毕,包扎头颅伤口。麻醉师停止继续追加麻醉药物,患儿也就逐渐清醒。
一睁开眼,小跃跃就不配合了,哭闹不止。医护人员忙着哄孩子,生怕跃跃的哭闹,使他的血压升高,让原本止好血的手术区域再次出血。麻醉医生赶紧给跃跃用了支镇静药。孩子不闹了,轻柔地被移至神经外科ICU,就是强化护理病房,在那里跃跃会得到最完善的观察、监测和护理。开颅手术后,最关键的是手术后24小时,在ICU,患儿稍有异常变化,医护人员就会发现,及时纠正异常。
至此,小跃跃顺利地度过了手术这一关。
贺晓生,第四军医大学西京医院神经外科第二病区主任。教授,主任医师,博士研究生导师。从事神经外科专业临床、科研和教学工作20余年,在显微和微创神经外科方面有很高造诣,擅长颅脑肿瘤、脊髓肿瘤、小儿神经外科的先天性颅脑疾病(中枢神经系统肿瘤和发育畸形)、脑功能神经监测和认知评估、颅脑创伤救治和康复等的诊治。个人网页:hexiaosheng.haodf.co