乳腺病变动态增强MRI、乳腺摄影片、超声、病理对照研究
2012-09-25陈文静汪青山李雪珍
陈文静,汪青山*,曾 斌,汪 洋,李雪珍
笔者通过分析一组行乳腺摄影、超声、动态增强MRI检查的患者资料,对照诊断结果与术后病理,比较各项检查结果的准确性。
1 材料与方法
1.1 临床资料
收集2009年2月至2011年8月期间在广东省第二中医院行MRI检查的乳腺疾病初诊病例30例,患者均为女性,年龄最大67岁,最小26岁,中位年龄为40岁。所有患者都在MRI检查后1周之内行手术。
1.2 检查方法
MRI扫描采用GE公司1.5 T超导型磁共振成像系统(GE, Signa HDe 1.5 T),乳腺专用线圈。常规平扫;动态增强采用横断面LAVA (3D SPGR)脂肪抑制序列;用Function Tool后处理软件包对30例患者的61个病灶进行动态增强图像后处理。
乳腺乳腺X线摄影术使用SIEMENS MAMMOMAT 1000钼靶X线摄影机。对每个患者实行常规双侧乳腺内外位、头尾位照相,必要时加照侧位。乳腺超声检查使用ALOKA α7型多普勒超声诊断仪,线阵探头,频率可调,7~13 MHz。
影像学观察:由2位放射诊断专业医师及2位超声诊断医师共同阅片评价。
单发病灶行乳腺区段切除;多发病灶或难以扪及肿物行乳腺扩大区段切除或多处乳腺区段切除;术中冰冻病理结果为恶性者再行乳腺改良根治术;术前穿刺病理为恶性者直接行乳腺癌改良根治术。
以上检查及手术均在月经期后7~21天进行。手术与各项影像学检查时间间隔不超过1个星期。
1.3 资料分析方法
将每种影像学检查手段与病理结果的对照情况交叉分组,用SPSS 10.0统计软件,分别算出三种检查方法的灵敏度、特异度、漏诊率、误诊率、阳性预测值、阴性预测值、诊断正确率、Youden指数、阳性试验似然比。诊断正确率间的比较用χ2检验,以P<0.05有统计学意义,双侧检验。
2 结果
2.1 全部病例术后病理及与乳腺摄影片、超声、MR诊断的对照见表1

表1 乳腺X线摄影术、超声、MRI对61个病灶的诊断情况及病理结果Tab.1 Diagnosis of 61 breast lesions by 3 imaging modalities and pathological results
在本组病例中,17个乳腺癌病灶,包括3个原位癌,直径均<3 cm (图1)。超声及MRI均发现3例乳腺癌腋窝淋巴结转移灶,但只有MRI正确判断出淋巴结转移灶对胸壁肌肉的侵犯情况(图2)。MRI发现4例乳腺癌的多发病灶,X线摄影发现1例乳腺内分叶状肿块,超声发现2例乳腺内多发肿块;但乳腺X线摄影及超声均未发现原发灶外的片状浸润灶。对良性肿瘤MRI也能清晰显示病灶形态、强化及周边情况。
2.2 三种方法对乳腺疾病的诊断结果
早期本研究发现总计61个病灶,去除5个淋巴结后,共计56个原发乳腺病灶,其中包括17个乳腺癌病灶及39个良性病灶。
MRI对乳腺疾病诊断的灵敏度、特异度明显高于X线摄影及超声。三种成像模式的各项评价指标见表2。
3 讨论
3.1 乳腺恶性病灶在不同影像学检查间的显示情况
动态对比增强MRI可显示病灶血供情况,对病灶的显示效果优于乳腺X线摄影, 且较超声图像空间分辨率高[1]。乳腺原位癌的MRI表现与浸润性癌不同。约70%~80%的原位癌增强扫描有强化,但只有40%表现典型[2,3]。原位癌的形态表现多样,为原位癌血管生成的不同步所致[2-4]。在本组病例中有3例原位癌伴早期导管内浸润,病灶呈片状、分支状或条索状;病灶之间可见较为正常的乳腺组织。

图1 55岁乳头溢液患者。乳腺X线摄影(1A)、超声(1B)均未发现明显异常;图1C为矢状位增强扫描见导管扩张(短箭),局部可见片状异常强化(长箭),考虑为乳腺癌;1D:术后病理为导管内癌伴早期浸润Fig.1 55-year-old patient with nipple discharge.Breast mammography (1A) and US (1B) show no abnormality.1C: Sagittal fat-suppressed dynamic breast MRI reveals a dilated duct (short arrow) and patchy enhancement (long arrow), suspicious of breast cancer.1D: Pathological diagnosis of intraductal carcinoma with early infiltration.
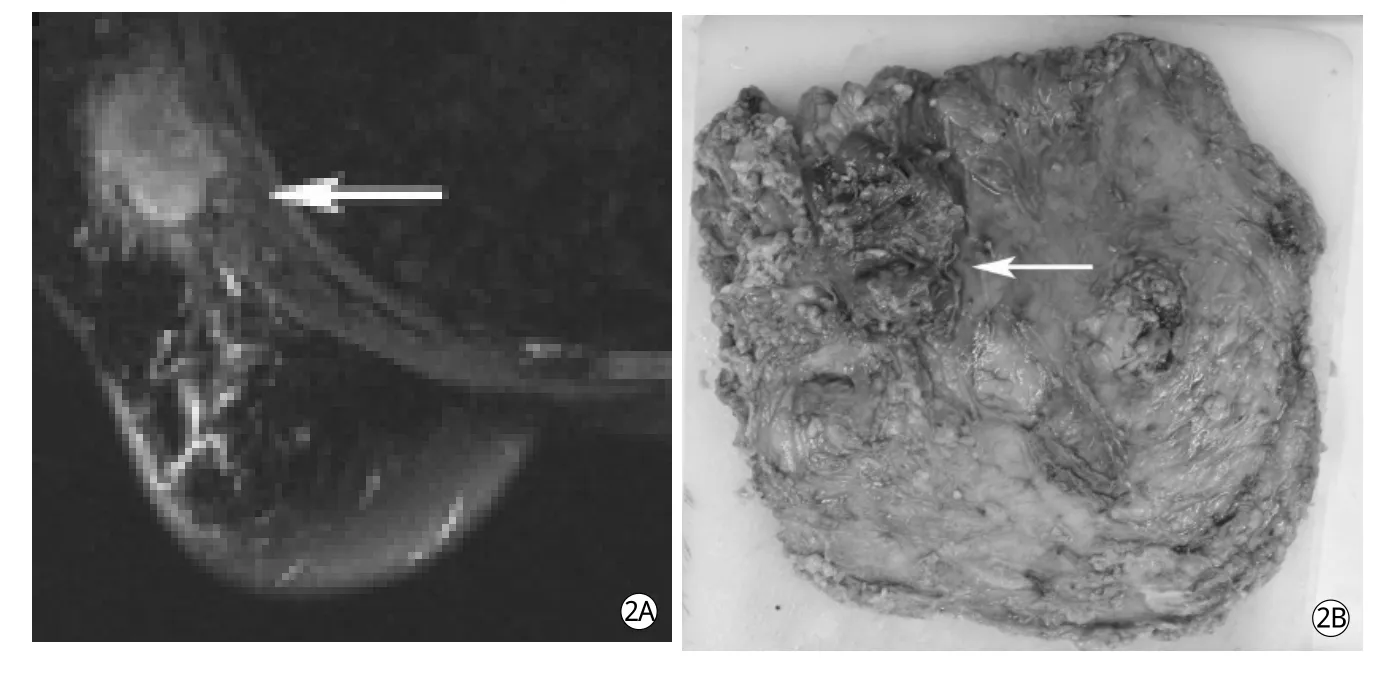
图2A:T2WI横断面成像示乳腺癌腋窝淋巴结转移,周围边界模糊,胸大肌受侵(箭);图2B:手术后标本示腋窝淋巴结侵犯胸大肌(箭)Fig.2A Transverse fat-suppressed dynamic MRI shows metastatic axillary lymph nodes with invaded pectoralis major (arrow).Fig.2B Pathological specimen confirming the MRI findings (arrow).
当原位癌病灶散在、无明显钙化、未形成实质性结节时,X线摄影和超声很难发现,MRI 检查软组织分辨率高,尤其是MRI 动态增强加大了病灶与周围腺体的对比,极大地提高了原位癌的检出率。而且,乳腺X线摄影及超声对早期未形成明显癌结节的多中心病灶诊断敏感性及特异性均欠佳,MR可以通过对病灶血供的评价来发现早期多中心乳腺癌病灶[6]。
由于照片范围的限制,乳腺X线摄影很难诊断乳腺癌的胸壁肌肉侵犯;超声由于深部病灶回声衰减严重,对乳腺癌的胸壁肌肉侵犯判断亦较差。但乳腺MRI可以清晰的显示乳腺及胸壁筋膜、肌肉、腋窝等其他结构,及其与肿物的关系[5]。有研究认为,MRI对局部胸壁肿物、浸润胸壁肿物、腋窝淋巴结复发以及皮肤增厚,脂肪坏死等都有较大的诊断价值[7]。
3.2 乳腺良性病灶在不同影像学检查间的显示情况
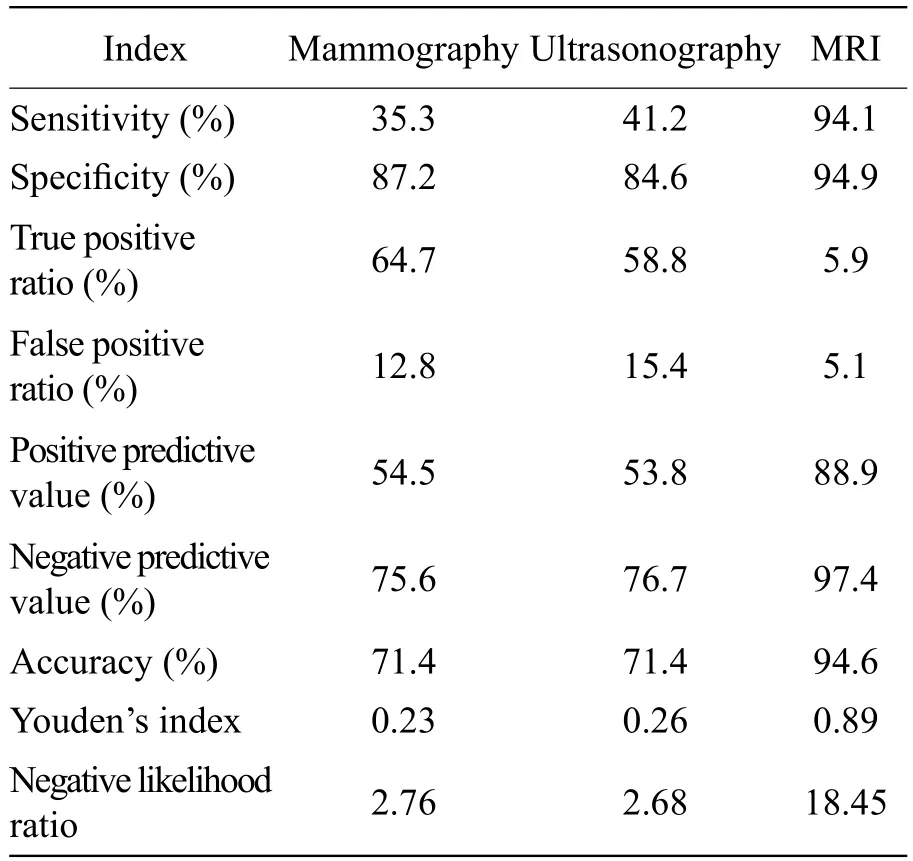
表2 三种成像模式的各项评价指标Tab.2 Diagnostic index of 3 imaging modalities
对乳腺纤维腺瘤,X线摄影易与囊肿混淆。超声对纤维腺瘤的诊断敏感性较高,但对乳腺深部小腺瘤常显示欠佳。而乳腺增强MRI可通过血供的对比明确显示各个部位的各种类型乳腺内的纤维腺瘤[8]。
乳腺MRI可多方位成像,通过增强扫描可显示病灶血供情况,对乳腺囊肿、假体、纤维囊性增生、导管内乳头状瘤及乳导管内分泌物积留等病变的显示均优于乳腺X线摄影及超声[9]。本组导管内乳头状瘤MR诊断的准确率高于文献报道的,考虑同本组病灶直径均大于1.5 cm所致。
本研究初步表明,乳腺动增强MRI检查较乳腺X线摄影、超声检查更准确,可作为乳腺病变定性诊断的有效手段。
[References]
[1]Funke M, Villena C.Breast cancer imaging.Radiologe,2008, 48(6): 601-613.
[2]Mossa-Basha M, Fundaro GM, Shah BA, et al.Ductal carcinoma in situ of the breast: MR imaging findings with histopathologic correlation.Radiographics, 2010, 30(6):1673-1687.
[3]Bazzocchi M, Zuiani C, Panizza P, et al.Contrast-enhanced breast MRI in patients with suspicious microcalcifications on mammography: results of a multicenter trial.AJR Am J Roentgenol, 2006, 186(6): 1723-1732.
[4]Narisada H, Aoki T, Sasaguri T, et al.Correlation betweennumeric gadolinium-enhanced dynamic MRI ratios and prognostic factors and histologic type of breast carcinoma.AJR Am J Roentgenol, 2006, 187(2): 297-306.
[5]Fu R, Qiu DS, Liu YL, et al.Evaluation of Pectoral Muscle Involvement in Breast Cancers with MR Imaging.China Radiol Practice, 2007; 22( 11): 1151-1153.付荣, 邱大胜, 刘玉林, 等.乳腺癌术前MRI 评估胸肌侵犯的价值.放射学实践, 2007, 22(11): 1151-1153.
[6]Olaya W, Bae W, Wong J, et al.Are percutaneous biopsy rates a reasonable quality measure in breast cancer management? Ann Surg Oncol, 2010, 17(Suppl 3): 268-272.
[7]Zhou CW, Zhang RZ.Value of MRI follow-up in breast cancer’s diagnosis and efficacy evaluation.Chin J Magn Reson Imaging, 2011; 2(3): 166-171.周纯武, 张仁知.MRI随访在乳腺癌诊断和疗效评估中的价值.磁共振成像, 2011, 2(3): 166-171.
[8]Wang Xh, Peng WJ, Yang WT, et al.Breast fibroadenoma:comparative study of pathological features with varied MRI findings.Zhonghua Fang She Xue Za Zhi, 2007, 41(5):467-471.汪晓红, 彭卫军, 杨文涛, 等.乳腺纤维腺瘤的MRI 表现及病理对照.中华放射学杂志, 2007, 41(5): 467-471.
[9]Guo JF, Li G, Zhang LP, et al.Comparative observation of digital mammography combined ultrasonography and MRI in diagnosis of benign and malignant breast diseases.Chin J Interv Imaging Ther, 2011, 8(1): 50-53.郭建锋, 李刚, 张利平, 等.数字化乳腺摄影联合超声与MRI对乳腺良、恶性疾病诊断的对照观察.中国介入影像与治疗学, 2011, 8(1): 50-53.
