经胃镜置入鼻型肠梗阻导管治疗术后粘连性肠梗阻的疗效评价
2012-05-25杨秋芳
杨秋芳
(江苏省金坛市第二人民医院 213200)
肠梗阻是临床常见病,其中以手术后粘连性肠梗阻最多见。除常规禁食水、纠正水、电解质、酸碱平衡紊乱、抗感染治疗外,有效地胃肠减压至关重要。长期以来,经鼻胃管行胃肠减压一直作为主要方法,但普通鼻胃管较短,对肠腔内容物常无直接抽吸作用,减压效果有限,复发及需要手术解除梗阻的比率均较高。自2003年日本研制出亲水性二囊三腔肠梗阻导管并成功用于临床以来,为术后粘连性肠梗阻的治疗提供了新的有效武器。我院自2008年1月至2011年12月间,采用经胃镜置入鼻型肠梗阻导管治疗粘连性肠梗阻24例,取得了满意的疗效。现报告如下。
1 资料与方法
1.1 临床资料2008年1月~2011年12月收住于江苏省金坛市第二人民医院消化内科、普外科术后粘连性肠梗阻病人共48例,其中男31例,女17例,年龄25~81岁,平均56岁。所有患者既往均有腹部手术史,其中行胃大部切除术6例,胃癌根治术11例,结肠癌根治术13例,直肠癌术5例,阑尾炎术4例,子宫肌瘤术4例,剖腹产术5例。临床表现为腹痛、腹胀、恶心呕吐、肛门停止排气、排便等肠梗阻症状,腹部立卧位平片或CT提示肠腔内有多个气液平面或肠壁水肿增厚、粘连,排除急性绞窄性肠梗阻。其中合并高血压18例、冠心病心功能不全12例、糖尿病9例、慢性支气管炎11例、脑梗塞6例,所有患者的生命体征平稳,肝肾功能基本正常。将所有患者随机分为观察组和对照组各24例。
1.2 方法
1.2.1 纳入标准(1)所有患者均有腹部手术史;(2)表现为肠梗阻症状∶如腹痛、腹胀、恶心呕吐、肛门停止排气、排便等;(3)均经腹部立位平片及CT确诊为肠梗阻;(4)排除急性绞窄性肠梗阻。
1.2.2 患者准备 将符合上述诊断标准的48例患者随机分为对照组与观察组,各24例。对照组置入传统鼻胃管行胃肠减压治疗,观察组采用经胃镜置入鼻型肠梗阻导管行胃肠减压治疗,置管前进行血常规、超敏C反应蛋白(hsCRP)、肝肾功能及凝血功能等指标的检测,并给予禁食水、抗感染、抑酸、静脉营养及纠正水、电解质、酸碱平衡紊乱等对症支持治疗。
1.2.3 器械准备日本CREATMEDIC公司的CLINY肠梗阻导管套件,其中肠梗阻导管为三腔二囊(前后水囊)的纯硅胶透明管,总长300cm,16Fr,前端有侧孔,导丝长350cm,导丝直径1.24mm;胃镜型号为OLYPUSGIF XQ260;鼻胃管采用国产一次性普通鼻胃管,16Fr,直径5.3mm,总长125cm;负压吸引袋。
1.2.4 操作步骤 所有患者于入院24~72小时内置管减压。观察组患者从鼻腔预置肠梗阻导管进入胃腔,插入导丝后从导管头端伸出,胃镜进镜抽吸胃内容物,并在直视下用活检钳将导丝带入十二指肠降部,固定导丝将肠梗阻导管插入十二指肠水平部,注入20ml蒸馏水至前水囊,固定肠梗阻导管后退镜,导管头端前导子随肠蠕动而推进,外接负压吸引。置管后第2天起间断冲洗导管,密切关注导管进入长度。普通鼻胃管组按常规从患者鼻腔插入鼻胃管,插入深度在45~55cm之间。两组患者在引流减压的同时关注症状、腹部体征及全身情况的变化,有绞窄性肠梗阻倾向时转急诊手术。置管后均予禁食、静脉营养等支持治疗。
1.2.5 评价指标观察两组患者腹痛腹胀的缓解情况、肛门恢复自主排气排便时间,记录每天的胃肠减压量、CT及立位腹平片改善时间(气液平面消失)、血常规、hsCRP恢复时间、住院天数、有效率等指标。患者置管后3天内临床症状或影像学表现改善,包括腹痛腹胀缓解、肛门排气排便增多或恢复、引流量减少、腹部平片或CT气液面消失或积气积液较前改善等均认为减压治疗有效,可继续保守治疗。
1.2.6 统计方法 采用SPSS 16.0统计软件进行统计分析。连续变量用表示。计量资料采用独立样本t检验,计数资料采用x2检验,P≤0.05为差异有统计学意义。
2 结果
两组患者置管成功率均为100%,无明显并发症。观察组置管后患者腹痛、腹胀平均缓解时间显著短于对照组,P<0.01。肛门排气排便恢复或增多的时间也较对照组显著缩短,P<0.01;观察组腹平片(或CT)的平均改善时间显著短于对照组,P<0.01。血白细胞计数恢复时间较对照组短,P<0.01。但hsCRP恢复时间差异无显著性,P>0.05;观察组置管后24小时引流量比对照组显著增多,P<0.01;经治疗后,观察组有效率显著高于对照组,P<0.01;两组平均住院天数无显著性差异,P >0.05。详见表1。
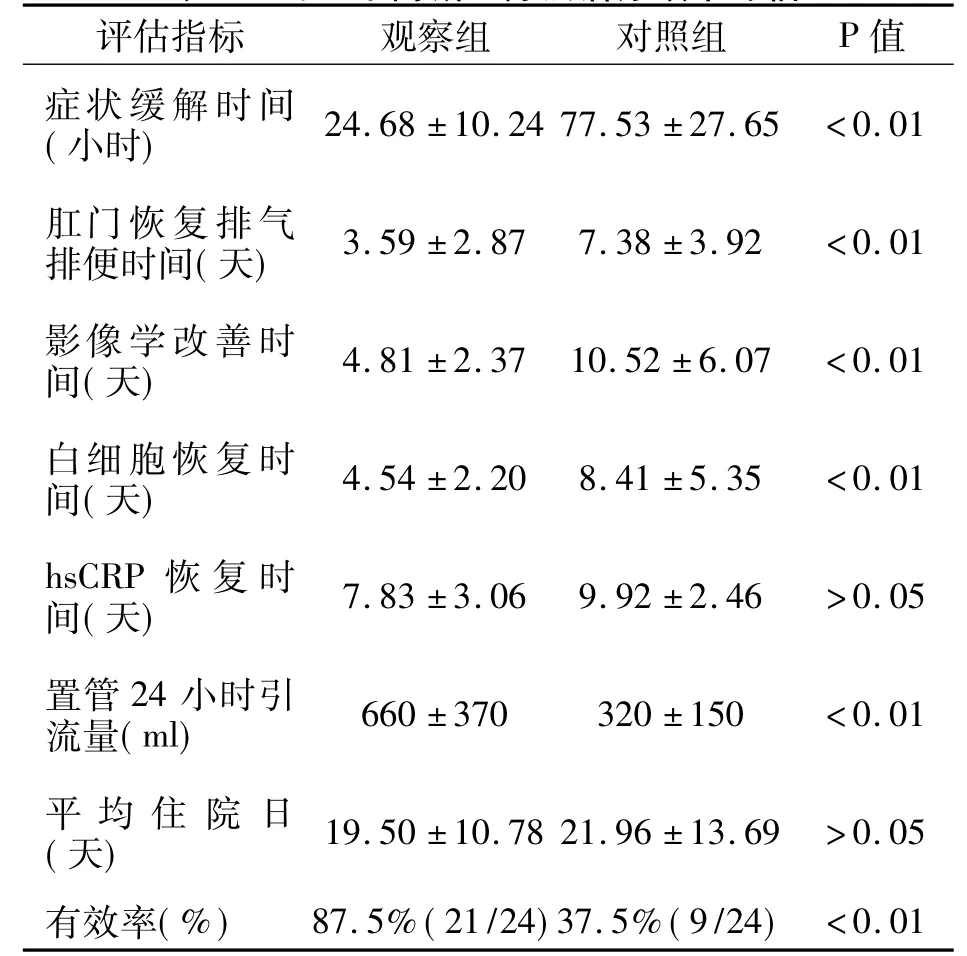
表1 两组不同减压方法治疗效果评估
3 讨论
3.1 粘连性肠梗阻是腹部手术后常见的并发症之一,目前尚无有效的预防方法[1]。手术分离粘连只能暂时缓解梗阻,而术后再发粘连可能进一步加重梗阻。因此,采取有效的保守治疗对于缓解症状、避免再次手术至关重要。有效的胃肠减压是粘连性肠梗阻保守治疗成功的关键[2]。由于普通鼻胃管较短,对肠腔内容物常无直接抽吸作用,减压有效率相对较低,2003年日本研制出三腔二囊肠梗阻导管,对不完全性小肠梗阻减压效果达85.7%[3]。置管方法也从X线透视转为内镜直视下置管,成功率高,安全性好[4]。肠梗阻导管的作用原理是在前水囊的重力作用和近端肠蠕动对气囊的推动作用下,将导管向小肠远端推进,可以到达梗阻部位的近端,直接进行吸引减压。这大大增加了肠内容引流的效率,有效地降低了梗阻近端肠管内的压力,减轻了梗阻肠管的扩张和水肿,改善了肠壁血液循环,利于肠梗阻的缓解及肠功能的恢复[5],因而避免了再次开腹手术,减轻了患者痛苦,避免反复手术造成再发粘连。
3.2 本研究中,由于肠梗阻导管良好的减压效果,观察组引流量显著高于对照组,且症状缓解时间及影像学气液平消失时间均比对照组短。随着梗阻解除,肠壁水肿消退,血液循环改善,肠蠕动逐渐恢复,观察组肛门恢复排气排便明显早于对照组。肠道屏障功能恢复使肠腔内细菌移位减少,外周血白细胞即随之下降,而hsCRP较敏感,其下降滞后于白细胞,本研究中两组hsCRP恢复时间无统计学差异。根据疗效判定标准,观察组有效率达87.5%(21/24),对照组有效率为37.5%(9/24),两组存在显著差异,观察组疗效明显优于对照组。
3.3 经鼻肠梗阻导管置入操作在内镜直视下进行,置入的成功率高,安全性好,且操作时间较短,一般均能顺利完成。但操作中尚需注意以下几点(1)多数粘连性肠梗阻患者有反复发作趋势,故一般状态较差,所以操作要由经验丰富的医生进行,尽量缩短操作时间。(2)在插入肠梗阻导管时,先通过胃镜充分吸出胃内容物,以防止因呕吐使十二指肠内的气囊返回胃腔内。(3)肠梗阻导管尽量深插至空肠上段或接近梗阻上部。(4)经鼻导管的固定与普通胃肠减压管不同之处,是用胶布将导管固定于耳垂处,鼻孔与耳垂之间导管留有15cm,以利于导管的顺利下行,并不定时调整固定点直至导管到位。(5)导管置入后不宜立即负压吸引,而应持续生理盐水冲洗,直至引流液变稀;且冲洗一定要“量出而入”,切忌灌入太多,以免使肠腔内压力过高,血液循环障碍而导致肠管坏死或破裂。(6)在操作过程中要注意用力适度,过猛会损伤食管、胃和十二指肠壁,造成出血或穿孔。
综上所述,肠梗阻导管能迅速缓解术后粘连性不全性肠梗阻病人的临床症状,降低手术解除梗阻的比例,疗效明显优于普通鼻胃管。我们认为胃镜直视下置入经鼻型肠梗阻导管安全、有效、便捷,值得临床推广。
[1]Attard JA,Maclean AR.Adhesive small bowel abstruction∶epidemiology,biology and prevention[J].Can J Surg,2007,50(4)∶291 -300.
[2]Miller G,Boman J,Shrier I,et al.Etiology of small bowel obstruction[J].Am JSurg,2000,18(1)∶33 -36.
[3]Shogo Tanaka,Takatsugu Yamamoto,Daisuke Kubota,et al.Predictive factors for surgical indication in adhesive small bowel obstruction[J].Am JSurg,2008,196∶23 -27.
[4]Mitsuru Ishizuka,Hitoshi Nagata,Kazutoshi Takagi,et al.Transnasal Fine Gastrointestinal Fiberscope-guided Long Tube Insertion for Patients with Small Bowel Obstruction[J].JGastrointest Surg,2009,13∶550 -554.
[5]姚宏伟,傅为,袁炯,等.经鼻肠减压管在治疗急性粘连性小肠梗阻中的作用研究[J].中华普通外科杂志,2006,21(7)∶754.
