红光联合药物治疗带状疱疹神经痛临床观察
2011-08-17杨灿
杨 灿
河南驻马店市中心医院皮肤科 驻马店 463000
带状疱疹是目前高发的皮肤疾病,而神经痛是带状疱疹的重要症状之一,也是少数带状疱疹患者的唯一表现[1],由于发病机制尚不明确,单纯药物治疗效果不佳给患者带来了极大痛苦。本文采用红光联合药物治疗带状疱疹神经痛,取得满意疗效,现报告如下。
1 资料与方法
1.1 一般资料 选取2009-09~2010-09我院临床明确诊断的77例带状疱疹患者,男40例,女33例;年龄45~78岁,平均56.2岁;发病病程均<1周;均无严重心肝肾疾病。随机分为治疗组45例,对照组32例,2组性别、年龄、临床表现比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 治疗组应用欧美娜红光照射仪[Omnilux Revive,波长(633±3)nm,能量128 J/cm2],每处皮损照射20 min,治疗光斑定位在距离患者皮损5~8 cm的位置,1次/d,连续7 d,同时给予口服伐昔洛韦片 0.3 g,2次/d,连续7 d;泼尼松片10 mg,3次/d,连续5 d;维生素B1片20 mg,3次/d,腺苷钴胺片0.5 mg,3次/d,阿昔洛韦膏外用2次/d,连续2周。对照组口服伐昔洛韦片0.3次/d,连续7 d;泼尼松片10 mg,3次/d,连续5 d;维生素B1片20 mg,3次/d;腺苷钴胺片0.5 mg,3次/d;阿昔洛韦膏外用2次/d,连续2周。2周后评价疗效。
1.3 疗效评定 基愈:疼痛改善率>90%;显效:疼痛改善率60%~90%;好转:疼痛改善率25%~59%;无效:疼痛改善率<25%。痊愈+显效=愈显率。
1.4 统计学方法 计数资料采用χ2检验。
2 结果
2组疗效比较见表1。由表1可见,红光联合用药组总有效率明显高于对照组,差异有统计学意义(χ2=7.49,P<0.05)。
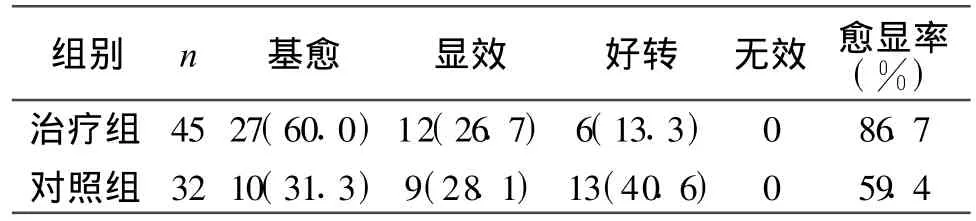
表1 2组治疗2周后疗效比较 [n(%)]
3 讨论
带状疱疹是患者感染水痘-带状疱疹病毒(varicella-zoster virus)后,潜伏在感觉神经节内的病毒再次复苏,复制引起感觉神经节,神经及其所支配皮肤的疾病。随着年龄的增长,免疫功能降低,带状疱疹发病率明显上升,国外文献报道带状疱疹发病率0.4‰~1.0‰。50岁后发病率明显增高,80岁以上高达4.5‰~11.0‰,免疫缺陷患者包括器官移植或近期化疗的肿瘤患者或艾滋病患者发生带状疱疹的发病率更高,神经痛是带状疱疹的重要症状之一,常出现在皮肤疱疹发作前数天甚至1周余,疼痛也可能是少数患者的唯一临床表现,大部分患者表现为烧灼样深部疼痛,针刺样式电击样痛,还可出现异常性疼痛,感觉异常,甚至难以忍受的瘙痒,带状疱疹神经痛的发病机制尚未完全阐明[2],大多数学者认为其与病毒感染急性发作后神经组织内水肿和出血,以及所遗留的瘢痕有关联,Row-botham等[3]认为带状疱疹神经痛病人的神经系统受到水痘-带状疱疹病毒广泛而严重损害,神经节神经元细胞数量显著减少,外周神经尤其有髓鞘的粗神经纤维轴突减少和明显胶原化,脊髓后根神经节内慢性炎症细胞浸润,以及中枢敏感化是神经痛的发病机制。
红光[(660±3)nm]能够深层穿透组织,通过皮损照射可使巨噬细胞释放细胞因子,这些细胞因子可刺激成纤维细胞增生并产生生长因子,从而加快组织的修复过程[4],带状疱疹神经痛是复杂的神经性疼痛综合征,是神经损伤的结果。红光照射皮损组织是否能改善带状疱疹外周神经损伤,促进其愈合,减少异常钠通道过度表达,预防残留神经芽突生[5],减少外周感觉损伤后对中枢的后续影响,减少中枢敏化,红光联合药物治疗带状疱疹神经痛安全性好且效果显著,为治疗带状疱疹神经痛开辟了一条新的治疗方法,有重要临床参考价值。
[1]张学军.皮肤性病学[M].第6版.北京:人民卫生出版社,2004:164-165.
[2]刘爱英综述,王明晓审校.带状疱疹及后遗神经痛发病机制的研究进展[J].中国麻风皮肤病杂志,2011,27(1):34-35.
[3]Baron R.Mechanisms of disease:neuropathic pain-a clinical perspective[J].Nat Clin Pract Neurol,2006,2(2):95-106.
[4]孙林潮,高天之,和娟,等.强光治疗及光子嫩肤[J].中国美容医学,2004,13(1):114-116.
[5]向茯芝,余银霞,朱瑞政,等.激光与微波联用药物治疗带状疱疹后遗神经痛的临床疗效观察[J].中国临床医学,2009,16(5):814-815.
