不同年代妊娠合并心脏病临床分析
2011-06-13刘晓琴
刘晓琴,秦 利,李 瑾
(陕西省人民医院妇产科,陕西 西安 710068)
妊娠合并心脏病是导致孕产妇死亡的重要原因之一,其发生率为1%~6%,孕产妇死亡率为0.5%~1.0%[1]。它被视为产科的一种严重合并症,在孕产妇死亡原因中仅次于产后出血和妊娠期高血压疾病,居第三位,被列为非产科因素死亡原因首位[2]。近年来北京市孕产妇死亡评审结果显示,妊娠合并心脏病所致的孕产妇死亡为产科间接死亡的第二位主要原因[3],上海市的统计结果则显示为第三位主要原因[4]。为探讨妊娠合并心脏病患者不同心功能状态对母儿的影响,将本院产科近17年来收治的妊娠合并心脏病的临床资料进行分析,将结果报道如下。
1 资料与方法
1.1 资料来源
1993年10月—2010年10月间,本院产科共收治各种妊娠合并心脏病患者124例(2000年前住院人数6282例,患者30例;2000年后住院人数11510例,患者94例),死亡2例(2000年前后各1例),发病率为0.70%(2000年前后分别为0.48%和0.82%),死亡率为1.6%(2000年前后分别为3.33%和1.06%)。患者年龄20~41岁。
1.2 方法
(1)心脏病诊断及心功能分级:所有妊娠合并心脏病患者均行全面检查,包括心电图或24 h动态心电图、超声心动图、心肌酶学、心功能等。心肌炎的诊断方法是有呼吸道病毒感染史,随后出现心脏病的症状和体征,检测柯萨奇病毒阳性,心肌酶学有异常改变,排除其他种类心脏病。病程超过6个月则诊为心肌炎后遗症[5]。心脏功能分级标准参考《妇产科理论与实践》[6]。
(2)分别计算2000年之前的7年间和2000年以后的10年间,妊娠合并各种心脏病的构成比。
(3)分组比较:根据心功能的不同,将心功能Ⅰ,Ⅱ级患者分为甲组,Ⅲ,Ⅳ级患者分为乙组。比较两组孕产妇结局以及新生儿在孕周、体重、围产儿患病率等方面的差别。
1.3 统计学方法
采用回顾性资料分析方法,用S P S S 11.0统计软件进行统计分析,计量资料采用t检验,计数资料采用X2检验(P<0.05)。
2 结果
2.1 不同年代妊娠合并心脏病的种类和心功能
2000年之前的7年间,各种心脏病的发生情况为围产期心肌病最高,为30%;而妊高症性心脏病、风湿性心脏病和先天性心脏病的构成比均为20%;心肌炎及各种不明原因的心律失常为10%。2000年以来的10年间,妊娠伴心肌炎及各种不明原因的心律失常的构成比最高,为37.5%;先天性心脏病和妊高症性心脏病分别为21.9%和20.3%;风湿性心脏病为10.9%;而围产期心肌病最低,为9.4%。其心功能情况见表1。
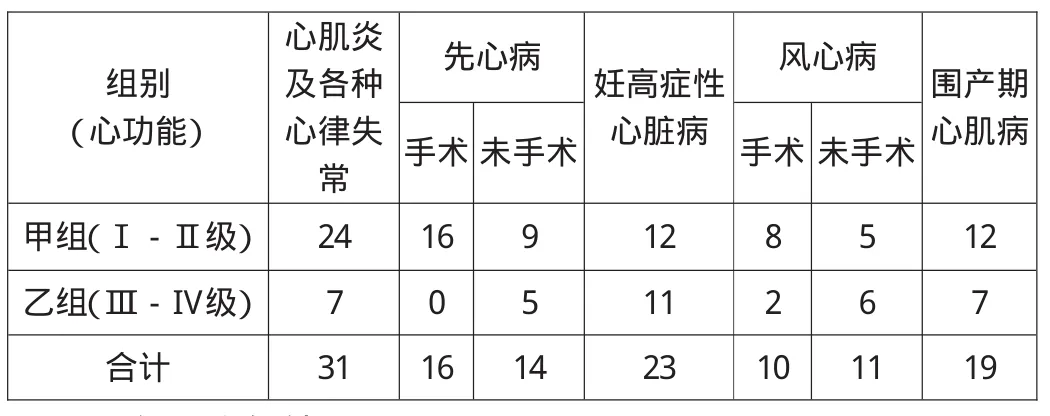
表1 妊娠合并不同种类心脏病心功能情况
2.2 两组孕产妇结局
124例患者中,人工流产7例(5.64%),阴道分娩27例(21.77%),剖宫产90例(72.58%)。7例心功能Ⅰ-Ⅱ级者于早孕期要求终止妊娠(4例为先心病:房间隔缺损缺,1例为瓦氏窦瘤,2例为风心病换瓣术后不到1年),在麻醉下顺利行人工流产术。2例心功能Ⅲ-Ⅳ级、妊娠不满28周者(1例风湿性心脏病:二尖瓣狭窄并关闭不全,1例妊高症性心脏病),在持续性硬膜外麻醉下行剖宫取胎术,顺利出院。其余74例心功能Ⅰ-Ⅱ级者,自然分娩20例,产钳助产8例,46例行剖宫产术,均顺利出院。41例心功能Ⅲ-Ⅳ级者均行剖宫产术终止妊娠,其中2例分别于术后24 h和术后7天死亡。其中1例年龄40岁,孕3产2,38+6周孕、合并重度妊高症并肺部感染、重度贫血,心衰发生34 h由乡卫生院转入本院,心衰未能有效控制,请心内科、呼吸科、麻醉科会诊后,急诊行剖宫产手术,术后24 h死于心功能衰竭。另一例23岁,孕1产0,39+2周孕,因羊水过少、胎儿生长受限,由基层医院转入本科并有意隐瞒先心病史,行急诊剖宫产术后第四天发生心衰(心功能Ⅲ-Ⅳ级),急行心脏B超和胸片等检查,诊断为艾森曼格综合征并肺动脉高压(110 m m H g),经72 h抢救无效,于术后第七天死亡。
2.3 两组胎儿、新生儿结局
甲组早孕期人工流产7例,足月分娩54例,乙组医源性流产2例,足月分娩19例,两组比较有统计学差异(P<0.05)。胎儿窘迫和新生儿窒息率相比较有统计学差异(P<0.05)。新生儿(孕周>28周)平均体重,甲组(2456±576)g,乙组(2305±804)g,体重小于2500 g为低体重儿,两组比较有统计学差异(P<0.05)。新生儿无1例死亡,见表2。
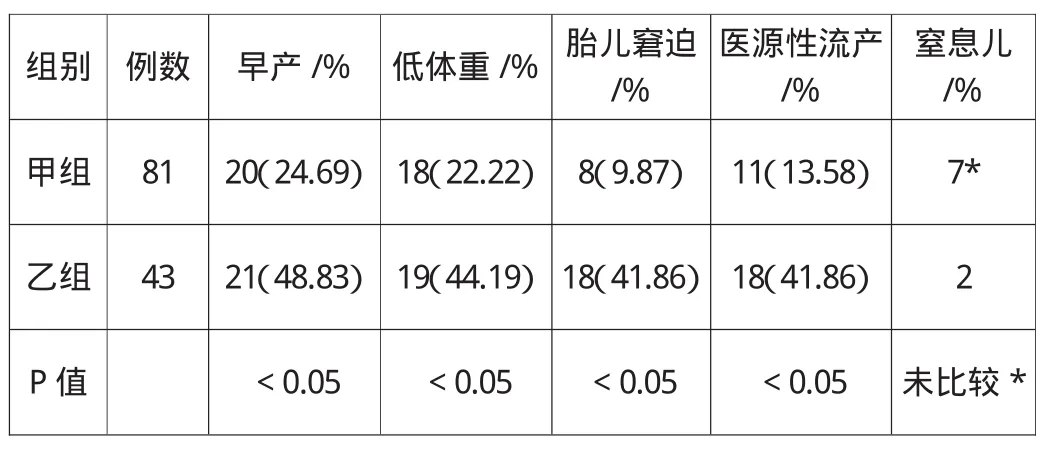
表2 两组胎儿、新生儿结局比较
2.4 先天性心脏病与妊娠结局
对先天性心脏病手术治疗后妊娠与未手术即妊娠者进行比较,见表1。先天性心脏病经手术治疗者,至妊娠晚期心功能较好,可耐受妊娠与分娩。而未行手术者,至妊娠晚期心功能较差,对妊娠与分娩的耐受差,孕产妇的生命安全受到威胁,两组比较有统计学差异(P<0.05)。本组资料中两例艾森曼格综合征,早年未行治疗,已发生肺动脉高压,至围产期其心功能Ⅲ-Ⅳ级,新生儿均为足月低体重、窒息儿。
3 讨论
3.1 发病情况
妊娠合并心脏病是导致孕产妇死亡的重要原因之一,尤其在经济相对落后地区,仍然是导致孕产妇非产科因素死亡的最重要原因[7],在全国统计中其发生率1%~6%,死亡率0.5%~1.0%[1]。本组资料中发病率为0.70%,2000年前后分别为0.48%和0.82%,死亡率1.6%,2000年前后分别为3.33%和1.06%。从疾病的构成比看,2000年前以围产期心肌病居多,妊高症性心脏病、风湿性心脏病和先天性心脏病次之,且其构成比均为20%,心肌炎等最少见。2000年以来妊娠合并心脏病在疾病的构成比上有所不同,以心肌炎及各种原因不明的心律失常最多,其次为先天性心脏病,而围产期心肌病最少。这一方面可能是因为人们的健康意识加强和内科医生观念的更新,对所谓的“感冒”给予重视,及时意识到病毒感染;另一方面医学检验技术的进步,尤其是对科萨奇病毒的检出,都使病毒性心肌炎得到及时诊治。而孕期保健意识的加强和产前检查项目的完善,可尽早发现原因不明的心律失常并在心内科医生的监护下,安全度过妊娠期和分娩期。围产期心肌病发生于妊娠晚期到产后6月这一段时间,Satpathy[8]等指出其诱发因素主要有高龄(>30岁)、肥胖、贫血、多胎妊娠、多产次、高血压及黑色人种等,因此做好孕期保健检查可降低该病的发生,这可能是本组资料中围产期心肌病患者减少的原因之一。
3.2 器质性心脏病心功能与妊娠
随着心脏外科手术水平和麻醉技术的提高及多学科协作的加强,以往认为不能忍受妊娠的先天性和风湿性心脏病患者,经手术治疗后心功能良好者,不仅可延长患者的生命,而且可以忍受妊娠与分娩,这也是妊娠合并心脏病发病增多的原因之一。本组资料中先心病和风心病经外科手术治疗后,心功能Ⅰ-Ⅱ级者分别占100%和80%,而未手术者心功能Ⅲ-Ⅳ级者占35.70%和54.54%,这一结果与Avila[9]的研究结果相似。Avila在一个1000例的大样本研究中认为,器质性心脏病经外科手术治疗后10年、心功能正常的女性,在产科医生与内科医生的共同监护下,可承受妊娠与分娩给心脏造成的负荷。从心功能状态上,心肌炎及各种原因不明的心律失常以及风湿性心脏病、先天性心脏病经手术治疗后的心功能多为Ⅰ-Ⅱ级,可能是因为大部分心律失常患者的心脏没有器质性损害,而有器质性损害者已经手术治疗,母儿妊娠结局良好。而妊高症性心脏病、风湿性心脏病和先天性心脏病未行手术治疗者,心功能在Ⅲ-Ⅳ级的较多,若已妊娠则需严密监护,本组中两例于孕28周前行剖宫取胎术,一例为风心病二尖瓣狭窄并关闭不全,另一例为妊高症子痫前期心功能衰竭。对于妊娠合并先天性心脏病,也有学者提出[10]可根据其心脏病的危害性分为低危、中危和高危,其中高危组母儿妊娠结局很差,不适宜妊娠,高危因素主要有肺动脉高压、紫绀型先心病、多发畸形、左室流出道梗阻、抗凝治疗等。本组资料中两例艾森曼格综合征,早年未行治疗,已发生肺动脉高压,至围产期其心功能Ⅲ-Ⅳ级,新生儿均为足月低体重、窒息儿。其中一例于术后7天死亡。风心病换瓣术后的患者,因长期抗凝治疗,易发生产后出血,在分娩或行剖宫产手术时,抗凝剂的停用或使用,应与心脏科医生沟通,以低分子肝素较为安全。
3.3 妊娠合并心脏病终止妊娠的时机和方式
对于有围产期心肌病高危因素的患者,心功能Ⅰ-Ⅱ级者,宜在产科医生和心内科医生的共同监护下,纠正贫血,避免肥胖和妊高症的出现,尽可能延长孕周至足月,可选择剖宫产术终止妊娠。对于已经发生过围产期心肌病及先天性心脏病高危型者,宜早期在麻醉下终止妊娠。对于心功能Ⅲ-Ⅳ级患者应积极治疗,尽力降低心功能恶化程度、延长孕周的同时,给予促胎儿肺成熟治疗,对难以控制的严重心衰,特别是危及孕妇生命或估计胎儿能够成活时,应及时终止妊娠。分娩方式以剖宫产为宜,因剖宫产可在较短时间内结束分娩,避免阴道分娩中长时间子宫收缩所引起的血流动力学变化,减轻疲劳和疼痛引起的耗氧增加,同时在持续性硬膜外麻醉下进行手术,下肢血管扩张,可减少回心血量,一定程度上减少心脏的负荷。本组中90例(72.58%)以剖宫产术终止妊娠,手术顺利,无新生儿死亡。
3.4 妊娠合并心脏病对胎儿及新生儿的影响
本组病例中除7例患者孕早期要求行人工流产外,医源性胎儿丢失均发生在心功能Ⅲ-Ⅳ级患者,而且心功能Ⅲ-Ⅳ级组的新生儿早产率、胎儿窘迫率、新生儿窒息率均明显高于心功能Ⅰ-Ⅱ级组。因此,心脏病妇女心功能Ⅲ-Ⅳ级者,不宜妊娠,一旦妊娠,应早期终止妊娠。对心功能正常,但有高龄、肥胖、贫血、高血压等围产期心肌病高危因素的患者,以及有肺动脉高压、心血管多发畸形、长期抗凝治疗、左心室流出道梗阻等严重危害心脏功能的患者,也不宜妊娠。心功能Ⅰ-Ⅱ级且没有上述高危因素的妇女,一旦妊娠应在产科医生、心脏科医生、麻醉科医生等的协作下,孕期加强监护,积极预防和治疗心衰,有望获得良好的围产儿结局。
一般而言,在妊娠中晚期,血液动力学发生明显改变,心排出量、血压、心率均受体位影响而发生波动。至分娩期,除阵痛、恐惧、疲劳外,每一次宫缩以及用力屏气,腹肌和骨骼肌收缩,腹压明显增高,回心血量明显增加,使静脉压和肺循环压力升高,加重心脏负担。心脏病患者受孕后,血液动力学发生了明显改变,心脏负荷加重,如心脏不能代偿则易发生心衰,故合并心脏病的孕产妇在第二产程比第一产程更易发生心衰甚至死亡。产褥早期(产后3天内),由于体内大量液体进行循环,血容量增加,心脏负担加重,也可导致心衰的发生。所以,应加强多学科协作,积极预防心衰,及时决定继续妊娠的可能性和终止妊娠的方法,才能保证孕妇的安全,并获得健康的新生儿。
[1]梁娟,李维敏,王艳萍,等.1996-2000年全国孕产妇死亡变化趋势分析.中华妇产科杂志,2003,38:257-260.
[2]丁辉,张玲美.全国产妇死亡监测结果分析.中华妇产科杂志,1999,34(11):647.
[3]沈汝冈,丁辉,潘迎,等.北京市孕产妇死亡评审研究.中国妇幼保健,2002,4:330-331.
[4]朱丽萍,秦敏,贾万梁.上海市近十年外来孕产妇死亡情况分析.中国妇幼保健,2007,20:2751-2754.
[5]许其炎,邓正文,周民成,等.P C R反应检测血中柯萨奇病毒B在急性病毒性心肌炎诊断中的应用[J].中华心血管病杂志,1995,23:122.
[6]王淑贞主编.妇产科理论与实践.第二版,上海:上海科学技术出版社,1994,730,684.
[7]Cai L,Chongsuvivatwong V,Geater A.Changing pattern of prematuremortality burden over 6 years of rapid growth of the economyin suburban south-west China:1998-2003.Public Health.2008,5:478-486.
[8]Satpathy HK,Frey D,Satpathy R,et al.Peripartum cardiomyopathy.Postgrad Med.2008,1:28-32.
[9]Avila WS,Rossi EG,Ramires JA,et al.Pregnancy in patientswith heart disease: experience with 1,000 cases.Clin Cardiol.2003,3:135-42.
[10]Manso B,Gran F,Pijuán A,et al.Pregnancy and congenitalheart disease.Rev Esp Cardiol,2008,3:225-228.
