重症肌无力危象的多因素分析(附252例报告)☆
2011-06-02陈斌侯江涛杨晓军刘凤斌
陈斌 侯江涛杨晓军 刘凤斌
重症肌无力(myasthenia gravis,MG)是一种主要累及神经-肌肉接头(neuromuscular junction,NMJ)突触后膜上乙酰胆碱受体(acetylcholine receptor,AChR),主要是由乙酰胆碱受体抗体介导、细胞免疫依赖性、补体参与的自身免疫性疾病。而重症肌无力危象是重症肌无力的严重并发症,发生率为15% ~20%,抢救不及时将危及生命[1-2]。我们对10年间于我院住院治疗的重症肌无力患者进行回顾性分析,对影响重症肌无力危象发生的危险因素进行探讨,从而为深入研究重症肌无力危象的发生机理及诊治提供依据。
1 对象与方法
1.1 临床资料 一般资料:研究资料取自2000年1月至2011年2月间因重症肌无力于广州中医药大学第一附属医院的住院患者,选取Osserman临床分型为II型(轻-中度全身型)的患者共252例为研究对象,其中男100例,女152例,平均发病年龄(36.5±15.8)岁。临床资料的获得采取查阅病例资料及电话随访的方式获得(表1)。
1.2 诊断标准 根据典型的临床症状、新斯的明试验阳性、神经电生理显示低频重复刺激递减,单纤维肌电图有Jitter增宽甚至阻滞现象以及血清AchR抗体检测等综合分析,并除外其他疾病后诊断。排除标准:妊娠妇女、合并有慢性呼吸性肺疾病以及严重的脏器功能不全。
1.3 研究方法以观察期间发生重症肌无力危象为研究终点,研究重症肌无力患者发生危象的危险因素。通过选取II型患者,排除了重要的混杂因素—临床分型后,将性别,年龄,患病时间,激素治疗、免疫抑制剂的应用、合并感染(肺炎及急性胃肠炎)、行胸腺切除术史、伴随自身免疫病等因素作为自变量,分别采用单因素及多因素回归分析的方法,分析重症肌无力危象发生的相关危险因素。
1.4 统计学方法采用SPSS 13.0进行统计学分析。对于连续资料的比较采用t检验,对计数资料的比较采用卡方检验比较危象组及非危象组各因素之间差异;对各个变量对危象发生风险的估计采取单因素回归分析,得出肌无力危象发生的单因素危险因素的结果,再对上述有统计学意义的危险因素进行多变量分析,统计学方法采用二分类的logistic回归分析,所获得的结果即为肌无力危象发生的独立危险因素,检验水准α=0.05。
2 结果
在入选的252例患者中,共有108例患者发生危象(表1)。单因素回归分析显示,重症肌无力危象与发病年龄、激素的使用、病程中合并感染及胸腺切除手术史有关;而与性别、病程、免疫抑制剂的使用及合并自身免疫性疾病等因素无关。进一步多因素分析后发现,上述危象相关因素仍与重症肌无力患者发生危象有关。其中发病年龄与激素的使用为较弱的危险因素,其中发病年龄影响危象发生的OR值为0.98,而使用激素因素影响危象发生的OR值为2.12。合并感染为危象发生最为重要诱发因素,较未发生感染的患者发生危象的危险性增加10.16倍(95%CI=5.17-19.9)。胸腺切除术也为危象发生的重要的易感因素,有胸腺切除术史的患者发生肌无力危象的风险增加3.49倍(95%CI=1.86-6.55)。
3 讨论
重症肌无力危象是当重症肌无力患者病情突然加重或治疗不当,引起呼吸肌无力或麻痹而致严重呼吸困难,从而引起呼吸衰竭的一种严重并发症。虽然治疗手段有了长足的进步,可以采用大剂量激素、丙种球蛋白冲击、血浆置换以及呼吸机辅助呼吸的方式来抢救肌无力危象,但十几年来重症肌无力危象的死亡率仍居高不下,总体死亡率约仍为4%左右[1-2]。因此,研究重症肌无力危象的易感因素对于预防或减少危象的发生,改善患者的长期预后具有积极的意义。本研究以既往文献报道的重症肌无力危象的相关危险因素为研究对象,对上述因素行单因素及多因素Logistic分析。结果发现,发病年龄、激素使用、感染及胸腺切除与重症肌无力危象的发生有关。
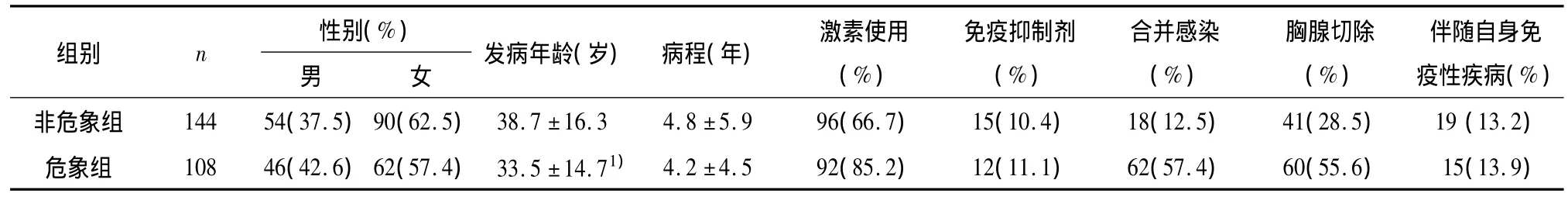
表1 重症肌无力患者的一般资料
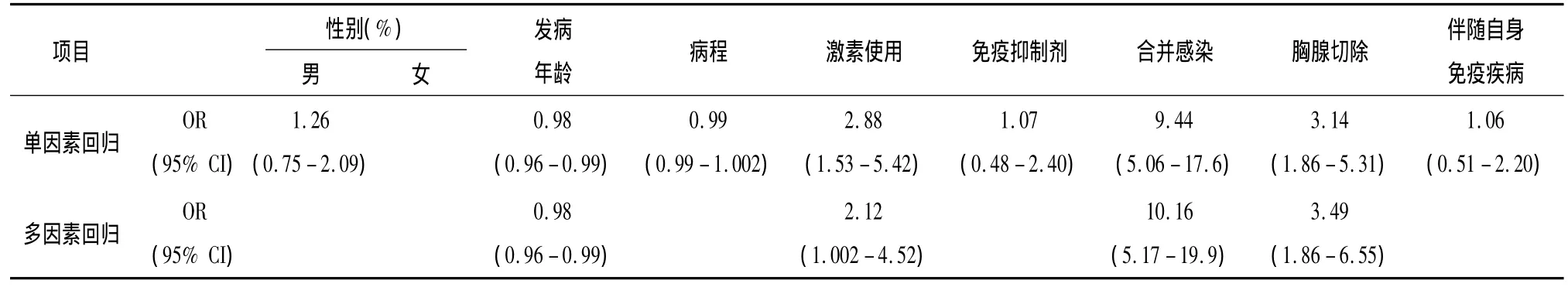
表2 重症肌无力危象危险因素的单因素及多因素回归分析结果
我们发现,在所有的入选的易患因素中,感染为重症肌无力危象发生最重要的诱因,OR值为10.16。57.4%的肌无力危象患者存在感染,显著高于未发生危象组(12.5%)。与国外报道一致,而国外报道的感染在重症肌无力危象的诱因中所占比例更高(70%)[1,3]。重症肌无力危象的多被两种感染诱发,一种为肺炎[4],发生肺内感染后,呼吸道分泌物增多,呼吸膜面积减少,另外患者原本存在的呼吸肌力下降加重呼吸困难的发生。另外一种为消化道的感染,引起腹泻,造成电解质的丢失及营养吸收不良,加重肌无力,从而诱发危象。本组资料显示,在肌无力危象组合并感染的患者中,以肺炎为主,占37%;消化道感染为20.4%,感染相关的肌无力危象多于一周内发生。
我们的结果显示胸腺切除术是重症肌无力为重症肌无力危象的另一危险因素,OR值为3.49。胸腺切除术史的患者在危象组占55.6%,而未发生危象组仅为28.5%。这一结果与目前大多数文献报道不同,多数文献报道均支持早期胸腺切除术对改善预后有积极的意义[5-6]。有少部分研究与我们的结果一致,认为胸腺切除的获益有限[7-8],另外,不能忽视的是,我们的资料中,胸腺异常患者手术率达95%,胸腺切除术后发生危象的患者,仅有约21%患者术后1周内出现肌无力危象,约26%患者术后6个月内出现肌无力危象,而超过半数的患者(53%)术后6个月以上发生肌无力危象。上述数据说明,仅有部分患者肌无力危象的发生是在围手术期内发生,而大多数的患者肌无力危象室在术后的康复期发生。因此,我们认为胸腺切除术增加危象可能与以下几种因素有关:一部分患者是由于手术本身对机体的打击而在围手术期发生危象;另一部分患者可能由于切除了作为免疫器官的胸腺,机体免疫力下降,感染机会增加,从而增加危象的几率。另外患有胸腺瘤或胸腺增生也可能本身与肌无力的发生存在一定相关性。进一步设计大样本、前瞻性的对照研究有助于阐明胸腺手术与肌无力危象的关系。
本组资料还显示,发病年龄及激素的使用与肌无力危象有关,但均影响力弱。其中发病年龄与肌无力呈负相关,即发病越早,越容易发生危象,但OR仅为0.98,提示该因素为危象的较弱危险因素。另外,激素的使用也与危象发生有关,进一步多因素分析显示其OR值为2.12,提示激素的使用可能为增加肌无力危象发生的危险因素。同文献报道相一致,我们认为,激素对危象的影响存在两面性:一方面作为治疗药物,本身可以通过抑制炎性介质的产生,减少肌无力危象的发生;另一方面,由于其抑制免疫,又使患者易于感染,增加肌无力的发生[9]。另外有文献报道,年龄与激素诱发性危象呈正相关[10]。从另一个角度支持我们的结论。
综上所述,本研究显示性别、免疫抑制剂的使用以及合并自身免疫性疾病与重症肌无力危象的发生无关。本研究采用了回顾性方法,这主要是因为重症肌无力发病率较低,需要较长时间的病例积累。另外,患者采用的其他治疗措施对远期疗效所能产生的影响未能考虑在内。
[1]Thomas CE,Mayer SA,Gungor Y,et al.Myasthenic crisis:clinical features,mortality,complications,and risk factors for prolonged intubation[J].Neurology,1997,48(5):1253 -1260.
[2]Phillips LH.The epidemiology of myasthenia gravis[J].Semin Neurol,2004,24(1):17 -20.
[3]Elechi CA,Shah A,Lisak RP.Infections occurring in hospitalized myasthenia gravis patients[J].Ann NY Acad Sci,1993,681(1):561-562.
[4]Werneck LC,Scola RH,Germiniani FM,et al.Myasthenic crisis:report of 24 cases[J].Arq Neuropsiquiatr,2002,60(3):519-26.
[5]Bachmann K,Burkhardt D,Schreiter I,et al.Thymectomy is more effective than conservative treatment for myasthenia gravis regarding outcome and clinical improvement[J].Surgery,2009,145(4):392-398.
[6]Soleimani A,Moayyeri A,Akhondzadeh S,et al.Frequency of myasthenic crisis in relation to thymectomy in generalized myasthenia gravis:a 17 - year experience[J].BMC Neurol,2004,4(1):12.
[7]McQuillen MP,Leone MG.A treatment carol:thymectomy revisited[J].Neurology,1977,27(12):1103 -1106.
[8]Rowland LP.Controversies about the treatment of myasthenia gravis[J].J Neurol Neurosurg Psychiatry,1980,43(7):644 -659.
[9]Endo S,Hasegawa T,Sato Y,et al.Inhibition of IL -6 overproduction by steroid treatment before transsternal thymectomy for myasthenia gravis:does it help stabilize perioperative condition[J].Eur J Neurol,2005,12(10):768 -773.
[10]Bae JS,Go SM,Kim BJ.Clinical predictors of steroid-induced exacerbation in myasthenia gravis[J].J Clin Neurosci,2006,13(10):1006-1010.
