简易腹膜外剖宫产术应用于再次剖宫产疗效观察
2011-01-30杨华光何玉荣赵宏喜尹国武
杨华光,李 怡,何玉荣,赵宏喜,尹国武
第四军医大学唐都医院产科,陕西西安 710038
剖宫产、子宫肌瘤剔除术等导致的瘢痕子宫行再次剖宫产术在临床上屡见不鲜,不同的再次剖宫产术式是否影响临床效果是目前产科医生面临的现实问题。2005年1月~2010年12月,笔者对瘢痕子宫行简易腹膜外剖宫产术151例,并与同期瘢痕子宫行新式剖宫产术147例比较,现报道如下:
1 资料与方法
1.1 一般资料
2005年1 月~2010年12月我院产科共收治前次剖宫产、子宫肌瘤剔除术等导致的瘢痕子宫行再次剖宫产者298例,第二次手术指征均为瘢痕子宫,予以行简易腹膜外剖宫产术者为实验组,予以行新式剖宫产术者为对照组。实验组151例,行简易腹膜外剖宫产术,其中,143例兼行双侧输卵管结扎术,患者年龄25~40岁,平均 28.7岁;孕周 33~42周;平均孕产次3.6次,距前次手术时间最长11年,最短3年。其中105例前次为简易腹膜外剖宫产,43例前次为子宫下段剖宫产,3例既往有子宫肌瘤剔除术病史。第一次手术指征:单纯瘢痕子宫者104例,合并妊娠期高血压疾病者23例,合并前置胎盘者14例,合并或并发胎儿宫内窘迫者7例,合并骨盆狭窄者3例。麻醉方法:持续性硬膜外麻醉93例,腰-硬联合麻醉41例,腰麻10例,局部麻醉7例。对照组147例,行新式剖宫产术,其中143例兼行双侧输卵管结扎术,年龄25~41岁,平均29.2岁;孕周33~41周。其中102例前次为腹膜外剖宫产,41例前次为子宫下段剖宫产,4例既往有子宫肌瘤剔除术病史。平均孕产次4.1次,距前次手术时间最长11年,最短3年,第一次手术指征:单纯瘢痕子宫者99例,合并妊娠期高血压疾病者21例,合并前置胎盘者17例,合并或并发胎儿宫内窘迫者8例,合并骨盆狭窄者2例。麻醉方法:持续性硬膜外麻醉96例,腰-硬联合麻醉36例,腰麻10例,局部麻醉5例。两组在年龄、孕周、孕产次、第一次手术方式、第一次手术指征、再次妊娠间隔时间等方面经均衡性检验具有可比性。
1.2 手术方法
1.2.1 技术要求 所有手术操作者均为熟练掌握筋膜内游离膀胱法腹膜外剖宫产[1-2]及新式剖宫产手术要领的主治医师以上人员,并以同样的标准记录。
1.2.2 筋膜内游离膀胱法腹膜外剖宫产手术要领 ①连续性硬膜外麻醉或腰-硬联合麻醉。②腹壁横切口:去除原瘢痕组织,切口长约13 cm,用直剪在皮下组织深部向两侧裁开筋膜,长度与皮肤切口相当,用止血钳沿纵行方向分离两侧腹直肌间的粘连部位3~4 cm。③于膀胱顶下1.5 cm处,提起膀胱前筋膜,沿膀胱顶向左游离膀胱前壁,达膀胱左缘。术者左手分离膀胱左侧疏松结缔组织,右手将膀胱推向右下,即可见左侧三角区(由侧脐韧带返折腹膜,左侧膀胱侧壁构成)。助手向上提拉腹膜,同时向左轻拉腹壁,术者向右提拉膀胱左缘,暴露膀胱腹膜反折。在筋膜内钝性向右游离膀胱,剪开膀胱后筋膜和子宫前筋膜,充分暴露子宫下段。④尽量避开原瘢痕组织部位,切开子宫下段肌层,娩出胎儿及胎盘,必要时行产钳助产。⑤单层连续缝合子宫肌层,清洗术野,膀胱复位,间断缝合分离的膀胱顶侧部筋膜2~3针,常规关腹。
1.2.3 新式剖宫产 手术要领:关腹时丝线间断缝合腹膜[3]。
1.3 观察指标
手术操作时间、术中术后出血量、新生儿窒息率、产后病率、术后胃肠功能恢复情况、手术并发症、切口愈合、术后住院时间等。出血量以称纱布质量和分计吸到瓶内的出血量为准。
1.4 统计学处理
采用SPSS 15.0统计软件分析,计数资料采用χ2检验,计量资料采用t检验。
2 结果
2.1 手术时间比较
见表1。两组比较差异无统计学意义(P>0.05)。
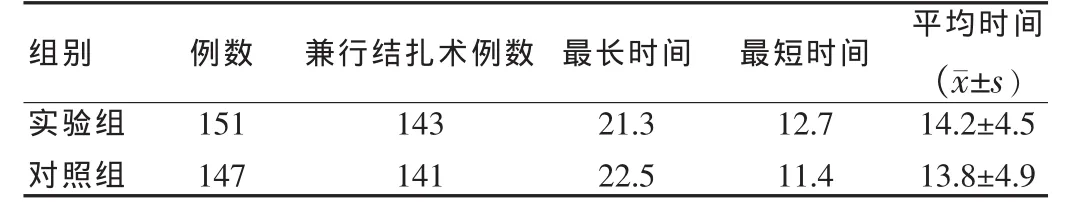
表1 两组手术时间比较(min)
2.2 术中出血量
实验组术中出血量平均(75.5±24.4)ml,除个别病例分离腹直肌粘连部位出血外,进腹时几乎不出血;对照组平均(103.6±32.7)ml,两组比较差异有统计学意义(P<0.05)。
2.3 术后出血
指胎盘娩出后24 h内阴道流血量超过500 ml者。实验组1例,出血量1 200 ml,系子宫收缩乏力所致;对照组无产后出血病例。
2.4 手术并发症
实验组有2例出现一过性血尿,对照组未见明显手术并发症。
2.5 术后病率
指术后24 h~7 d不连续2次体温达到或超过38℃者。实验组有6例,占4.0%,对照组有4例,占2.7%。两组比较差异无统计学意义(P>0.05)。
2.6 新生儿窒息率
指胎儿娩出后Apgar即刻评分低于8分者。实验组11例,占7.3%,对照组8例,占5.4%,两组比较差异无统计学意义(P>0.05)。
2.7 术后肠功能恢复情况
实验组术后平均排气时间为(8.7±2.3)h,对照组术后平均排气时间为(17.4±3.9)h,两组均无明显腹胀现象。两组比较差异有统计学意义(P<0.05)。
2.8 切口愈合情况
两组病例切口均为甲级愈合。
3 讨论
随着我国剖宫产率的不断上升,剖宫产后再次妊娠选择阴道分娩(vaginal birth after cesarean,VBAC)还是选择择期剖宫产(elective repeat cesarean section,ERCS)已成为产科医生关注的问题。美国学者早在1916年就提出“一次剖宫产,次次剖宫产”的观点,Guise等[4]的一篇VBAC母儿结局的系统综述结果也认为,对多数剖宫产后再次妊娠的孕妇而言,VBAC仍然是明智的选择,其理由是,无论选择ERCS还是VBAC,孕妇严重不良结局均属罕见。但国内学者研究结果表明,剖宫产后再次妊娠阴道分娩(VBAC)成功率为34.1%~90.1%[5-8],说明VBAC仍有一定的风险性。笔者认为有多次剖宫产史、剖宫产术后子宫瘢痕愈合不良、上次剖宫产指征依然存在或又有新的适应证,以及产程进展缓慢、疑有先兆子宫破裂者均应行再次剖宫产术以终止妊娠。
至于采取何种手术方式,目前尚无定论。有报道称新式剖宫产比传统子宫下段剖宫产盆腔粘连严重,致二次开腹时间、手术时间延长,术中失血量增多,术后恢复慢等缺点[9]。腹膜外剖宫产因其独特优点而被临床重视,但因手术操作复杂、并发症多而难以在临床广泛应用[10],再次剖宫产者更是极少采用[11]。我院将简易腹膜外剖宫产应用于再次剖宫产,不仅降低了手术难度,而且减少了许多并发症的发生。本研究表明,简易腹膜外剖宫产术应用于瘢痕子宫患者,在手术全程操作时间、术后出血量、新生儿窒息率、产后病率、手术并发症、切口愈合等方面与对照组比较差异无统计学意义,但实验组术中出血量、术后胃肠功能恢复时间等方面明显优于对照组,两组比较差异有统计学意义,说明简易腹膜外剖宫产较传统剖宫产在再次剖宫产术式方面更有其独特的优越性。
简易腹膜外剖宫产术应用于瘢痕子宫具有一定的优越性,但在实际操作中仍然需要注意以下几点:①简易腹膜外剖宫产术应用于瘢痕子宫适应证广,即使合并有前置胎盘、妊娠期高血压疾病、臀位等胎位异常,仍然是手术适应证。但术中如果发现并发有胎盘植入,尤其是并发产后出血危及患者生命安全时应该考虑及时、果断地切除子宫[12];②作为择期剖宫产,手术时机相当重要,除非有先兆子宫破裂迹象,否则应该选在胎儿肺成熟之后,一般应该在妊娠34周以上,即使有不规律宫缩,应该尽可能抑制宫缩,期待治疗至胎儿肺成熟后,必要时应用地塞米松促进胎儿肺成熟;③传统的再次剖宫产术往往需要去除前次剖宫产术后遗留的瘢痕,因为原瘢痕组织增生,质脆硬,易向两侧撕裂切口而不易愈合[13],目前多主张避开原子宫瘢痕部位为好,既可以避免在原瘢痕部位进宫腔可能出现的出血问题,也能解决从原途径因膀胱腹膜反折粘连再次进腹困难[14]的问题,可以在原瘢痕组织上方作横切口,避免因瘢痕组织弹性差而造成胎儿娩出困难或瘢痕裂伤造成血管损伤和不易愈合的可能;④子宫下段切口不建议采用常规的撕开法,应该利用锐剪剪开下段,避免撕开时导致子宫切口延伸;⑤前次剖宫产为我们常用的简易腹膜外剖宫产术者,可以选择分离对侧膀胱三角区暴露子宫下段;⑥强烈建议患者行双侧输卵管结扎术。
[1]王金声,杨梦庚.筋膜内游离膀胱法腹膜外剖宫产600例报告[J].中华妇产科杂志,1993,28(7):416-417.
[2]尹国武,李东红,李怡.剖宫产术式的研究——附3348例分析[J].中国现代医学杂志,2001,12(8):41-43.
[3]马彦彦.新式剖宫产术[M].北京:科学技术出版社,1997:44-62.
[4]Guise JM,Denman MA,Emeis C,et al.Vaginal birth after cesarean:new insights on maternal and neonatal outcomes[J].Obstet Gynecol,2010,115:1267-1278.
[5]王志惠.剖宫产术后再次妊娠与剖官产[J].广州医药,1997,28(1):53-54.
[6]郑彩微,洪卫.剖官产术后再次妊娠阴道试产的探讨[J].中华妇产科杂志,1994,29(8):456-457.
[7]薛道轩,惠宝芝.首次剖官产后再次妊娠阴道试产预后187倒分析[J].实用妇产科杂志,1993,9(5):257-258.
[8]林传喜,徐玲.剖宫产术后再次妊娠阴道试产的前瞻性研究[J].中华妇产科杂志,1995,30(1):721-722.
[9]彭忠琼.两种剖宫产术式对二次剖宫产的影响[J].西南军医,2009,11(4):616-617.
[10]彭鹏,金志军,朱瑾,等.腹膜外剖宫产术[M].上海:第二军医大学出版社,2008:394-395.
[11]腾清桂,程志厚.剖宫产[M].济南:山东科学技术出版社,1982:272-297.
[12]Oyelese Y,Smulian JC.Placeenta previa,placeenta accrete,and vasa previa[J].Obstet Gynecol,2006,107:927-942.
[13]耿正惠,马楠.剖宫产后再次妊娠阴道分娩方式的选择[J].中国实用妇科与产科杂志,2000,16(5):275-277.
[14]张君燕,邢福祺.剖宫产副损伤的早期发现及处理[J].实用妇产科杂志,1989,5(1):66-67.
