丙泊酚-芬太尼静脉麻醉复合局麻在血管旁路移植术治疗LEAOD中的应用
2011-01-24孙德峰张丽荣
孙德峰 阎 妮 吴 涛 张丽荣 蔡 晓
(大连医科大学附属第一医院麻醉科,辽宁 大连 116011)
丙泊酚-芬太尼静脉麻醉复合局麻在血管旁路移植术治疗LEAOD中的应用
孙德峰 阎 妮 吴 涛 张丽荣 蔡 晓
(大连医科大学附属第一医院麻醉科,辽宁 大连 116011)
目的通过观察丙泊酚-芬太尼静脉麻醉复合局部浸润麻醉应用于下肢动脉硬化闭塞症(LEAOD)行血管旁路移植术中的麻醉效果,了解该种麻醉方式与气管插管全麻相比在老年患者手术中的优点。方法选择LEAOD行血管旁路移植术患者82例,男71例,女11例,随机分为两组:丙泊酚-芬太尼静脉麻醉复合局部浸润麻醉组(A组)及气管插管全凭静脉全身麻醉组(B组)。每组各41例。观察并记录血压、心率、血氧饱和度、手术时间、术毕麻醉苏醒时间、芬太尼用药量及术后恶心、呕吐的发病率。结果A、B两组术后第1h、2h的血压与麻醉前相比均降低(P<0.05);而组间血压、心率及血氧饱和度比较,无统计学意义,且均在正常值范围内。A组术后恶心呕吐发病率及芬太尼用药量显著低于B组(P<0.05或0.01);手术时间及术毕麻醉苏醒时间两组未见显著性差异。而B组有4例 (9.8%)患者出现拔管困难,被送入重症监测病房(ICU),1周后因呼吸衰竭死亡1例(2.4%)。结论丙泊酚 -芬太尼全凭静脉麻醉复合局部浸润麻醉可较有效地应用于LEAOD行血管旁路移植术中,且可避免因全麻气管插管导致老年患者拔管困难的发生。
丙泊酚;芬太尼;老年患者;下肢动脉硬化闭塞症;血管旁路移植术
因国人含脂食物摄入增多及平均寿命延长,下肢动脉硬化闭塞症(lower extremity arterial occlusive disease, LEAOD)的发病率日渐增多。其主要缘于周围动脉粥样硬化使动脉狭窄、闭塞而导致下肢缺血性疼痛、间歇性跛行及肢体坏死,是全身动脉硬化的局部表现[1]。血管旁路移植术为目前最常见的外科治疗方法,因该病多合并有严重的心脑血管疾病、糖尿病和呼吸系统疾病,且该手术术前及术中往往应用抗凝药物如肝素,故麻醉的选择显得尤为重要。大连医科大学附属第一医院自2007年7月以来试将丙泊酚-芬太尼静脉麻醉复合局部浸润麻醉应用于LEAOD行血管旁路移植术中,现报道如下。
1 资料与方法
1.1 一般资料
2007年7月至2010年7月,选择LEAOD行血管旁路移植术患者82例,ASA Ⅰ~Ⅲ级,男71例,女11例,平均年龄(73.5±13.5)岁,体质量(67.5±11.5)kg。所有患者均经血管造影检查以明确狭窄部位及程度,均有下肢缺血的表现:静息疼痛、间歇性跛行及下肢溃烂坏疽等。病变累及单侧肢体65例,双侧肢体17例。患者多伴有高血压、冠状动脉粥样硬化性心脏病、糖尿病、肾功不全、脑梗死后遗症及慢性支气管炎等其中的一种或多种疾病,其中肺功能检查阻塞性通气功能障碍者21例,心电图及彩超检查结果异常者26例。术前接受抑制血小板或抗凝治疗者71例,术中动脉阻断前所有患者均静脉注入肝素40U/kg,且根据抗凝后的激活凝血时间(ACT)值决定是否追加肝素。随机分为两组:丙泊酚-芬太尼静脉麻醉复合局部浸润麻醉组(A组)及气管插管全凭静脉全身麻醉组(B组)。每组各41例。
1.2 麻醉方法
术前禁食水4~6h,麻醉前30min肌内注射阿托品或东莨菪碱0.01mg/kg。A组患者入手术室即开放静脉通道,肩下垫枕,低流量面罩吸氧,消毒铺单后丙泊酚1.5mg/kg、芬太尼(1~2)μg/kg静脉注射, 丙泊酚40mL+芬太尼0.1mg混合液10~25mL/h静脉泵注(患者入睡后插放置鼻咽通气道),辅以0.5%利多卡因局部浸润麻醉;B组患者入手术室静脉通道开放后,依次静脉注射咪达唑仑0.05mg/kg、芬太尼4μg/kg、丙泊酚1.5~2.5mg/kg、阿曲库铵0.5mg/kg麻醉诱导。气管内插管完成后接麻醉机行机械通气,呼吸频率(RR)为10~12次/min,吸呼比(I∶E)为1∶2,潮气量(VT)为8~10mL/kg,分钟通气量(VT)为100~120mL/kg,氧浓度为95%~97%。术中调节潮气量以维持呼吸末二氧化碳分压(PETCO2)为35~45mmHg(1mmHg=0.133kPa),切皮前5min ,芬太尼2μg/kg静脉注射,予以丙泊酚3~5mg/(kg•h)、阿曲库铵0.5mg/(kg•min)持续静脉泵注行麻醉维持,间断补充芬太尼。两组均静脉泵注硝酸甘油及艾司洛尔以维持循环功能相对稳定,静脉补液10mL/(kg•h)。
表1 两组患者在各时间点MAP、HR、SpO2变化(n=41,±s)
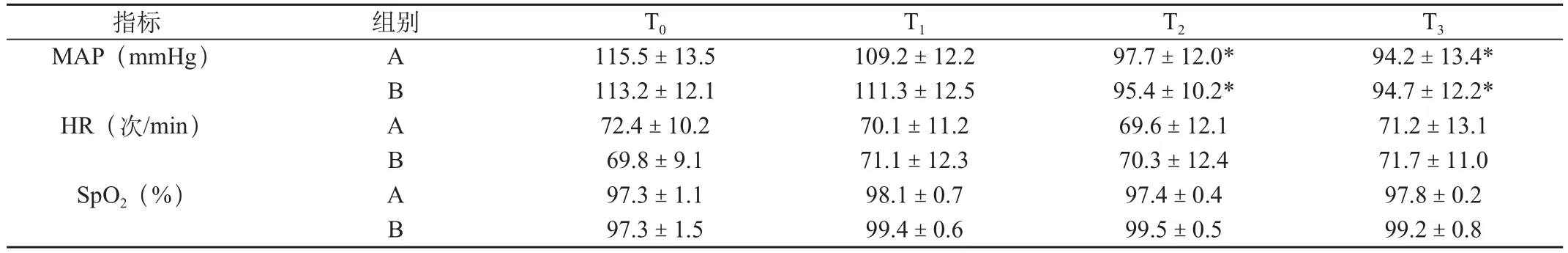
表1 两组患者在各时间点MAP、HR、SpO2变化(n=41,±s)
注:与T0比较,*P<0.05
指标 组别 T0 T1 T2 T3 MAP(mmHg) A 115.5±13.5 109.2±12.2 97.7±12.0* 94.2±13.4*B 113.2±12.1 111.3±12.5 95.4±10.2* 94.7±12.2*HR(次/min) A 72.4±10.2 70.1±11.2 69.6±12.1 71.2±13.1 B 69.8±9.1 71.1±12.3 70.3±12.4 71.7±11.0 SpO2(%) A 97.3±1.1 98.1±0.7 97.4±0.4 97.8±0.2 B 97.3±1.5 99.4±0.6 99.5±0.5 99.2±0.8
1.3 麻醉监测
患者入导管室后使用AS3心电监护仪监测呼吸、血压(BP)、心率(HR)、心律、脉氧饱和度(SpO2)、心电图(ECG)等变化,观察并记录麻醉前10min(T0)、麻醉后10min(T1)、1h(T2)、2h(T3)的BP、HR、SpO2的值,统计手术时间、术毕麻醉苏醒时间、芬太尼用药量、术后2h内恶心、呕吐的发生率。
1.4 统计学分析
2 结 果
两组患者年龄、性别、体质量、ASA分级等一般资料均无统计学意义。
A、B两组术后1、2h的血压与麻醉前相比均降低(P<0.05),而组间血压及血氧饱和度无明显差异,且均在正常值范围内(表1)。A组术后2h内恶心、呕吐发病率及术中芬太尼用药量显著低于B组(P<0.05或0.01);手术时间及术毕麻醉苏醒时间两组未见显著性差别(表2)。而B组有4例(9. 8%)患者出现拔管困难,被送入重症监测病房(ICU),1周后因呼吸衰竭死亡1例(2.4%)。

表2 两组患者手术时间、术毕苏醒时间及术后不良反应比较
3 讨 论
下肢动脉硬化闭塞症行人造血管旁路移植术,因术前及术中往往应用抗凝药物如肝素,Llau等[2]认为气管插管全身麻醉相对安全。但该病的患者多为老年人,其往往出现全身性退行性改变及重要脏器储备功能进行性降低,由于中枢神经系统受体数减少,而使全麻用药量减少,作用增强,时间延长;由于多合并有冠状动脉粥样硬化性心脏病及高血压,术中需维持循环功能相对稳定,保持心肌氧供需平衡;尤其由于多合并不同程度阻塞性通气功能障碍,如果行气管插管全身麻醉,术中可非常安全,但也极易诱发急性呼吸衰竭,造成气管导管拔管困难,给患者增加经济负担,甚至丢了性命[3],本研究中B组有4例(9.8%)患者出现拔管困难,被送入重症监测病房(ICU),1周后因呼吸衰竭死亡1例(2.4%),可能与麻醉药作用时间延长及气管插管致急性呼吸衰竭有关。
镇静状态下的区域阻滞麻醉在老年人中的应用日渐广泛,其不但对机体影响小,更可以缩短住院时间,减少住院费用[3,4]。丙泊酚作为一种新型的静脉麻醉药因起效快、维持时间短、苏醒迅速、安全范围大等优点而被广泛地应用于临床,但因其镇痛作用较弱一般必须合用镇痛药。阿片类镇痛药芬太尼与丙泊酚作用机制不同,但二者在药效学方面具有协同作用,从而达到良好的镇痛镇静作用效果。本研究中,A、B两组术后1、2h的血压与麻醉前相比均降低(P<0.05),但所有变化均在正常范围内,血流动力学相对稳定,而组间无差异,一方面说明A、B两种麻醉方法均产生了较好的镇痛镇静效果,另一方面是由于硝酸甘油及艾司洛尔对血压及心率的影响,从而降低了心肌耗氧量,又减少了术野渗血。
本研究中,A组芬太尼用药量显著低于B组(P<0.05),可能与B组复合局麻有关;术后2h内恶心、呕吐发病率A、B两组分别为7.3%及17.1%,这可能是因镇痛药芬太尼兴奋呕吐中枢所致,至于术后恶心、呕吐发病率A组低于B组(P<0.01),这可能缘于芬太尼用量较少所致。
综上所述,丙泊酚-芬太尼全凭静脉麻醉复合局部浸润麻醉可较有效地应用于LEAOD行血管旁路移植术中,且可避免因全麻气管插管导致老年患者拔管困难的发生。
[1]王健,赵文光.下肢动脉硬化闭塞症的外科治疗进展[J].吉林医学,2009,30(8):673-674.
[2]Llau JV,de-Andres J,Gomar C,et al.Drugs that alter hemostasis and regional anesthetic techniques: safety guidelines consensus conference[J].Rev Esp Anestesiol Reanim,2001,48(6):270-278.
[3]盛卓人,王俊科.实用临床麻醉学[M].4版.北京:科学出版社,2009:742-747.
[4]孙德峰,吴涛,阎妮等.盐酸戊乙奎醚-丙泊酚-芬太尼静脉麻醉复合局麻在心房颤动射频消融术中的应用[J].临床麻醉学杂志,2009,25(6):529-530.
Application of Propofol - Fentanyl Intravenous Anesthesia Combined with Local Anesthesia in Treatment of LEAOD by Vascular Bypass Surgery
SUN De-feng, YAN Ni, WU Tao, ZHANG Li-rong, CAI Xiao
(Department of Anesthesiology in the First Affi liated Hospital of Dalian Medical University, Dalian 116011,China)
ObjectiveTo understand the types of anesthesia and tracheal intubation's anesthesia in elderly patients compared to the advantages of surgery by observing protofol-fentanyl intravenous anesthesia combined with local infi ltration anesthesia in Lower extremity arterial occlusive disease (LEAOD)with vascular bypass grafting anesthetic effect.MethodsTo choose LEAOD with vascular bypass grafting 82 patients, ASA Ⅰ-Ⅲ level, 71 males, 11 females, were randomly divided into two groups: propofol-fentanyl intravenous anesthesia combined with local infiltration anesthesia group (group A)and total intravenous anesthesia endotracheal intubation group (group B). 41 patients in each group. Observe and record blood pressure, heart rate, oxygen saturation, operative time, dosage of fentanyl and the incidence of postoperative nausea and vomiting.ResultsIn group A and B 1,2 h postoperative blood pressure decreased compared with those before anesthesia (P<0.05), while blood pressure, heart rate and blood oxygen saturation between groups were not signifi cant, and were within normal range. The incidence of postoperative nausea and vomiting and fentanyl dosage of group A were signifi cantly lower than group B (P<0.01 or 0.05); operation time and recovery time after surgery were not signifi cant differences between the two groups. 4 cases (9.8%)patients of group B had extubation diffi culty, were admitted to Intensive Care Unit (ICU) , and one case (2.4%) died of respiratory failure after a week.Conclusions propofol-fentanyl total intravenous anesthesia combined with local anesthesia can be more effectively applied to LEAOD with vascular bypass grafting, and can avoid tracheal extubation in patients with diffi cult intubation in the elderly place.
Propofol; Fentanyl; Elderly patients; Lower extremity arterial occlusive disease; Artery bypass grafting
R614.3;R614.3
B
1671-8194(2011)03-0009-02
