透明细胞型肝细胞癌的外科治疗与预后分析
2010-10-20吉胜朴
吉胜朴,李 强
(天津医科大学肿瘤医院肝胆外科,天津市肿瘤防治重点实验室,天津 300060)
原发性透明细胞型肝癌(primary clear cell carcinoma of the liver,PCCCL)是肝细胞癌(hepatocellular carcinoma,HCC)的一个特殊类型。本型肝癌少见,个案报道多见,关于治疗与临床预后方面的报道较少,我院自2000年1月~2006年12月共收治32例原发性透明细胞型肝癌,均接受手术治疗,术后均经病理证实,现报道如下。
1 资料与方法
1.1 一般资料 2000年1月~2006年12月我院肝切除原发性肝细胞癌986例,其中透明细胞癌患者32例(3.25%),后者诊断标准为:镜下见较多透明癌细胞,细胞呈多角形,中等大小,细胞粘合松弛,散在或成片出现,分化较好,胞质透明或空泡状,核居中深染,不匀质,且透明细胞达50%以上[1-2]。本组32例中,男 20 例,女 12 例(男∶女=1.67∶1),平均年龄为(55.16±10.56)岁(23~73 岁)。透明细胞≥70%的肿瘤占56.25%,TNM分期Ⅰ、Ⅱ期占65.23%,HBsAg阳性占 71.88%,HCVAb阳性占15.63%,肝硬化患者占87.50%,瘤体直径≥5.0 cm占78.13%,AFP≥200 ng/m l者占40.63%,肿瘤单发占68.75%,发生血管浸润占46.86%,淋巴结转移占18.75%,术前肝功能Child-Pugh分级,A级 20例 (62.50%),B级 12例(37.50%),包膜形成者23例(71.88%)。
1.2 方法
1.2.1 治疗方法 32例患者均经手术切除,切缘距肿瘤边缘>1 cm,切缘均阴性,透明细胞比例、大血管浸润(大血管包括门静脉、肝静脉主干和/或其一级分支)和淋巴结转移均经病理学证实,12例术后全身化疗应用亚叶酸钙200mg/m2,静脉滴入,第1天到第5天;替加氟850mg/m2,静脉滴入,第1天到第5天。每21天为1个周期,共3个周期。
1.2.2 随访 所有病例随访均超过2年,中位随访时间68个月。术后患者每个月及半年后每3个月行腹盆腔B超、胸片及AFP复查复发转移情况,若疑有肿瘤复发转移时进一步行脑、胸、腹部强化CT检查和PET-CT检查。
1.3 统计学方法 应用SPSS13.0统计软件完成。累积生存率采用寿命表法计算,单因素生存分析及生存曲线应用Kaplan-Meier法,多因素生存分析采用COX比例风险模型分析法,差异显著性采用Logrank时序检验。Ρ<0.05为差异有统计学意义。
2 结果
2.1 随访结果 32例患者均获得随访,随访期间出现肝内复发11例,转移6例,4例出现复发合并转移。随访中17例死亡,其余15例随访至2008年12月,术后1年、3年、5年总生存率为78.13%、49.88%、37.50%,中位生存期为39.6个月;术后1、3、5年无瘤生存率为 71.82%、40.63%、25.00%,无瘤中位生存期为33.0个月。肿瘤复发后荷瘤中位生存时间为5.6个月,复发后平均荷瘤生存时间为(6.3±3.4)个月。复发后半年、一年荷瘤生存率分别为28.62%、8.97%。术后应用亚叶酸钙+替加氟辅助化疗对 PCCCL 生存期(χ2=0.196,Ρ=0.658)及无瘤生存期(χ2=0.164,Ρ=0.685)均无影响(图 1)。透明细胞比例≥70%组中位生存期为41个月,透明细胞比例<70%组中位生存期为29个月。两组生存期差异有统计学意义(χ2=7.432,Ρ=0.006)(图 2)。


2.2 预后分析 通过Kaplan-Meier生存分析发现PCCCL中,低透明细胞比例组、无包膜形成组、Child-Pugh A组、伴有肝硬化组、HCV感染组、肿瘤大血管浸润组、肿瘤多发组生存期分别少于高透明细胞比例组、包膜形成组、Child-Pugh B组、无肝硬化组、无HCV感染组、无大血管浸润组、肿瘤单发组;无包膜形成、术前肝功能差、HCV感染、肿瘤大血管侵犯、肿瘤多发易于出现肿瘤复发或转移(表1)。COX比例风险回归模型多因素分析显示肿瘤包膜形成、大血管侵犯、透明细胞比例、肿瘤的Child-Pugh分级是影响PCCCL患者生存期的独立危险因素(表 2)。

表1 原发性透明细胞癌预后的单因素分析结果
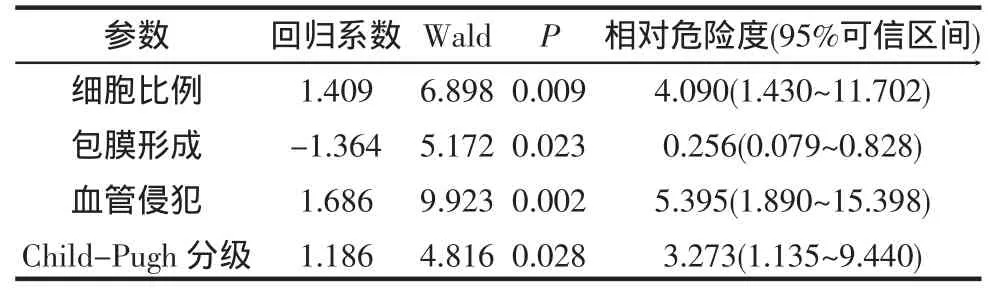
表2 PCCCL病人COX比例风险模型回归结果
3 讨论
PCCCL是原发性肝癌的一个少见特殊组织类型,PCCCL肿瘤细胞胞浆透明或空泡状,分化较好,恶性程度较低,预后较好[3]。透明细胞达90%以上比较少见,该研究以透明细胞占50%以上作为诊断标准,以透明细胞占70%为界分组,发现透明细胞大于70%组生存期长,预后较好,并且透明细胞的比重越高,预后越好,与文献报道一致[4]。
手术切除是PCCCL的最有效的方法,Lao等[5]报道1、3年生存期是76.5% (13/18)和47.1%(8/18),13例外科切除中,最长生存至97个月。PCCCL与原发HCC相比,其发展缓慢,分化较好,恶性度较低,肿瘤较局限,因此更具有手术切除的可能性。本研究中手术切除+化疗的患者中位生存期38.2个月,单纯行手术切除的患者中位生存期39.1个月,差异无统计学意义,表明术后应用FT207+CF的辅助化疗对本型肝癌不敏感,其他化疗方案本组资料未涉及,关于术后化疗对于患者预后的作用有待于进一步研究。
目前,关于PCCCL预后的报道较少且存在争议。多项报道PCCCL的生存率高于HCC[1,6],Lai[7]研究发现透明细胞癌患者预后较原发性肝癌要好,并且透明细胞比例越高,预后越好。Yang等[8]报道其生存率略低于HCC。Kaplan-Meier单因素生存分析显示包膜形成、术前肝功能状态、HCV感染、肿瘤大血管浸润、肿瘤多发是影响患者无瘤生存时间的危险因素。本研究中淋巴结转移组与无淋巴结转移组生存期无显著差异,可能与本研究样本例数相对较少有关,因此有待于扩大样本例数进一步研究。COX比例风险回归模型多因素分析显示肿瘤包膜形成、大血管侵犯、透明细胞比例、肿瘤的Child-Pugh分级是影响患者生存期的独立危险因素。本研究中包膜形成是PCCCL区别于HCC的临床特点,包膜形成可能限制了肿瘤的生长和扩散,有利于肿瘤的切除和治疗,因此预后越好。
总之,PCCCL中透明细胞比例高的患者预后较好;术后辅助化疗应用(亚叶酸钙+替加氟)对于患者的生存时间无明显作用;包膜形成、TNM分期、术前肝功能、HCV感染、肿瘤大血管侵犯、肿瘤多发是原发透明细胞型肝癌术后复发转移的危险因素;肿瘤包膜形成、无大血管侵犯、透明细胞比例高、肿瘤的Child-Pugh A级的患者预后较好。
[1]AtsushiTH,Hironobu S,Yukiko K,etal.Caseof clear-cellhepatocellular carcinoma that developed in the normal liver of amiddleaged woman[J].World JGastroenterol,2008,14(1):129
[2]刘复生.中国肿瘤病理学分类[M].北京:科技文献出版社,2005:229-232
[3]NaokiKS,Yasuhiro SH,Kazuyuki I,etal.Hepatic resection ofgiant metastatic tumor from clear cell carcinomaof theovary[J].JHepatobiliary PancreatSurg,2005,12(2):155
[4]Liu JH,TsaiHL,Hsu SM,etal.Clear celland non-Clear cellhepatocellular carcinoma:a case reportand literature review[J].Kaohsiung JMed Sci,2004,20(2):78
[5]Lao XM,Zhang YQ,Jin X,etal.Primary clear cell carcinomaof liver--clinicopathologic features and surgical results of 18 cases[J].Hepatogastroenterology,2006,53(67):128
[6]SalvucciM,Lemoine A,Saffroy R,etal.Microsatellite instability in European hepatocellular carcinoma[J].Oncogene,1999,18(1):181
[7]Lai CI,Wu PC,Lam KC,et al.Histologic prognostic indicators in hepatoce llular carcinoma[J].Cancer,1979,44(5):1677
[8]Liu Z,MaW,Li H,et al.Clinicopathological and prognostic features of primary clear cell carcinoma of the liver[J].Hepatol Res,2008,38(3):291
